邻椎取骨移植在颈前路椎间植骨融合术中的应用
秦壁松,胡巍,柯宝毅,吴显培,杨思德,任天宇
(桂林市人民医院脊柱外科,广西桂林 541002)
颈前路椎间盘切除椎间植骨融合术(Anterior cervical discectomy and fusion,ACDF)的植骨来源选择很多,主要为自体骨赘、髂骨取骨及人工骨、同种异体骨等。但取自体髂骨需另作切口,术后存在取骨区疼痛麻木、感染等风险[1-2];而人工骨、同种异体骨、BMP等骨替代材料有骨诱导作用弱、免疫排斥、价格昂贵等缺点[3];自体骨赘获取容易,但其骨质硬化,成骨细胞数量相对较少,成骨性有限[4]。鉴于上述植骨材料的不足,笔者对2017年1月~2018年9月期间应用零切迹椎间融合器(Zero-Profile interbody fusion device,Zero-P)行ACDF的40例颈椎病患者,分别采用融合节段邻近椎体环钻取骨技术(简称“邻椎取骨”)和自体骨赘移植技术进行治疗,观察两组临床疗效,目的在于寻找更理想的颈椎椎间植骨材料来替代自体髂骨、人工材料等,为临床实践提供选择。
1 资料与方法
1.1 一般资料
纳入标准:(l)有神经根型和脊髓型颈椎病的临床表现和体征,并经影像学证实为C34~C67中一个或多个节段椎间盘突出、脊髓神经受压、椎体骨质增生明显;(2)适合采用Zero-P行ACDF者;(3)每个邻近椎体取1~3个骨柱。排除标准:(l)手术节段邻近椎体有骨折、感染、肿瘤等;(2)后纵韧带骨化、先天性椎管狭窄;(3)严重骨质疏松或年龄>70岁;(4)接受过其他前后路颈椎手术者;(5)有严重内科疾病或其他全身情况不佳者。
将符合纳入标准的40例患者随机分为两组:(l)观察组(邻椎取骨)20例,其中男14例,女6例,年龄41~68岁,平均56岁;病程6个月~3年,病变节段:C3-41例,C4-55例,C5-63例,C6-71例, C4-5+C5-66例,C5-6+C6-73例,C4-5+C5-6+C6-71例。(2)对照组(取自体骨赘):男11例,女9例,年龄45~68岁,平均58岁;病程5个月~4年,病变节段:C4-54例,C5-63例,C6-71例, C4-5+C5-67例,C5-6+C6-75例。两组患者的基线资料(性别、年龄、VAS评分、JOA评分、颈椎Cobb角等)比较差异无统计学意义(P>0.05), 具有可比性。
1.2 手术方法
患者全麻后,取仰卧位,肩后垫软枕、头颈自然后伸。常规消毒铺巾,取颈前右侧横切口或纵切口,经内脏鞘与血管鞘间钝性分离至椎体前筋膜,经C臂机透视确认手术节段。显露手术节段及其邻近椎体,安装Caspar撑开器,适度撑开椎间隙,常规切开病变椎间盘,摘除髓核组织,刮除上下椎体软骨板,咬除椎体前后缘骨赘,充分减压,酌情切除或保留后纵韧带。
观察组:行邻椎取骨术(方法见1.2.2)并制成小骨粒。试模、选择合适的Zero-P融合器后将骨粒充填其内。将Zero-P置入椎间隙,松开Caspar撑开器,以4枚螺钉固定融合器。同法依次减压、植骨、固定其他病变间隙。C臂机透视Zero-P的位置及螺钉深度、角度佳,冲洗,放置引流管1根,分层缝合切口。对照组:减压时注意收集椎体前后缘自体骨赘,去除骨上的软组织、软骨等备用。彻底减压后,将所获自体骨赘充填于Zero-P内,植入椎间隙,4枚螺钉固定。其余操作步骤同观察组。
1.2.2 邻椎取骨的方法
准备工作:(l)将带芯环锯拆封:所用环锯为爱得科技发展股份有限公司生产的骨水泥充填器(带齿),许可证号:苏食药械生产许20020017,独立无菌包装,规格:外径3.5 mm,内径2.9 mm,长度200 mm;(2)取出环锯内芯,在钻套外以无菌记号笔笔标记12~14 mm备用;(3)备骨蜡,用以填塞骨洞止血;(4)显露融合节段的上下邻近椎体。
取骨方法:于远离上下终板3 mm以上、靠近椎体中部选取骨点1~3个,各点及与椎体撑开钉之间尽可能远离,以类似打钢板螺钉的方式平行终板或与螺钉钉道成交角方向,将钻头内倾、远离椎动脉,轻柔往复旋转环锯进入于椎体到达或接近环锯上的标记处,此时原位正反向转动环锯数次,使其内的柱状骨条折断,再将环锯旋出,环锯取出后立即用骨蜡填塞骨洞止血;用环锯内芯捅出骨柱,取得的骨柱长约6~14 mm;根据融合器大小及患者骨质情况,于上下邻近椎体各取1~3个骨柱。若取骨时发现患者骨质疏松、单个邻椎取骨量可能大于3个骨柱,为病例选择不当,放弃取骨,退出观察组,改为混合植骨,即将自体骨赘混入、椎间植骨融合。观察组20例患者共31个融合节段,共计在51个邻近椎体上取骨,每例患者各取得3~9个骨柱。
1.3 评价指标
比较两组手术时间、出血量、引流量、住院时间;(2)比较两组术前与术后3 d、末次随访(≥6个月)的JOA评分、VAS评分;(3)比较两组术前与术后3 d、末次随访(≥6个月)颈椎Cobb 角(C2下终板与C7下终板垂线的夹角)、颈椎融合节段椎体前后缘高度比(即减压节段两端椎体前上缘至前下缘高度与后上缘至后下缘高度的比值,以HAB/HPB表示)[5]。
1.4 统计学处理
2 结果
两组病例均获随访,观察组为6~22个月,平均15个月。对照组为6~20个月,平均14个月。随访期间,两组均无神经血管损伤、脑脊液漏、取骨椎体塌陷、内固定松动、感染等手术相关并发症。
2.1 围手术期
观察组的手术时间、术中出血量、术后引流量均大于对照组,但差异无显著性意义(P>0.05), 见表1。
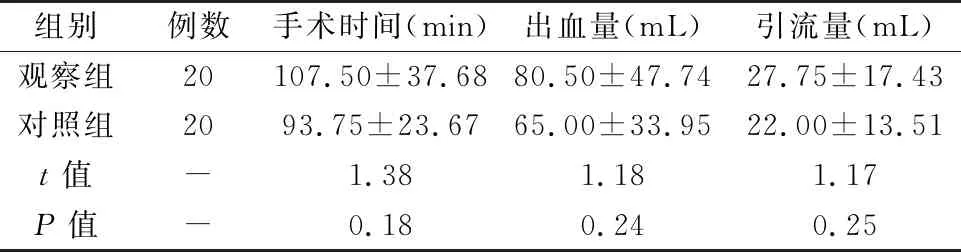
表1 两组患者的临床资料对比
2.3 神经功能评价
两组术后3 d VAS评分、JOA评分显著改善,与术前对比有显著性差异(P<0.05);与术后3 d相比,上述指标在末次随访时获得进一步改善(P<0.05)。两组间手术前后JOA评分、VAS评分对比,差异无统计学意义(P>0.05),见表2。

表2 两组VAS评分、JOA评分比较分)
2.4 影像学评价
提示所有患者术后内固定位置良好,随访6个月时观察组17例植骨融合(85%),对照组为15例(65%),但组间差异无统计学意义(P=0.43);术后12个月时,观察组19例植骨融合,对照组为18例,余3例随访未满12个月。
与术前对比,两组患者术后3 d颈椎Cobb角、HAB/HPB显著增加,差异有统计学意义(P<0.05);两组末次随访时Cobb角、HAB/HPB与术后3 d对比,差异无统计学意义(P>0.05)。两组间手术前后Cobb角、HAB/HPB比较,差异无统计学意义(P>0.05),见表3。典型病例见图1。
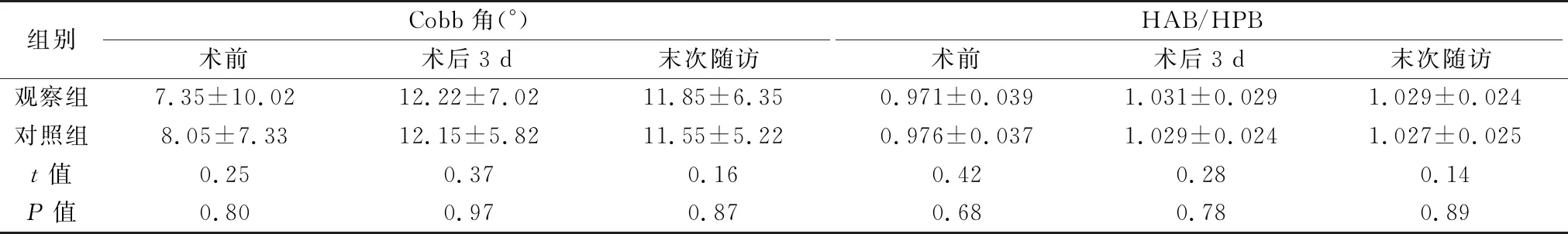
表3 两组Cobb角、HAB/HPB比较

图1 患者女性,68岁,三节段混合型颈椎病,行邻椎取骨颈椎间植骨融合术(a-b:术前过伸过屈位片示颈椎退变、骨质增生,C3-4、C4-5节段失稳;c:术后3 d X线片示颈椎生理曲度改善,Zero-P位置良好;d:术后6个月X线片,内固定在位,椎间植骨融合,颈椎生理曲度无丢失,融合节段无塌陷)
3 讨论
3.1 邻椎取骨移植的可行性
为了减少髂骨取骨并发症,2000年,Steffen[6]介绍了一种从腰椎椎间融合节段附近的椎体取骨移植的新型微创取骨工具,首先提出了邻椎取骨的设想;Arlet[7]、姜亮[8]等将邻近椎体取骨技术应用于腰椎前路植骨融合术,效果良好,证明相邻椎体柱状取骨是安全有效的。
椎体前中柱是椎体承重的基础,而邻椎取骨术主要取自椎体前柱,可能影响椎体强度,为此,Pitzen[9]对一组老年(平均年龄73.3岁)颈椎标本进行了体外生物力学测试,用外径6 mm、深度5 mm的环锯于颈椎融合单元邻近椎体上取骨,每个椎体钻获一直径5 mm、长5 mm的松质骨骨柱植入融合器并置于椎间,经分组实验表明,邻椎取骨并未导致颈椎供骨椎体力学强度显著降低。
本研究采用环钻在邻近椎体直视下取骨,类似于脊柱外科医生熟悉的置入颈前路钢板螺钉技术,容易掌握,且在颈椎前路切口下即可完成,不需要过多显露和更高的手术技术要求;钻取的骨质为自体松质骨,其优良的孔隙率利于植骨的爬行替代,且保留了天然的骨形态发生蛋白及其他活性物质,具有很好的骨传导和骨诱导作用[10]。在本研究中,术后6个月时观察组椎间植骨融合率似乎高于对照组,但术后12个月时两组融合率接近。
3.2 邻椎取骨移植的安全性
2016年Parthiban[11]报道了一种用于ACDF的邻椎取骨移植技术:用5 mm的骨凿于邻近颈椎椎体前方中部各做一长方形骨槽,并用刮匙刮取椎体内的部分松质骨,将所获的皮质骨及松质骨充填于椎间融合器内。Parthiban认为这种方法保留了终板下皮质骨,不会发生前柱塌陷,但其安全性仍有所争论。
相对而言,本研究采用的植骨方法有如下优势:(l) 操作简便:在颈前术野内、直视下以外径3.5 mm的环锯轻柔取骨,无锤击、搔刮动作,基本无损伤脊髓神经之虞;(2) 环锯取骨深度可控,一般控制在12~14 mm内,保留椎体后部包括后缘骨皮质的完整性,避免损伤硬膜囊等风险操作;(3)取骨时注意避开椎动脉方向,取骨后立即以骨蜡填塞止血,出血较少,对生理功能影响较小; (4) 在椎体中部、距离上下终板3 mm选取骨点1~3个,各点及与椎体撑开钉之间尽可能远离,保留了骨性终板,有利于防止植入物陷入椎体,可有效维持椎间隙高度;(5)无需另取切口取骨,简化了手术步骤、节省了在别处取骨的手术时间和麻醉时间,减少感染等并发症发生率;(6) 取骨后椎体上的骨洞小,易于愈合;(7)可替代髂骨取骨,避免了髂骨取骨所带来的弊端,以及人工骨、同种异体骨、BMP等植骨材料带来的相关并发症[3,12-14]。
该技术结合ACDF用于治疗颈椎病,具有创伤小、邻近椎体解剖结构完整等特点,尤其在与Zero-P配合使用时效果更佳,因其需植骨量少,每个供骨椎体取1~3个骨柱即可满足植骨需要,对供骨椎体强度影响小。
本研究中,两组手术时间、术中出血量、术后引流量近似(P>0.05),术后VAS评分、JOA评分、Cobb角及HAB/HPB均优于术前(P<0.05),但两组间比较,改善程度相当(P>0.05);两组末次随访时Cobb角、HAB/HPB与术后3 d对比,颈椎曲度、高度维持良好(P>0.05);且无神经血管损伤、脑脊液漏、供骨椎体塌陷、内固定松动、感染等相关并发症,因此笔者认为邻椎取骨是安全有效的。
3.3邻椎取骨的局限性
或许因本研究样本量小所致,本组未发生邻椎取骨相关的严重并发症,无供骨椎体塌陷、融合器移位等情况。但在理论上,邻椎取骨存在一定的局限性:(1)颈椎椎体小,供骨量有限,不适用于其他需骨量大的颈前路手术;(2)若取骨方式错误,可能破坏椎体后缘完整性或损伤终板,增加椎体塌陷风险;(3)严重骨质疏松患者的单位体积骨量少,邻椎取骨不能满足植骨量需要时,可能需与自体骨赘混合植骨或取自体髂骨;(4)有脊髓神经损伤、椎动脉损伤、硬脊膜损伤等潜在风险;(5)取骨量、取骨方式、环锯直径的最佳选择及潜在的对椎体力学强度的影响等,尚有待进一步研究。
综上所述,邻椎取骨与自体骨赘在颈前路减压椎间植骨融合术中的临床疗效基本一致,术后随访供骨椎体无塌陷。笔者认为,若适应证选择恰当、取骨方式正确,在ACDF中将邻椎取骨与零切迹椎间融合器配合使用,安全有效,是替代取髂骨移植的新方法,可应用于ACDF手术中,尤其适用于颈椎骨赘少的年轻患者。但由于颈椎供骨量有限,对严重骨质疏松及邻近椎体存在骨折、感染或其他不宜取骨的患者而言,其临床应用仍受到一定限制。

