感染性无菌体液细菌分布及耐药性分析
秦立霞,李 芳,赵会海
无菌体液(如血液、胸腹腔积液、胆汁、脑脊液等,不包括尿液)感染是临床常见的感染之一,及时明确病原菌类型能有效控制感染,减少抗菌药物的误用与滥用,改善预后。本文回顾性分析感染性无菌体液的细菌分布和耐药性情况,为临床合理使用抗菌药物提供科学依据,现报告如下。
1 材料与方法
1.1菌株来源 收集2018年1—12月在中国人民解放军联勤保障部队第九八〇医院住院患者的感染性无菌体液阳性标本420份进行病原微生物检验,其中男255例,女165例;年龄3~90岁,平均46.5岁;疾病类型为单纯发热145例,呼吸道感染、中枢神经系统感染各27例,胆囊炎伴胆囊结石40例,外伤99例,烧伤82例;采集血液172份,脓液82份,腹腔积液75份,胆汁40份,脑脊液27份,胸腔积液19份,引流液4份,关节腔积液1份。
1.2仪器与试剂 哥伦比亚血琼脂平板、麦康凯琼脂平板购于郑州安图生物工程股份有限公司,采用法国梅里埃生产的BacT/Alert 3D血培养仪,使用珠海美华医疗科技有限公司生产的MA120微生物鉴定药敏分析仪、细菌加样仪和细菌浊度仪,质控菌株为铜绿假单胞菌ATCC27853、金黄色葡萄球菌ATCC25923、大肠埃希菌ATCC25922及肠球菌ATCC29212。
1.3检测方法 严格按照《全国临床检验操作规程》[1]进行感染性无菌体液标本的采集与细菌分离培养,根据MA120微生物鉴定药敏分析仪操作说明书进行菌株鉴定和药敏试验,采用最低抑菌浓度法判定药物敏感度,依据2017版临床实验标准化协会制定的相关标准来判读药敏结果[2]。
1.4统计学分析 采用WHONET 5.6统计学软件进行数据处理,以率(%)表示。
2 结果
2.1细菌分布情况 所有患者均首次分离菌株,共检出菌株435株,其中革兰阳性球菌147株;革兰阴性杆菌271株,其中肠杆菌科细菌(主要包括大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌、黏质沙雷菌和阴沟肠杆菌等)211株,非发酵菌(主要包括铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌等)60株;真菌17株。感染性无菌体液常见病原菌为大肠埃希菌、肺炎克雷伯菌、凝固酶阴性葡萄球菌、金黄色葡萄球菌、铜绿假单胞菌、肠球菌。见表1。
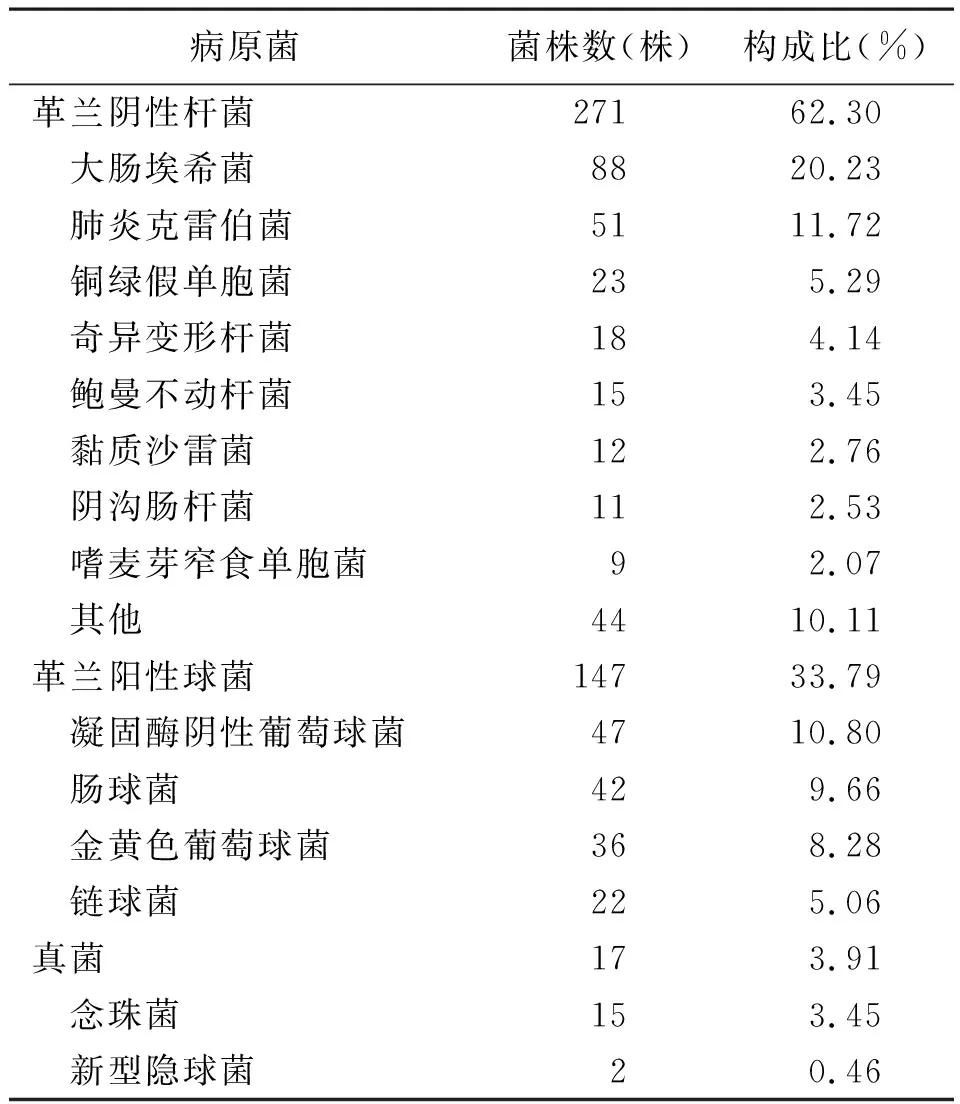
表1 420份感染性无菌体液细菌分布情况
2.2不同类型的感染性无菌体液细菌分布情况 血液检出菌株172株,常见病原菌为大肠埃希菌、凝固酶阴性葡萄球菌、金黄色葡萄球菌及肺炎克雷伯菌;脓液检出菌株82株,常见病原菌为肺炎克雷伯菌、大肠埃希菌;腹腔积液检出菌株75株,胆汁检出菌株55株,腹腔积液和胆汁常见病原菌为大肠埃希菌和肠球菌,考虑与特定部位有关;脑脊液检出菌株27株,常见病原菌为凝固酶阴性葡萄球菌;胸腔积液检出菌株19株;引流液检出菌株4株,其中大肠埃希菌、肺炎克雷伯菌、其他革兰阴性杆菌和凝固酶阴性葡萄球菌各1株;关节腔液检出金黄色葡萄球菌1株。见表2~表7。
2.3细菌耐药性分析
2.3.1大肠埃希菌和肺炎克雷伯菌对抗菌药物的耐药性分析:感染性无菌体液标本产超光谱β-内酰胺酶(extended-spectrum β-lactamases, ESBL)大肠埃希菌检出率为50.00%(44/88),大肠埃希菌对阿米卡星、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦的敏感率>90%,未见其对亚胺培南和美罗培南耐药;产ESBL肺炎克雷伯菌检出率为13.73%(7/51),肺炎克雷伯菌对阿米卡星、妥布霉素的敏感率>90%,未见其对氨苄西林耐药。见表8。
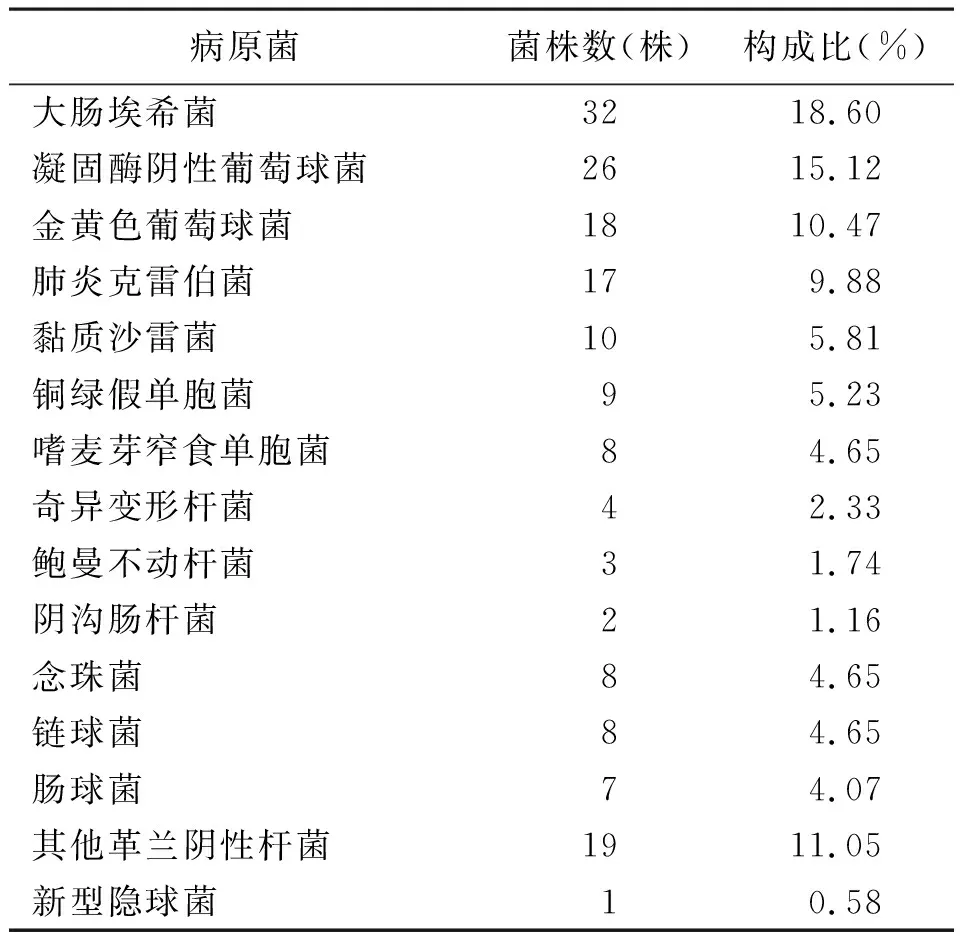
表2 172份血液标本细菌分布情况
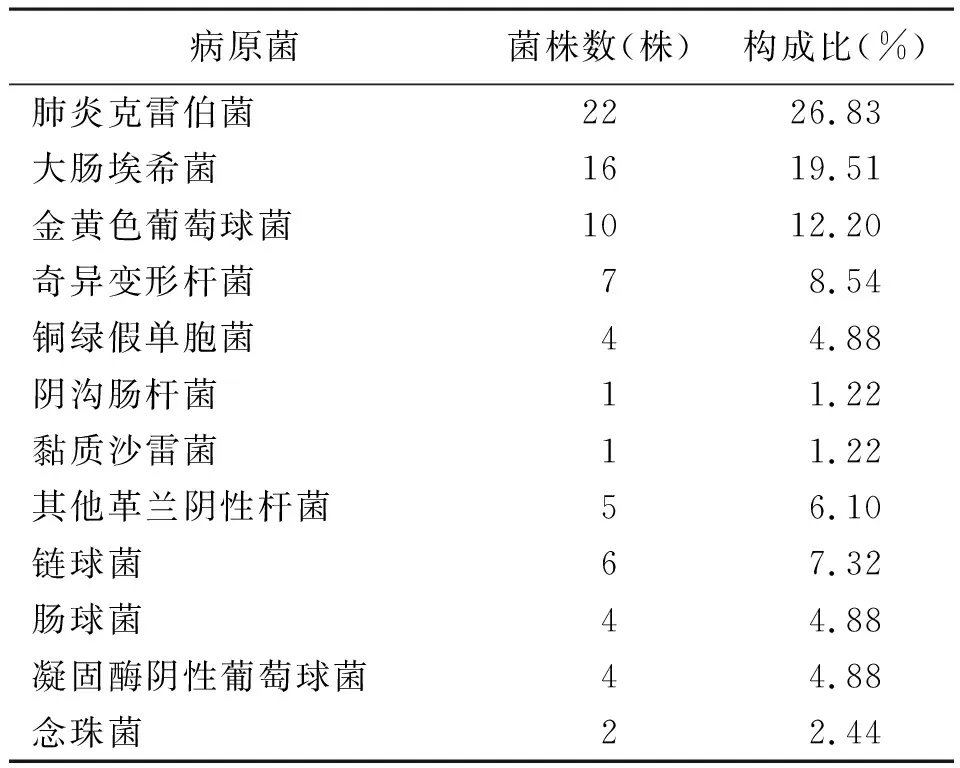
表3 82份脓液标本细菌分布情况
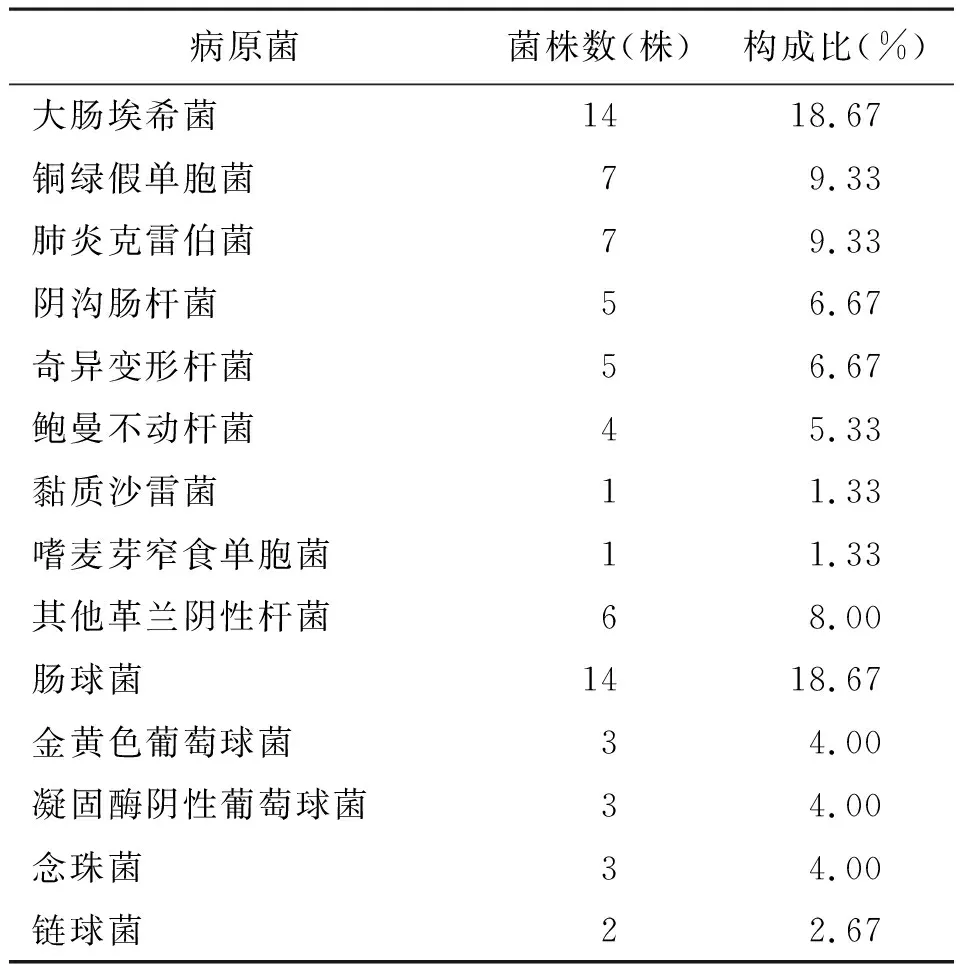
表4 75份腹腔积液标本细菌分布情况
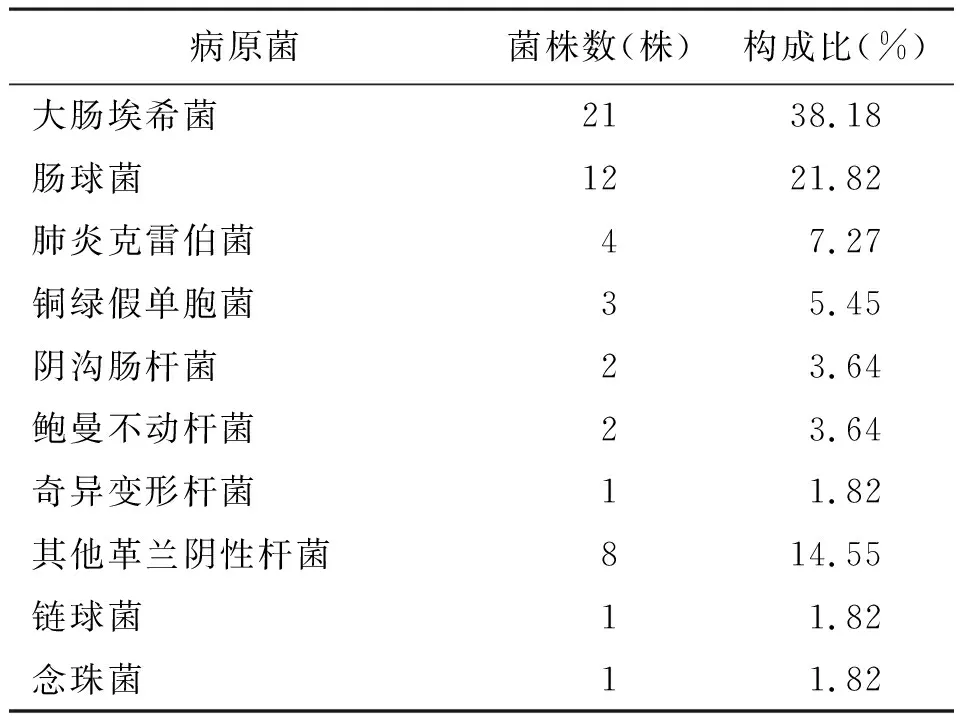
表5 40份胆汁标本细菌分布情况
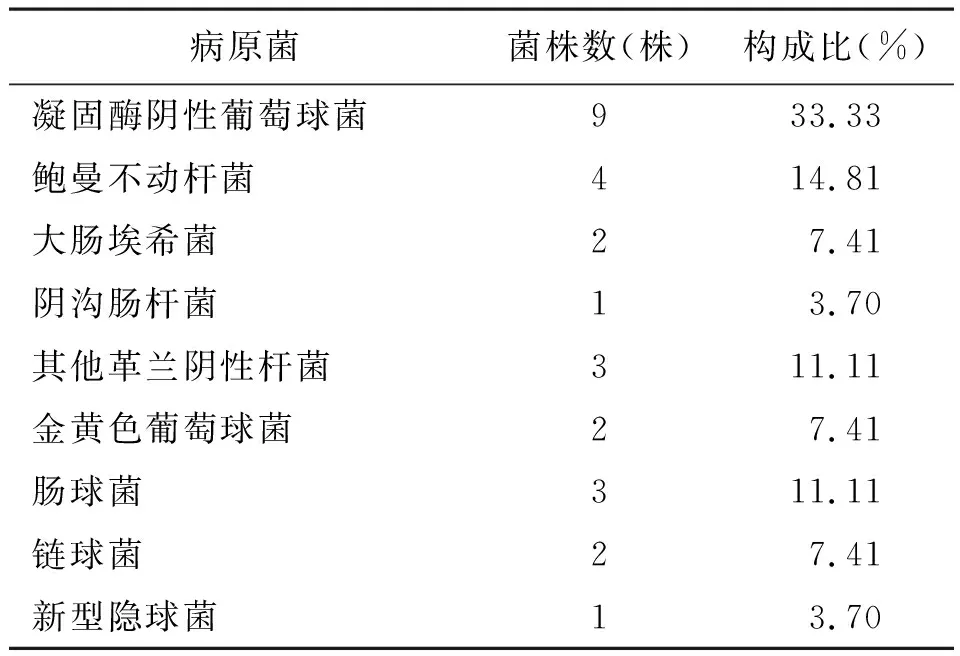
表6 27份脑脊液标本细菌分布情况
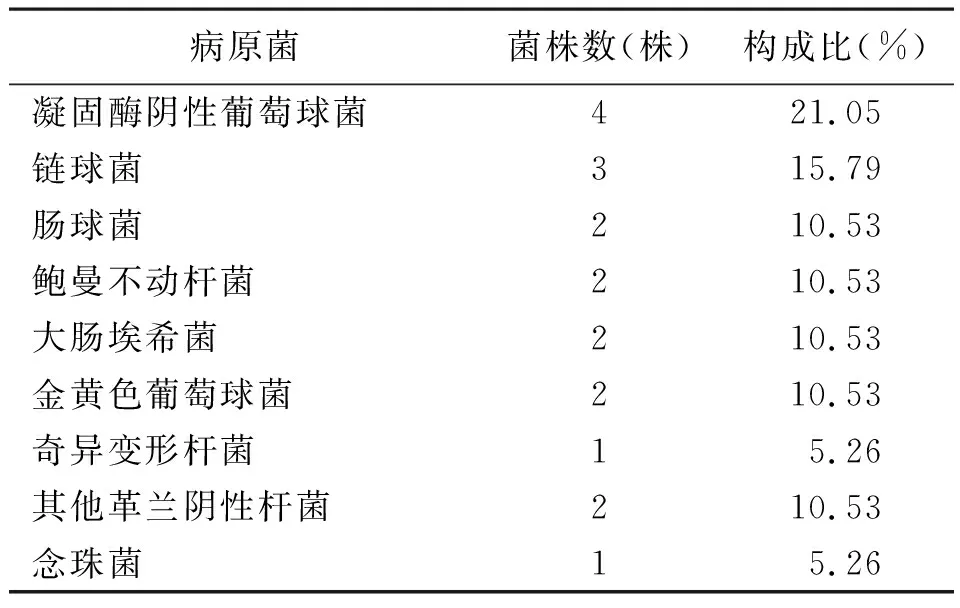
表7 19份胸腔积液标本细菌分布情况
2.3.2金黄色葡萄球菌和凝固酶阴性葡萄球菌对抗菌药物的耐药性分析:感染性无菌体液标本耐甲氧西林金黄色葡萄球菌的检出率为52.78%(19/36),耐甲氧西林凝固酶阴性葡萄球菌检出率为63.83%(30/47)。金黄色葡萄球菌和凝固酶阴性葡萄球菌均未对万古霉素、利奈唑胺、替考拉宁、达托霉素、多西环素、呋喃妥因及米诺环素耐药,同时对β-内酰胺类、大环内酯类药物的耐药率较高,但凝固酶阴性葡萄球菌对复方新诺明和氯霉素的耐药率明显高于金黄色葡萄球菌。见表9。
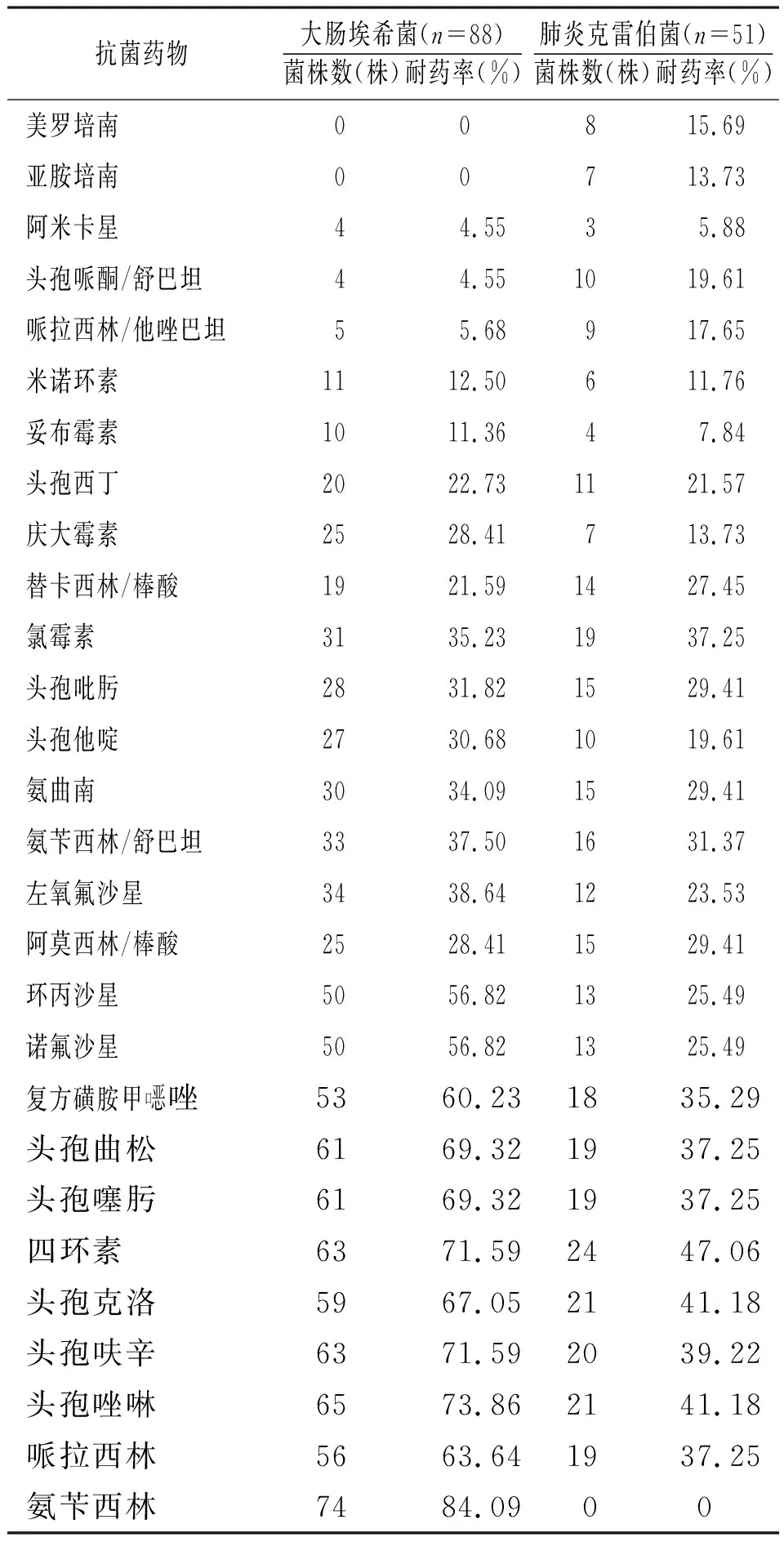
表8 大肠埃希菌和肺炎克雷伯菌对抗菌药物的耐药性分析
2.3.3铜绿假单胞菌和鲍曼不动杆菌对抗菌药物的耐药性分析:感染性无菌体液标本鲍曼不动杆菌广泛耐药株的检出率为86.67%(13/15),铜绿假单胞菌广泛耐药株的检出率为26.09%(6/23)。铜绿假单胞菌和鲍曼不动杆菌均未对多黏菌素E、多黏菌素B耐药,但鲍曼不动杆菌对米诺环素和头孢哌酮/舒巴坦的耐药率较低,铜绿假单胞菌对多数抗菌药物较为敏感。见表10。
2.3.4屎肠球菌和粪肠球菌对抗菌药物的耐药性分析:感染性无菌体液标本检出的屎肠球菌和粪肠球菌均未对利奈唑胺、达托霉素及万古霉素耐药,但粪肠球菌对呋喃妥因、环丙沙星、左氧氟沙星、氨苄西林及青霉素的耐药率明显低于屎肠球菌,但其对氯霉素、米诺环素、链霉素高耐和四环素的耐药率显著高于屎肠球菌。见表11。
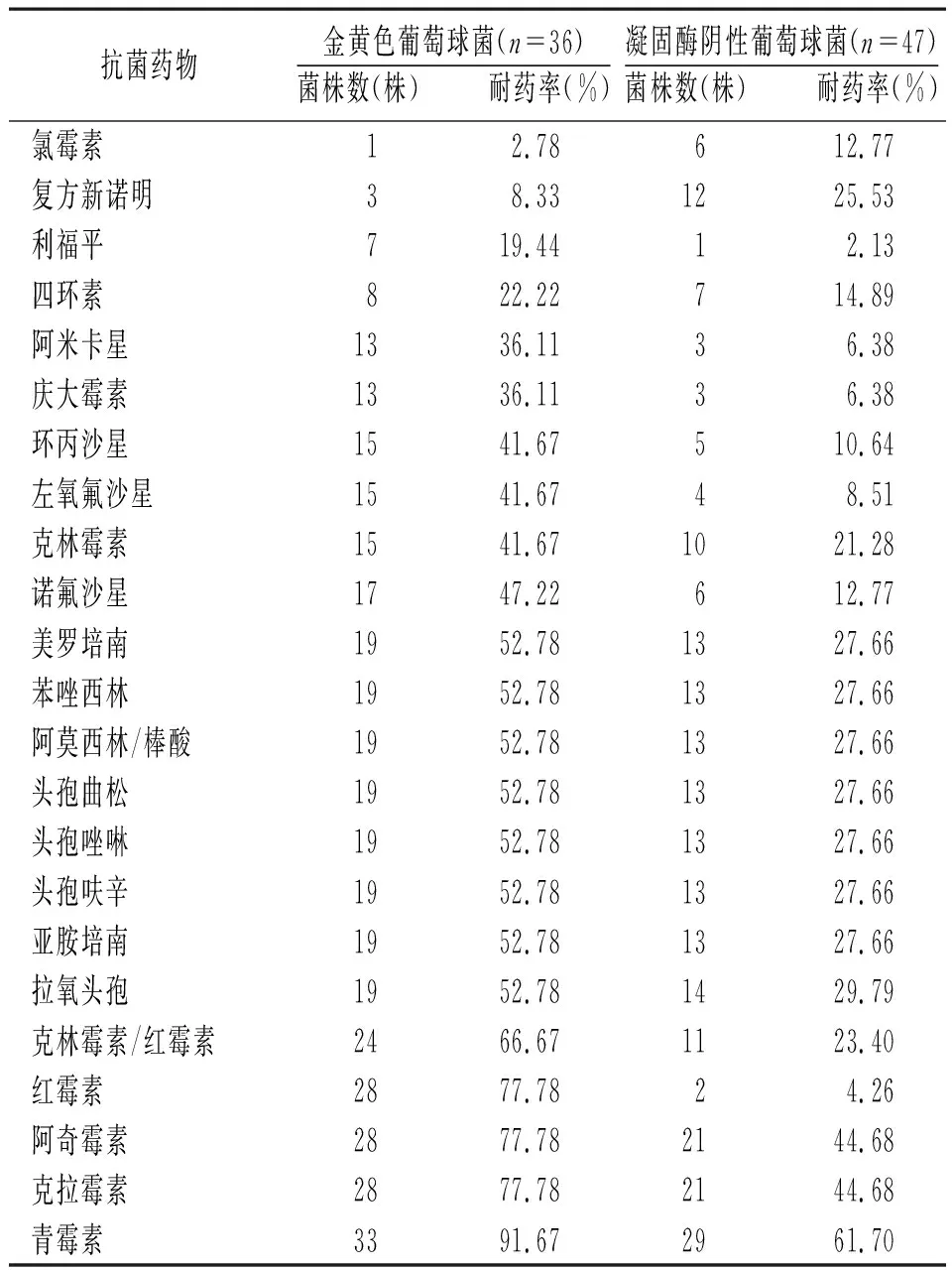
表9 金黄色葡萄球菌和凝固酶阴性葡萄球菌对抗菌药物的耐药性分析

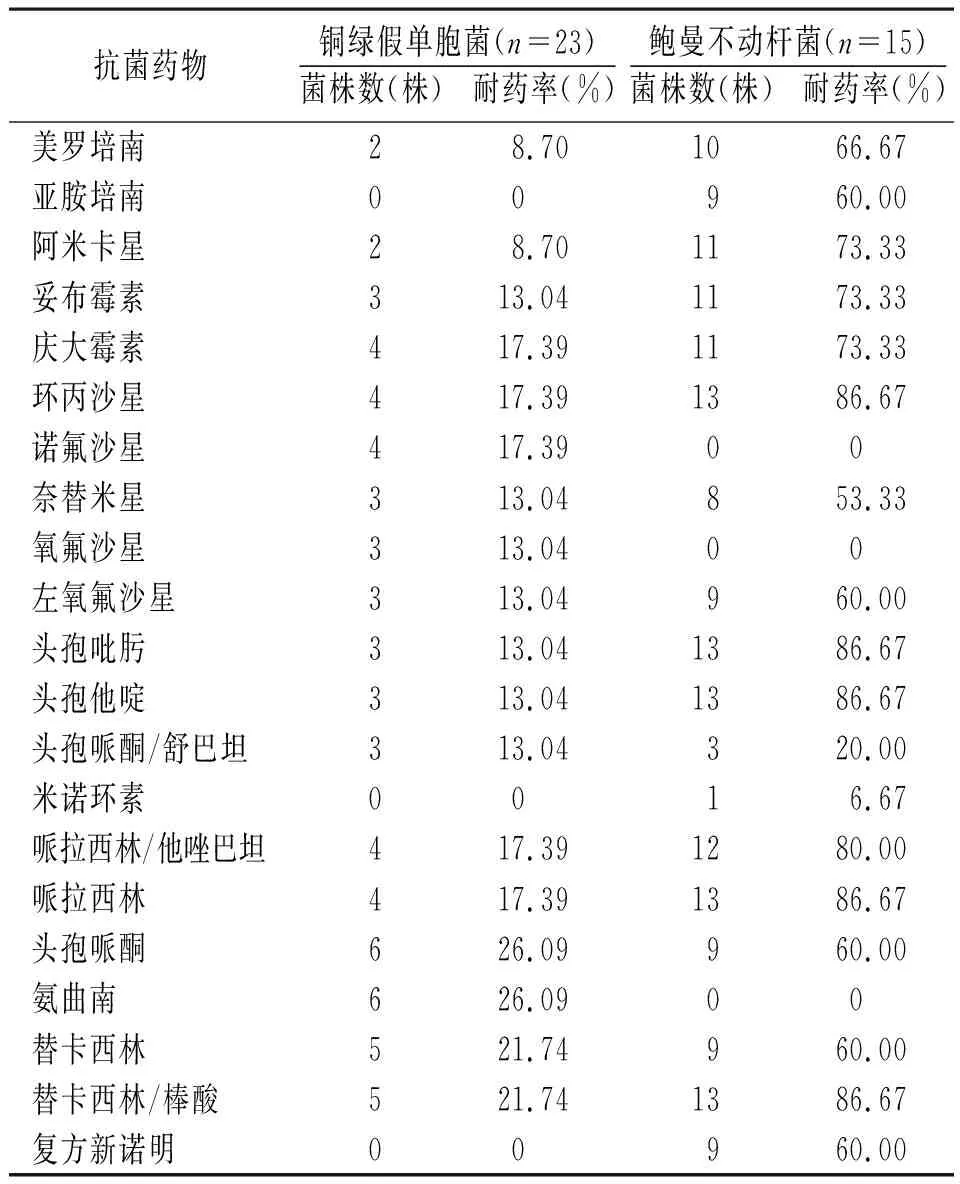
表10 铜绿假单胞菌和鲍曼不动杆菌对抗菌药物的耐药性分析
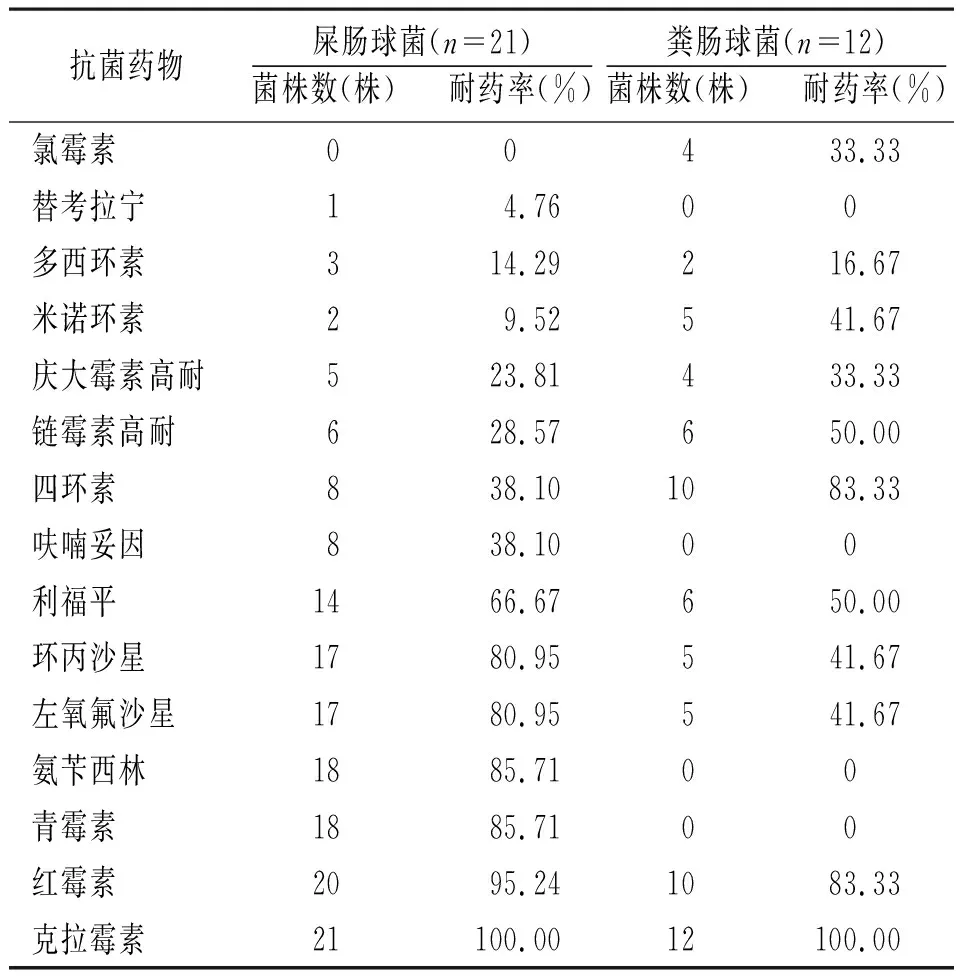
表11 屎肠球菌和粪肠球菌对抗菌药物的耐药性分析
3 讨论
本研究数据显示,感染性无菌体液标本病原菌以革兰阴性杆菌为主(62.30%),其中肠杆菌科细菌占48.51%,非发酵菌占13.79%。感染性无菌体液常见病原菌为大肠埃希菌、肺炎克雷伯菌、凝固酶阴性葡萄球菌、金黄色葡萄球菌、铜绿假单胞菌和肠球菌,与朱任媛等[3]结果基本一致。感染性无菌体液标本中血液标本最多见,其次为脓液、腹腔积液、胆汁及脑脊液。血液常见病原菌为大肠埃希菌、凝固酶阴性葡萄球菌、金黄色葡萄球菌及肺炎克雷伯菌,与相关研究结论相符[4-10]。脓液常见病原菌为肺炎克雷伯菌和大肠埃希菌;腹腔积液和胆汁常见病原菌均为大肠埃希菌和肠球菌;脑脊液以凝固酶阴性葡萄球菌为主,尤其以表皮葡萄球菌最多见,是由于表皮葡萄球菌是寄居皮肤的正常菌群,如果消毒不彻底或操作不当极易引起污染。因此,应结合患者临床表现,考虑是否出现标本污染,谨慎使用抗菌药物[11-12]。
感染性无菌体液标本产ESBL大肠埃希菌的检出率为50.00%,与2014年CHINET中国细菌耐药性监测结果一致[13]。本研究大肠埃希菌对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦和阿米卡星的敏感率>90%,对氨苄西林、哌拉西林、头孢曲松、头孢噻肟、头孢呋辛、头孢唑啉、头孢克洛、四环素、复方新诺明的耐药率>60%,对环丙沙星和诺氟沙星的耐药率>50%,未对亚胺培南和美罗培南耐药;产ESBL肺炎克雷伯菌检出率为13.73%,肺炎克雷伯菌对阿米卡星和妥布霉素的敏感率>90%,对亚胺培南和美罗培南的耐药率分别为13.73%和15.69%。碳青霉烯类抗菌药物对肠杆菌科仍保持最高活性,但随着该类药物在临床的广泛使用,耐碳青霉烯类肠杆菌科的出现对临床抗菌治疗构成了严重威胁[14-15]。耐碳青霉烯类抗菌药物的主要作用机制是产ESBL或引发孔蛋白缺失及AmpC超量表达[14-17]。有研究报道,耐碳青霉烯的肺炎克雷伯菌对多黏菌素仍较敏感[18]。
本研究感染性无菌体液标本耐甲氧西林金黄色葡萄球菌的检出率为52.78%,耐甲氧西林凝固酶阴性葡萄球菌检出率为63.83%,并且金黄色葡萄球菌对β-内酰胺类、大环内酯类药物的耐药率较高,对氨基糖苷类和喹诺酮类药物的耐药率较低,可能与医院氨基糖苷类和喹诺酮类药物使用量少有关。本研究金黄色葡萄球菌对β-内酰胺类、大环内酯类药物的耐药率均高于凝固酶阴性葡萄球菌,但凝固酶阴性葡萄球菌对复方新诺明和氯霉素的耐药率明显高于金黄色葡萄球菌,且金黄色葡萄球菌对红霉素、阿奇霉素的耐药率均≥70%,故不建议临床经验用药。此外,本研究金黄色葡萄球菌和凝固酶阴性葡萄球菌均未对万古霉素、利奈唑胺、替考拉宁、达托霉素、多西环素、呋喃妥因及米诺环素耐药。
本研究感染性无菌体液标本鲍曼不动杆菌广泛耐药株的检出率为86.67%,明显高于铜绿假单胞菌广泛耐药株的检出率。目前泛耐药鲍曼不动杆菌已成为医院感染的重要病原菌,给临床治疗带来了困难。本研究鲍曼不动杆菌对米诺环素和头孢哌酮/舒巴坦的耐药率较低,对多数抗菌药物的耐药率均>50%,但耐药率低于刘爽等[19]研究结果。鲍曼不动杆菌可引起多部位及多系统感染,耐药机制主要与产生药物灭活酶、药物作用靶位改变、主动外排系统启动、膜通透性降低等因素有关[20-21]。铜绿假单胞菌对大部分抗菌药物的敏感率>70%,且对美罗培南和阿米卡星的耐药率较低。此外,本研究未检出对多黏菌素E、多黏菌素B耐药的鲍曼不动杆菌和铜绿假单胞菌。
本研究感染性无菌体液标本检出的粪肠球菌对呋喃妥因、环丙沙星、左氧氟沙星、氨苄西林及青霉素的耐药率明显低于屎肠球菌,但其对氯霉素、米诺环素、链霉素高耐和四环素的耐药率显著高于屎肠球菌,未发现对利奈唑胺、达托霉素及万古霉素耐药的屎肠球菌和粪肠球菌。
随着临床超广谱类抗菌药物的大量使用,造成耐药菌分离率不断增加,尤其是广泛耐药肠杆菌科和鲍曼不动杆菌已对临床造成严重威胁,医院应引起高度重视。此外,医务人员要高度重视防控多重耐药菌,其中高危患者的主动筛查、及早隔离、严格手卫生、严格诊疗设备及环境物表清洁消毒、合理使用抗菌药物对预防与控制多重耐药菌尤为重要。

