人工全膝关节翻修术1例报告
姚俊浩,蔡余力
( 1.山东中医药大学2017级研究生,山东 济南;2.山东中医药大学附属医院,山东 济南)
0 引言
随着医疗水平的提高,新的医疗材料应用以及手术技术水平的相对成熟,为治疗膝关节疾病,提高生活质量,因膝关节疾病而行人工全膝关节置换术 (Total Knee Replacement,TKR)的患者逐年增多。然而人工关节置换术的患者需要承担人工关节假体出现感染、松动、断裂、骨折及低毒力感染等风险,因此人工关节翻修手术数量也逐年增多。翻修术不仅增加病人的经济负担、加重社会负担,而且术后出现手术并发症的概率相较初次置换术也相应增大。本个案报道一例行双侧人工全膝关节置换术后,因假体磨损出现左侧膝关节假体磨损松动,来我院翻修患者。本文着重对人工关节翻修术手术注意点及手术难点给予分析报道及总结。
1 病例报告
患者王某,女61 岁,以“左侧人工全膝关节置换术后假体松动”收入我院。患者17年前因“类风湿性关节炎”在当地行双侧人工全膝关节置换术,术后恢复状况可,具体情况不详。于2年前无明显诱因出现左膝关节疼痛,未系统诊疗,现为进一步手术治疗特来我院就诊。经门诊医师查体阅片以“左侧人工全膝关节置换术后假体松动”为诊断收入院拟行左侧人工全膝关节翻修术。入院查体:左膝关节前侧正中可见长约13厘米纵行愈合疤痕,皮色皮温正常;左膝关节内翻畸形,曲屈活动受限,左下肢略缩短,肌张力正常,肌力Ⅳ级,神经及感觉查体未见明显异常,生理反射正常存在,病理反射未引出,余肢体格检查未见明显异常。辅助检查:X-Ray:符合双侧人工全膝关节置换术后,可见假体植入,假体位置尚可,髌骨骨质增生,周围软组织内见片状高密度影。(图1)诊断为:左侧人工全膝关节置换术后假体松动。由于患者左膝关节假体松动,左膝关节疼痛并伴有明显活动受限,符合膝关节翻修术指征。术前积极完善各项实验室检查及影像学检查,排除手术禁忌,择期行左侧人工全膝关节翻修术。
患者在硬腰联合麻醉下行左侧人工全膝关节翻修术。手术记录:患者仰卧位,左侧大腿根部捆扎止血带,常规消毒、铺单,止血带充气,祛血带祛血,取左膝关节前正中原手术切口,起于髌上4cm,止于胫骨结节内侧缘,依次切开皮下组织及深筋膜,经由髌骨内侧扩大入路,释放出大量淡黄色关节积液,外翻髌骨显露关节腔。切除大量金属离子浸润的黑色瘢痕及肉芽组织;暴露原手术膝关节假体,见假体磨损严重,取出原手术假体(见图2),见骨质破坏比较轻,骨缺损状况尚可,清除周围骨赘安装假体试模。测试下肢力线,关节稳定性及关节活动度满意,脉冲冲洗切口,干燥骨床。行骨缺损修补,分别于股骨内侧髁置入金属钛钉2枚,外侧髁1枚,胫骨外侧平台1枚,调和含抗生素骨水泥,行骨水泥联合螺钉骨缺损修补术,翻修假体选择超小HRK假体系统,伸直位保持至骨水泥完全固化再次测试下肢力线关节稳定性及活动度满意,脉冲冲洗切口。清点物品无缺,放置引流管,依次缝合关闭切口手术顺利,安返病房。术后摄左膝关节正侧位片(见图3,4)
术后随访:当前连续随访6个月。随访标准:① X 线评定;②KSS膝关节疗效评分。
病人术前左膝关节内翻畸形伴疼痛不适,活动明显受限,术后疼痛减轻,畸形得到明显改善,活动度恢复正常。出院后嘱患者预防血栓、适当锻炼、定期复查。患者于我院复查共 4 次,各次 KSS膝关节评分(表格 1)。
2 讨论总结
全膝关节翻修术并非简单的“以旧换新”,由于创伤较大,时间长,出血多,因此详细了解病人初次膝关节置换情况,术前分析假体松动原因,确定假体取出工具,假体取出后根据术中股骨、胫骨两端骨缺损量选择适当的修复方法,根据修复结果选择适当类型及型号的假体,这些因素对于手术的成功与否至关重要。
人工关节翻修术的指征为[1]:假体周围感染,无菌性松动,内衬磨损,骨溶解,关节不稳定,假体周围骨折,僵直,力线对位不良,假体失败(假体断裂或内衬脱位),伸膝装置失败以及不明原因疼痛。上述指征大致可分为感染性翻修和非感染性翻修两大类。
如何解决骨缺损问题成为手术成功与否的关键因素。骨缺损的原因有[2-3]:初次置换失败,骨溶解,慢性感染,假体松动引起的机械性骨丢失以及医疗操作等。当前最为广泛使用的是Engh 等[4]根据安 德 森 骨 科 研 究 所( Anderson Orthopaedic Research Institution,AORI) 标准进行的分类,骨缺损按照严重程度分为: 股骨远端骨缺损( F1,F2,F3) 以及胫骨近段( T1,T2,T3) 。Ⅰ型骨缺损( F1,T1) 特征为: 干骺端完整,仅有松质骨轻度缺损,无骨溶解及假体下沉; Ⅱ型骨缺损( F2,T2) 特征为: 干骺端短缩,单侧( F2A,T2A) 或者双侧( F2B,T2B) 干骺端股骨髁或胫骨髁骨缺损,股骨端的假体下沉或关节线上移,股骨上髁远端小的溶骨性缺损,而胫骨端假体下沉至腓骨头以下;Ⅲ型骨缺损(F3,T3) 特征为: 干骺端的大段缺损,影响到周围韧带等结构的附着,缺损达到或超过股骨髁上水平,缺损或假体下沉至胫骨结节水平。对于骨缺损进行合理的分类有助于术者评估患者局部情况,并且根据实际情况选择假体和治疗方法。
膝关节翻修术中假体的选择基础是韧带的平衡程度和骨的缺损量[5]。翻修时所采用的假体大体分为三种:①非链式限制型;②铰链旋转型;③同种异体骨假体复合物和可变长柄的链杆型。
本例患者术前排除感染存在,术中见骨缺损程度较轻,按AORI分型为Ⅰ型。因此在实际操作中,为保证骨缺损得到充分的修补以及为了假体的稳定性提供保障,故采用骨水泥联合螺钉法进行骨缺损的修复,在假体的选择上也充分考虑患者自身情况选取铰链旋转膝关节假体(Rotational Knee System,HRK)中的超小号型(股骨柄长度160mm、胫骨柄长120mm、胫骨平台宽度55mm)。股骨假体连接在胫骨凸起的旋转轴上,并借助垫片上的锁定装置使之成为一体。股骨和胫骨假体均有长柄固定在髓腔内,不仅可以完成远端固定,并且可以通过载荷后的轴向嵌插产生轴向稳定。胫骨假体上的柱状凸起不仅提供了与股骨假体之间的稳定连接,而且可以使股骨假体在曲屈过程中可产生旋转运动。假体设计曲屈角度为165°,并有3°的过伸,假体在过伸状态时可锁定旋转运动,并可自行对齐立线。再加上假体三大缓冲系统(旋转轴聚乙烯缓冲垫、屈伸轴聚乙烯缓冲垫、半月板缓冲垫)可有效的消除不良应力,维持膝关节的稳定性。
人工全膝关节翻修术的是通过重建膝关节解剖结构,恢复膝关节正常生理功能达到解除病人痛苦,恢复正常生活的目的。在手术时,假体的取出、骨缺损的评估及修复都是翻修的难点,尤其以术中解决骨缺损是翻修术中的关键环节。骨缺损修复仍然是临床上的难点和热点,在临床应用中,还有很多的问题值得医生和研究者去探究。

图1双膝关节正侧位

图2 原手术假体

图3 术后左膝关节正位片
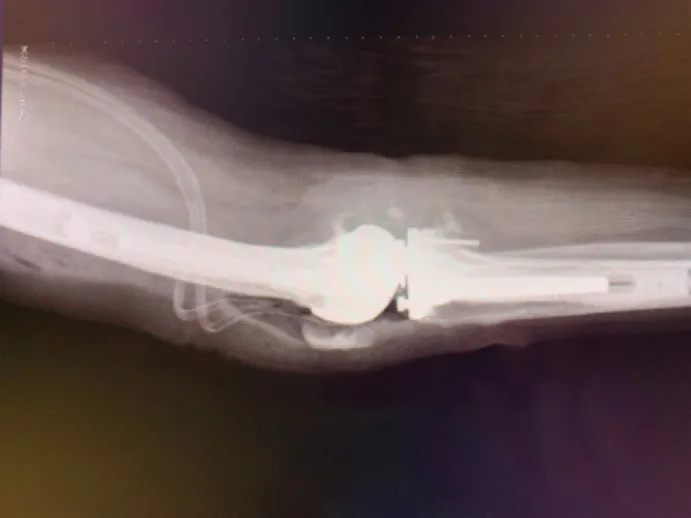
图4 术后左膝关节侧位片

表1 各次 KSS 膝关节评分

