不同诊断技术用于肺外结核病辅助诊断的临床价值比较
施爱军,田 华
1.江苏省南通市如东县中医院检验科,江苏南通 226400;2.江苏省南通市第六人民医院检验科,江苏南通 226000
中国是全球结核病高发病率国家之一,目前每年结核病新发例数可达130万,约占全球总新发例数的14%左右,高居世界第2位[1]。结核病快速诊断已成为医学界关注和研究的热点问题,但实现难度较大,尤其在肺外结核病(EPTB)患者中因标本收集困难、标本含菌量低等,使得诊断灵敏度显著降低。同时EPTB 肺部病变特点较少,早期症状隐匿,临床误诊、漏诊率居高不下[2-3]。近年来研究显示,结核感染T细胞斑点试验(T-SPOT.TB)用于活动性肺结核诊断具有良好的应用价值[4]。而该技术在EPTB诊断中的相关报道相对较少,本研究通过回顾性分析南通市如东县中医院2017年1月至2019年5月收治的EPTB患者和非结核性疾病患者的临床资料,比较结核菌素试验(TST)和T-SPOT.TB用于EPTB辅助诊断的临床价值,旨在为T-SPOT.TB技术的应用提供更多参考依据,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析南通市如东中医院2017年1月至2019年5月收治的同时行TST和T-SPOT.TB检测的EPTB患者(64例,EPTB组)和非结核性疾病患者(106例,对照组)的临床资料。其中EPTB组患者纳入标准[5]:结核杆菌培养或抗酸染色阳性;结核杆菌培养阴性但其他检查支持结核诊断,且抗结核治疗有效。非结核性疾病纳入标准:确诊其他疾病或经其他治疗病情改善。EPTB组中男36例,女28例;平均年龄(43.86±5.17)岁;其中淋巴结结核27例,结核性胸膜炎18例,结核性脑膜炎10例,结核性腹膜炎5例,肾结核2例,肠结核1例,骨结核1例。对照组男62例,女44例;平均年龄(44.39±5.40)岁。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法
1.2.1TST检测 在受试者前臂皮内注射标准PPD,72 h后记录硬结直径,计算硬结直径平均值;硬结平均直径≥5 mm判定为阳性[5]。
1.2.2T-SPOT.TB检测 检测试剂盒由广州申弘生物技术有限公司提供。采集受试者静脉血4 mL放入肝素抗凝真空采血管,2 h内将全血标本混匀4~5次后分装入3种培养管中,每管各1 mL。在培养管内再次混匀4~5次后迅速置入37 ℃培养箱内培养20~24 h,保持在直立状态下培养。培养后标本以3 000 r/min离心10 min,采用ELISA检测干扰素(IFN)-γ的水平。操作过程严格按照试剂盒说明书进行。
1.3统计学处理 采用SPSS24.0软件进行数据分析。计数资料以例数或百分率表示,组间比较采用χ2检验;行ROC曲线分析TST和T-SPOT.TB辅助诊断EPTB的效能,计算曲线下面积(AUC)。以P<0.05为差异有统计学意义。
2 结 果
2.1两组TST、T-SPOT.TB检测结果 EPTB组中,T-SPOT.TB检测阳性56例,阴性8例;TST检测阳性38例,阴性26例。对照组T-SPOT.TB检测阳性10例,阴性96例;TST检测阳性38例,阴性68例。见表1。

表1 两组TST、T-SPOT.TB检测结果(n)
2.2两种检测方法诊断EPTB的效能比较 T-SPOT.TB辅助诊断EPTB的灵敏度、特异度、阳性预测值及阴性预测值均明显优于TST,差异均有统计学意义(P<0.05)。见表2。
2.3ROC曲线分析 ROC曲线分析显示,TST和T-SPOT.TB辅助诊断EPTB的AUC分别为0.633(95%CI:0.501~0.749)、0.892(95%CI:0.812~0.974)。见图1、2。

表2 两种检测方法诊断EPTB的效能比较(%)

图1 T-SPOT.TB诊断EPTB的ROC曲线
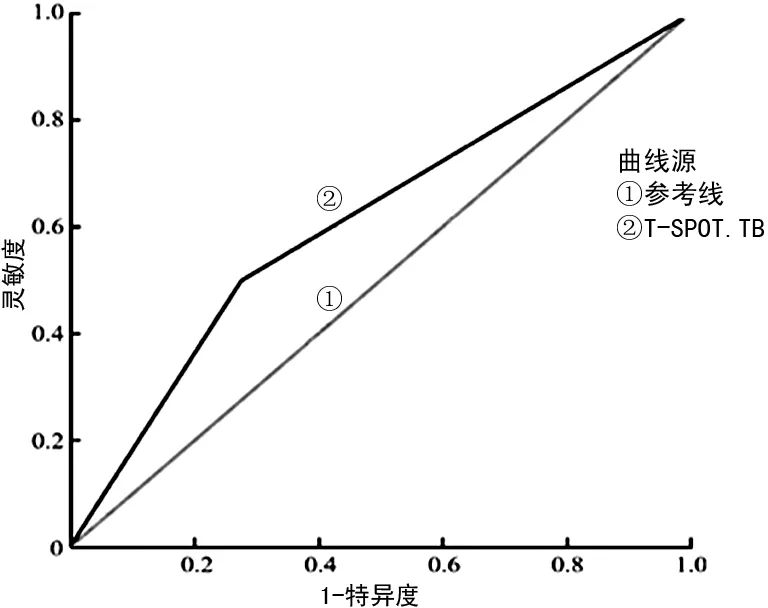
图2 TST诊断EPTB的ROC曲线
3 讨 论
EPTB是指出现在肺部以外其他器官及组织的一种特殊类型结核病,常见累及部位包括淋巴结、胸膜、消化道及骨骼等[6]。已有研究证实,EPTB的发生与HIV感染、恶性肿瘤、TNF-α拮抗剂及糖皮质激素的使用等密切相关[7]。流行病学报道显示,不同国家EPTB患者人数占结核病患者总数的比例存在较大差异,其中英国、意大利、德国及中国分别为47%、30%、17%、11%;而死亡比例则在14%~18%[8]。但相较于肺结核,EPTB早期病情更为隐匿,缺乏典型症状,故临床误诊、漏诊发生率高[9]。如何提高EPTB早期诊断的准确性,及时给予干预以改善临床预后已成为目前研究的热点。
TST是临床结核病诊断常规试验之一,其检测基于Ⅳ型变态反应原理。结核菌或卡介苗等抗原进入人体后可导致机体免疫T淋巴细胞致敏,刺激分化增殖;如已在人体内致敏的抗原再次入侵,致敏T淋巴细胞与之紧密结合则可诱发变态反应性炎症[10]。患者行TST检测后在结核菌素注射部位形成硬结,严重者出现水泡、坏死。TST试验阳性提示机体曾感染结核菌或接种过卡介苗,且对结核菌具有一定免疫力。但相关临床报道显示,TST辅助诊断EPTB的灵敏度和特异度均较低,且无法对活动性和潜伏性感染进行区分[11]。
T-SPOT.TB主要通过体外释放特异性抗原,介导细胞免疫反应的强度来评价是否存在感染。T-SPOT.TB通过结核分枝杆菌特异性重组抗原对全血结核抗原特异性T细胞进行刺激,诱发免疫应答,释放IFN-γ;再通过检测IFN-γ水平判断是否存在特异性免疫反应[12]。国外学者研究发现,T-SPOT.TB相较于TST诊断肺结核的灵敏度和特异度更佳,尤其适用于潜伏性结核感染的鉴别诊断,而这一优势与T-SPOT.TB中采用结核杆菌早期分泌相对分子质量为6 000和10 000的抗原培养滤过蛋白密切相关。上述抗原和蛋白仅特异性表达于结核分枝杆菌,在牛型分枝杆菌和卡介苗中无表达,从而使特异性显著提高[13]。本研究结果显示,T-SPOT.TB辅助诊断EPTB的灵敏度、特异度、阳性预测值、阴性预测值及AUC均显著优于TST(P<0.05),进一步证实T-SPOT.TB用于EPTB辅助诊断更具优势。但本研究中T-SPOT.TB诊断的漏检率和误诊率分别达12.50%(8/64)、9.43%(10/106)。进一步分析诊断不符合病例的临床资料显示,此类病例年龄均在70岁以上,存在接受免疫抑制剂治疗、淋巴细胞计数水平显著减少、低清蛋白血症及免疫系统功能低下等情况,故笔者认为以上因素可能是影响诊断结果的重要原因。此外,回顾相关文献还发现,T-SPOT.TB用于EPTB诊断还受标本新鲜程度、检测时间及人工判读误差等因素制约。近年来,随着检测方法学不断改进,T-SPOT.TB已被扩展到胸腔积液、腹水、脑脊液、肺泡灌洗液等其他类型标本的检测。另有报道提示,T-SPOT.TB还可用于肺结核及EPTB疗效监测[14],显示出广阔的应用前景。
综上所述,T-SPOT.TB用于EPTB辅助诊断的灵敏度与特异度高,诊断效能佳,可有效提高诊断的准确性,临床应用价值优于TST。

