纤维支气管镜肺泡灌洗诊疗术联合振动排痰对呼吸机相关性肺炎患者的影响
李亚明,张进召,潘双
呼吸机相关性肺炎(ventilator-associated pneumonia,VAP)指患者经气管插管或气管切开行机械通气48 h 后或撤机、拔管后48 h 内发生的肺炎,是医院获得性肺炎的主要类型,具有极高的发病率和病死率。患者一旦发生VAP 则易出现脱机困难、呼吸功能受损、住院时间延长、医疗费用增加,甚至引发全身炎性反应、多脏器功能障碍,进而危及患者生命[1]。VAP 的治疗原则是控制肺部感染、改善呼吸功能,临床上主要治疗方法为抗感染及常规吸痰等,但治疗效果欠佳[2]。既往VAP 患者主要采用纤维支气管镜肺泡灌洗清除气道分泌物,但受限于纤维支气管镜的管径及分泌物多且黏稠,治疗效果常不尽人意。近年研究表明,VAP 患者行纤维支气管镜肺泡灌洗前给予振动排痰利于清除分泌物[3]。本研究旨在分析纤维支气管镜肺泡灌洗诊疗术联合振动排痰对VAP 患者的影响,现报道如下。
1 资料与方法
1.1 一般资料 2018 年3 月—2019 年3 月,选取西安医学院第一附属医院ICU 收治的VAP 患者88 例,均符合中华医学会呼吸病学分会感染学组制定的《中国成人医院获得性肺炎与呼吸机相关肺炎诊断和治疗指南(2018 年版)》[4]中的VAP 诊断标准。排除标准:(1)合并肺结核、肺癌者;(2)合并精神障碍者;(3)存在纤维支气管镜检查禁忌证者;(4)妊娠期及哺乳期妇女;(5)无法配合治疗者。采用随机数字表法将所有患者分为对照组和观察组,每组44 例。对照组患者中男23例,女21例;年龄64~77岁,平均年龄(66.2±3.8)岁;急性生理学及慢性健康状况评分系统Ⅱ(APACHE Ⅱ)评分18~24 分,平均APACHE Ⅱ评分(19.1±3.4)分。观察组患者中男22 例,女22 例;年龄62~78 岁,平均年龄(65.7±4.2)岁;APACHE Ⅱ评 分17~23 分, 平 均APACHE Ⅱ评 分(19.2±3.1)分。两组患者性别(χ2=0.05)、年龄(t=0.59)、APACHEⅡ评分(t=-0.14)比较,差异无统计学意义(P>0.05),具有可比性。本研究经西安医学院第一附属医院医学伦理委员会审核批准,所有患者及其家属对本研究知情并同意参加。
1.2 治疗方法 两组患者均给予常规治疗,包括抗感染、去痰、平喘及机械通气等治疗。
1.2.1 对照组 对照组患者采用纤维支气管镜肺泡灌洗诊疗术治疗,具体操作如下:术前常规监测心率、呼吸频率、血压及脉搏血氧饱和度(SpO2),调整吸入氧浓度为100%,当患者SpO2≥95%时将2%利多卡因5 ml 分次滴入气管套管内进行局部浸润麻醉,必要时给予镇静处理。经气管导管缓慢插入Olympus BF-F260 型纤维支气管镜,并结合影像检查结果先健侧后患侧依次进入各肺叶、肺段及亚段支气管,至病变肺段支气管开口处,留取痰液行病原学检查;给予0.9%氯化钠溶液连续灌洗2~4 次,每次灌洗液总量<100 ml,直至灌洗液澄清后退出纤维支气管镜。若术中患者SpO2<85%或心率>120 次/min 则应立即停止操作,待患者SpO2≥95%后继续进行治疗。术后嘱患者健侧卧位,禁食2 h,肺泡灌洗治疗1 次/d,持续治疗1 周。
1.2.2 观察组 观察组患者给予纤维支气管镜肺泡灌洗诊疗术联合振动排痰治疗,具体操作如下:患者接受纤维支气管镜肺泡灌洗前先行振动排痰,所用仪器为美国G5 振动排痰仪(上海威斯特科技有限公司生产),嘱患者病取健侧卧位,结合患者病情选择合适的振动频率,一般为15~30 Hz,自下向上、由外至内进行背部叩击,10~15 min/次,1 次/d,振动排痰后嘱患者休息20 min,后进行纤维支气管镜肺泡灌洗诊疗术,方法同对照组,持续治疗1 周。
1.3 观察指标
1.3.1 临床疗效 根据临床疗效判定标准:治疗后咳嗽、咳痰、发热等临床表现明显缓解,肺部啰音消失,白细胞计数恢复正常,胸部X 线检查或CT 检查结果示病灶吸收>50%,痰培养阴性为显效;治疗后咳嗽、咳痰、发热等临床表现趋向好转,肺部啰音减少,白细胞计数趋向正常,胸部X 线检查或CT 检查结果示病灶吸收≤50%,痰培养阴性为有效;治疗后咳嗽加剧,痰液增多,体温上升,肺部啰音明显,白细胞计数升高,胸部X 线检查或CT 检查结果示病灶无吸收或加重为无效。
1.3.2 机械通气时间、抗菌药物应用时间及ICU 入住时间 记录两组患者机械通气时间、抗菌药物应用时间及ICU 入住时间。
1.3.3 呼吸功能指标 比较两组患者治疗前后呼吸功能指标,包括气道峰值吸气压力(peak inspiratory pressure,PIP)、气道阻力(airway resistance,RAW)、呼吸做功(work of breathing,WOB)、动态肺顺应性(dynamic lung compliance,CLdyn)。
1.3.4 动脉血气分析指标 分别于治疗前后两组患者抽取动脉血并分析动脉血气分析指标,包括动脉血氧分压(partial pressure of oxygen,PaO2)、动脉血氧饱和度(oxygen saturation,SaO2)、氧合指数(OI)及动脉血二氧化碳分压(partial pressure of carbon dioxide,PaCO2)。
1.3.5 不良反应 观察两组患者治疗期间不良反应发生情况。
1.4 统计学方法 采用SPSS 20.0 统计学软件进行数据分析,计量资料以表示,包括年龄、APACHE Ⅱ评分、机械通气时间、抗菌药物应用时间、ICU入住时间、呼吸功能指标、动脉血气分析指标,采用两独立样本t 检验;性别、不良反应发生率为计数资料,采用χ2检验;临床疗效为等级资料,采用秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 临床疗效 观察组患者临床疗效优于对照组,差异有统计学意义(u=2.23,P<0.05,见表1)。
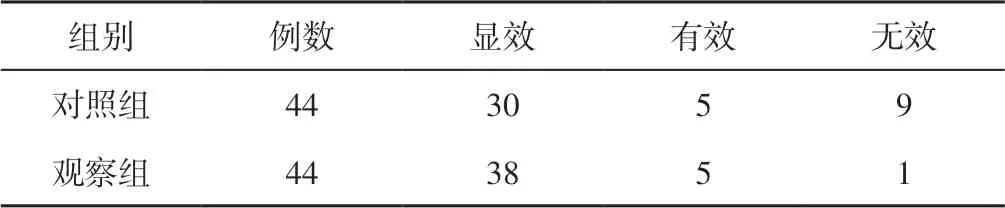
表1 两组患者临床疗效比较(例)Table 1 Comparison of clinical efficacy between the two groups
2.2 机械通气时间、抗菌药物应用时间及ICU 入住时间 与对照组比较,观察组患者机械通气时间、抗菌药物应用时间、ICU 入住时间缩短,差异有统计学意义(P<0.05,见表2)。
2.3 呼吸功能指标 观察组患者治疗前PIP、RAW、WOB、CLdyn 与对照组相似,差异无统计学意义(P>0.05);与对照组比较,观察组患者治疗后PIP、RAW、WOB 降低,CLdyn 升高,差异有统计学意义(P<0.05,见表3)。
2.4 动脉血气分析指标 观察组患者治疗前PaO2、SaO2、OI、PaCO2与对照组相似,差异无统计学意义(P>0.05);与对照组比较,观察组患者治疗后PaO2、SaO2、OI 升高,PaCO2降低,差异有统计学意义(P<0.05,见表4)。
2.5 不良反应 治疗期间,对照组患者不良反应发生率为9.1%,观察组患者为4.6%。治疗期间两组患者不良反应发生率比较,差异无统计学意义(χ2=0.18,P>0.05,见表5)。
表2 两组患者机械通气时间、抗菌药物应用时间及ICU 入住时间比较Table 2 Comparison of mechanical ventilation time,antibiotics use time and ICU hospitalization time between the two groups
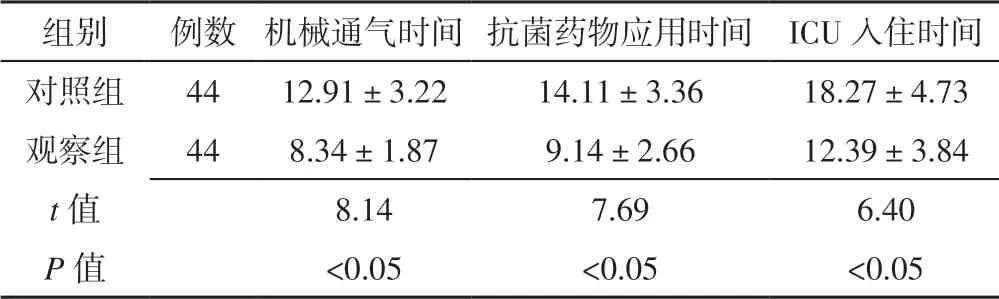
表2 两组患者机械通气时间、抗菌药物应用时间及ICU 入住时间比较Table 2 Comparison of mechanical ventilation time,antibiotics use time and ICU hospitalization time between the two groups
组别 例数 机械通气时间 抗菌药物应用时间 ICU 入住时间对照组 44 12.91±3.22 14.11±3.36 18.27±4.73观察组 44 8.34±1.87 9.14±2.66 12.39±3.84 t 值 8.14 7.69 6.40 P 值 <0.05 <0.05 <0.05
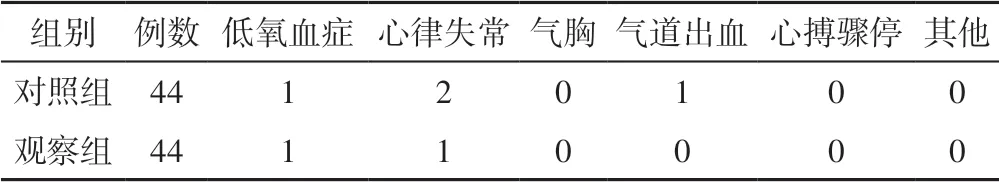
表5 两组患者不良反应发生情况(例)Table 5 Incidence of adverse reactions between two groups
表3 两组患者治疗前后呼吸功能指标比较Table 3 Comparison of index of respiratory function between the two groups before and after treatment

表3 两组患者治疗前后呼吸功能指标比较Table 3 Comparison of index of respiratory function between the two groups before and after treatment
注:PIP=气道峰值吸气压力,RAW=气道阻力,WOB=呼吸做功,CLdyn=动态肺顺应性;1 cm H2O=0.098 kPa
组别 例数 PIP(cm H2O) RAW(cm H2O·L-1·s-1) WOB(J/L) CLdyn (ml/cm H2O)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 44 33.11±4.19 23.14±2.58 16.47±3.14 11.78±3.81 0.99±4.13 0.64±0.12 21.42±1.88 30.22±5.10观察组 44 33.36±2.28 16.55±3.71 17.24±1.90 8.15±2.49 0.98±3.77 0.36±0.06 20.99±2.33 38.65±4.54 t 值 0.35 9.67 1.39 5.29 0.01 13.84 0.95 8.19 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
表4 两组患者治疗前后动脉血气分析指标比较Table 4 Comparison of blood gas analysis result between the two groups before and after treatment
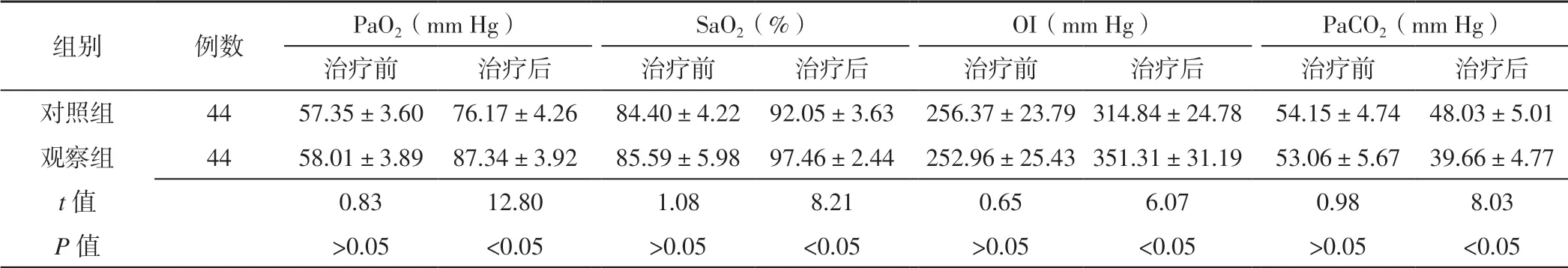
表4 两组患者治疗前后动脉血气分析指标比较Table 4 Comparison of blood gas analysis result between the two groups before and after treatment
注:PaO2=动脉血氧分压,SaO2=动脉血氧饱和度,OI=氧合指数,PaCO2=动脉血二氧化碳分压;1 mm Hg=0.133 kPa
组别 例数 PaO2(mm Hg) SaO2(%) OI(mm Hg) PaCO2(mm Hg)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 44 57.35±3.60 76.17±4.26 84.40±4.22 92.05±3.63 256.37±23.79 314.84±24.78 54.15±4.74 48.03±5.01观察组 44 58.01±3.89 87.34±3.92 85.59±5.98 97.46±2.44 252.96±25.43 351.31±31.19 53.06±5.67 39.66±4.77 t 值 0.83 12.80 1.08 8.21 0.65 6.07 0.98 8.03 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
机械通气在ICU 呼吸衰竭患者治疗中发挥着重要作用,但其所致的并发症也日益受到重视,以VAP 最为明显。VAP 是ICU 中最常见的医院获得性肺炎类型,其发病率高达43.1%,病死率高达51.6%,可严重威胁患者的生命安全,也是导致患者住院时间延长、危重症患者死亡的重要原因[5]。气管插管及机械通气患者自身状况较差,长期卧床易引起胃内容物反流,造成气道黏膜损伤及其清除功能下降,易使鼻腔和口咽部的细菌随气管插管、留置胃管等转移至肺部,加之患者意识障碍及镇静剂、肌松剂的使用致使黏液、痰液潴留并难以清除,进而易诱发VAP[6]。目前,VAP 的治疗以抗感染和清除气道分泌物为主,但单独给予抗生素或普通吸痰常难以清除痰液并易损伤气道黏膜,导致治疗效果欠佳[7]。此外,患者分泌物多且黏稠及纤维支气管镜的管径较细,单纯应用纤维支气管镜肺泡灌洗诊疗术并不能达到理想效果[8],因此本研究旨在观察纤维支气管镜肺泡灌洗诊疗术联合振动排痰对VAP 患者的影响。
本研究结果显示,观察组患者临床疗效优于对照组;与对照组比较,观察组患者治疗后机械通气时间、抗菌药物应用时间及ICU 入住时间缩短,提示纤维支气管镜肺泡灌洗诊疗术联合振动排痰治疗VAP 患者的临床疗效确切,能有效缩短患者机械通气时间、抗菌药物应用时间及ICU 入住时间,与肖阳等[3]、石泽亚等[9]研究结果相符;分析原因可能为:(1)纤维支气管镜能在直视下准确地清除气道分泌物,缓解患者气道阻塞,同时反复灌洗0.9%氯化钠溶液能够稀释黏液,减少不良反应发生,促进局部炎症吸收,刺激咳嗽反射,利于炎性分泌物的排出并改善患者肺通气功能[5];此外,保留肺泡灌洗液还可行病原学检查,为后续选择抗菌药物提供依据[10-11]。但单纯应用纤维支气管镜存在一定局限性:纤维支气管镜的管径较细,只能到达段支气管,加之患者痰液较多且黏稠易堵塞细小支气管,从而使约20%的患者肺泡灌洗效果欠佳[12]。(2)振动排痰仪根据物理定向叩击原理,在体表形成垂直方向和水平方向的治疗力,垂直方向产生的震颤、叩击力可促使气管内痰液、黏液及分泌物松弛液化;水平方向产生的震颤、挤推力则可加速已液化的痰液、黏液按照目标方向排出[13]。另外,震动排痰仪可刺激咳嗽反射,利于深部痰液的咳出,改善患者局部血液循环,松弛肌肉,缓解呼吸肌疲劳,进而利于控制肺部感染[14]。因此先实施机械振动排痰使深部痰液向支气管移动,后应用纤维支气管镜反复灌洗可达到彻底清除痰液的目的。石泽亚等[15]研究表明,纤维支气管镜肺泡灌洗联合振动排痰可缩短重症肺炎患者ICU 入住时间及机械通气时间,有助于气道黏稠分泌物的排出。
研究表明,纤维支气管镜肺泡灌洗诊疗术联合振动排痰不仅可控制患者肺部感染,还能改善患者呼吸功能[16]。PIP、RAW、WOB 及CLdyn 是临床上常用的呼吸功能指标,常用于监测机械通气治疗效果。PIP、RAW、WOB 越低,CLdyn 越高提示患者呼吸功能越好、病情恢复越好[17]。本研究结果显示,与对照组比较,观察组患者治疗后PIP、RAW、WOB 降低,CLdyn 升高,表明纤维支气管镜肺泡灌洗诊疗术联合振动排痰可有效改善VAP 患者的呼吸功能;分析其原因可能因气道分泌物彻底清除后患者支气管通畅,呼吸压力降低,吸气阻力、呼吸做功减小,进而增加机械通气的有效性及肺泡通气量,改善肺顺应性[18]。
研究表明,改善呼吸功能的目的是减轻患者缺氧状态[19]。牛思强等[20]采用机械振动排痰联合纤维支气管镜治疗重症肺炎患者发现,治疗后PaO2、OI、CLdyn 升高,RAW 降低,有效改善患者呼吸功能。张慧[21]通过对102 例治疗VAP 患者进行支气管镜发现,支气管镜可降低患者WOB、PIP 和RAW。本研究结果显示,与对照组比较,观察组患者治疗后PaO2、SaO2及OI 升高,PaCO2降低,表明纤维支气管镜肺泡灌洗诊疗术联合振动排痰可有效改善VAP 患者肺泡氧合功能,增加肺通气/换气量,进而减轻患者缺氧状态。
本研究结果还显示,观察组患者治疗期间不良反应发生率与对照组相似,无统计学差异;提示纤维支气管镜肺泡灌洗诊疗术联合振动排痰未增加VAP 患者的不良反应,而术中患者出现低氧血症、心律失常等可能与纤维支气管镜阻塞气道引起缺氧、灌洗时诱发支气管痉挛、应激发应、情绪紧张等因素有关;气道黏膜出血可能与痰液黏稠、反复吸引有关,但无大出血发生。两组患者不良反应在给予吸入纯氧、局部止血后很快缓解。
综上所述,纤维支气管镜肺泡灌洗诊疗术联合振动排痰治疗VAP 患者的临床疗效确切,能有效缩短患者机械通气时间、抗菌药物应用时间及ICU 入住时间,改善患者呼吸功能及缺氧状态,且安全性较高,值得临床推广应用;但本研究样本量较小,观察时间较短,尚需进一步扩大样本量、延长观察时间并严格设定纳入与排除标准以证实本研究结果结论。
作者贡献:李亚明进行文章的构思与设计,研究的实施与可行性分析,撰写论文并对文章整体负责,监督管理;张进召进行数据收集、整理、分析;潘双进行结果分析与解释。
本文无利益冲突。

