临床护理路径对食管癌患者术后康复及并发症的影响
林秀娟
食管癌发病率位居我国恶性肿瘤第4位,每年约有15万食管癌患者病死,且多发于40岁以上男性群体[1]。该病早期缺乏明显症状,中晚期多表现为吞咽困难、持续性胸背痛、胸腔积液等症状,高危因素包括化学因素、生物因素、遗传因素、维生素缺乏、不良饮食习惯等,采用手术治疗为主,放化疗为辅的综合治疗原则[2-3]。本研究探讨临床护理路径对食管癌术后患者康复效果及并发症发生率的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取我院2018年4月至2019年4月收治的食管癌手术患者100例,纳入标准:经物理影像学、细胞学及组织学检查确诊为食管癌;无手术禁忌证;既往无上腹部及开胸手术史;无凝血功能障碍;自愿参与研究。排除标准:伴有严重器官功能障碍;伴有糖尿病、高血压等慢性疾病,且控制效果较差;合并有心脑血管疾病;存在术前感染。随机将患者等分对照组与试验组,对照组中男41例,女9例;年龄48~64岁,平均(52.32±4.29)岁;病变位置:上段癌14例,中段癌21例,下段癌15例。试验组中男38例,女12例;年龄45~68岁,平均(54.26±4.64)岁;病变位置:上段癌17例,中段癌22例,下段癌11例。两组性别、年龄、病变位置比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组实施常规护理,包括观察术后病情变化、调整体位、肠内营养输注、早期常规活动等。试验组在对照组基础上予以临床护理路径护理,具体内容见表1。

表1 食管癌手术临床护理路径表
1.3 评价指标 (1)康复效果。术后首次肛门排气时间、胸管拔除时间、首次排便时间及住院时间,护理人员负责观察、记录各指标数据,并进行比较。(2)术后并发症。包括下肢深静脉血栓、肺部感染、吞咽困难、吻合口瘘,护理人员统计术后1周内并发症发生例数,计算并发症发生率。
1.4 统计学处理 采用SPSS 21.0统计学软件,非正态分布的计量资料比较采用秩和检验,计数资料比较采用χ2检验。检验标准α=0.05。
2 结 果
2.1 两组患者术后康复效果比较(表2)

表2 两组患者术后康复效果比较[M(QR)]
2.2 两组患者术后并发症发生率比较(表3)
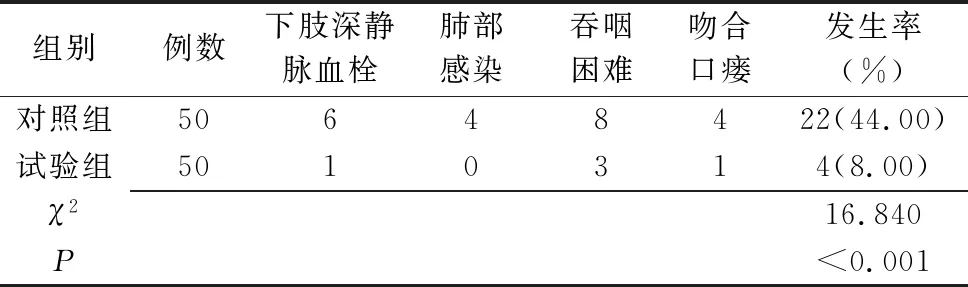
表3 两组患者术后并发症发生率比较(例)
3 讨 论
早期食管癌手术且无转移者5年生存率为60%,已转移者5年生存率<25%,平均5年生存率为18.1%~40.8%[4]。同时,因食管癌病变位置特殊,术后并发症发生率较高,相关报道显示[5],食管癌手术术后吻合口瘘发生率为3%~5%,死亡率40%~50%。本研究将临床护理路径应用于食管癌手术患者中,结合临床治疗方案制定护理计划,包括术前CBL健康教育、术后病情监测、早期活动锻炼、胃肠蠕动促进、吞咽功能训练,以强化健康认知及并发症防控效果,进而实现快速康复效果[6-8]。
本研究发现,试验组术后首次肛门排气、胸管拔除、首次排便及住院时间均明显短于对照组(P<0.05)。这是因为,护理人员于术前2~3 d开展CBL健康教育[9-13],通过临床案例分析介绍手术方案、疾病知识、自护技能等,明显提高健康认知水平,有助于增强其术后自护能力,可促进快速康复;护理人员术后密切监测病情变化,包括体征指标、引流管状态等[14],并根据监测结果确定干预措施,以实现尽早拔除引流管、胸管,加快术后康复速度,缩短住院时间的效果[15];本研究指导开展术后早期活动锻炼,包括卧床被动运动、下床活动、主动运动,并实施假饲刺激、腹部按摩,能促进术后胃肠功能恢复,以实现尽早排气、排便效果。结果显示,试验组下肢深静脉血栓、肺部感染、吻合口瘘、吞咽障碍发生率明显低于对照组(P<0.05),本研究中护理人员通过具体病例分析说明了并发症防控措施,能明显增强并发症防控意识;护理人员于术后8 h起,指导开展早期活动锻炼,可促进肢体血液循环,避免局部皮肤长时间受压,能有效防控下肢深静脉血栓;指导患者进行六字诀呼吸操,能调节体内气息升降出入,可促进术后心肺功能恢复,避免呼吸道分泌物聚集,可有效防控肺部感染;基于洼田饮水实验测定吞咽功能级别,并据此采取相应干预措施,包括门德尔松吞咽训练、穴位电针治疗,能有效刺激咽部靶肌,可促进肌力恢复,改善吞咽肌群协调性,有助于缓解吞咽困难。
综上所述,临床护理路径在食管癌手术中的应用,能促进术后康复,可减少并发症的发生率。

