胸腰椎后路手术患者发生压力性损伤的相关危险因素分析
葛经武,羊 洋,许业伟,杜祥飞,张 梁,乔 玫*
(1.南京医科大学第一附属医院,2.南京医科大学护理学院,江苏 南京 210000)
术中压力性损伤(Intraoperatively Acquired Pressure Injury,IAPI)是指与手术相关并发生在术后几个小时内的压力性损伤,大多数发生在术后1-3d,也可能发生在术后6d[1]。俯卧位是常用的手术体位,如脊柱后路手术、小脑手术及肛门会阴部手术等,俯卧位手术时受压部位主要有颜面部、胸前区域、两侧髂前上棘、膝关节及肘关节等。Celik B等研究了151例手术时间超过2小时的患者,发现围术期压力性损伤发生率约为40.4%[2]。另一项研究发现,脊柱后路手术患者围术期压力性损伤发生率为10.5[3]。术中压力性损伤的预防是每一个手术室护士的职责,影响压力性损伤发生的因素有很多,本文就俯卧位手术患者术中压力性损伤发生的相关危险因素进行总结,内容如下。
1 一般资料和方法
1.1 一般资料
本研究选择2016年5月~2019年5月在我院洁净手术间内完成手术的患者284例。其中椎体占位18例,椎管狭窄74例,椎间盘突出65例,腰椎滑脱55例,胸腰椎骨折37例,其他35例;男132例,女152例;年龄22~82岁,平均年龄(58.07±12.84)岁;体质指数平均(24.44±3.56)kg/m2;俯卧位时间2~10.83h,平均(3.73±1.54)h。纳入标准:①年龄≥18岁;②手术部位是胸椎和腰椎;③俯卧位持续时间≥2h;④自愿参与本研究。排除标准:①受压部位皮肤受损或者合并其他影响受压部位皮肤评估者;②不能配合研究者。告知患者研究目的方法,并对研究资料保密,患者可以自由选择是否参加。
1.2 方法
压力性损伤分期采用2016年美国NPUAP最新版压力性损伤定义与分期标准[4],由2位专科护士对受压部位皮肤情况进行判定并记录。采用统一设计的病例观察表,由经过培训的护士进行临床病例信息收集,病例信息包括人口学资料 、临床特征及术中情况。人口学资料:性别、年龄、身高、体重、体质指数(BMI);临床特征:疾病的诊断、术前是否卧床、血白蛋白、总蛋白、既往病史、吸烟史;术中情况:手术实施的部位、手术过程是否施加压力、术中体温、俯卧位持续时间、术中失血量等。
1.3 统计方法
数±标
数准据差采(用xS ±P sS)S 2表5示.0软,件计数进资行料统采计用学率分表析示。,计比量较资采料用以x2均检验,多因素分析采用二分类logistic回归分析。所有统计检验均采用双侧检验,取α=0.05为检验标准,以P<0.05表示差异有统计学意义。
2 结 果
2.1 胸腰椎后路手术患者压力性损伤病人资料分析
发生压力性损伤患者共63例,其中2期3例(颈部、额部和下颌部各一例),1期60例,压力性损伤发生率为22.18%。
2.2 胸腰椎后路手术患者压力性损伤单因素分析
通过卡方检验得知,疾病诊断、患者白蛋白水平、俯卧位持续时间及失血量差异有统计学意义(P<0.05);而性别、年龄、椎体节段、手术过程中是否施加压力、体质指数(Body mass index,BMI)、术前是否卧床、总蛋白、既往病史、吸烟史以及术中是否发生低体温无统计学差异(P>0.05)。
2.3 胸腰椎后路手术患者压力性损伤多因素logistic回归分析
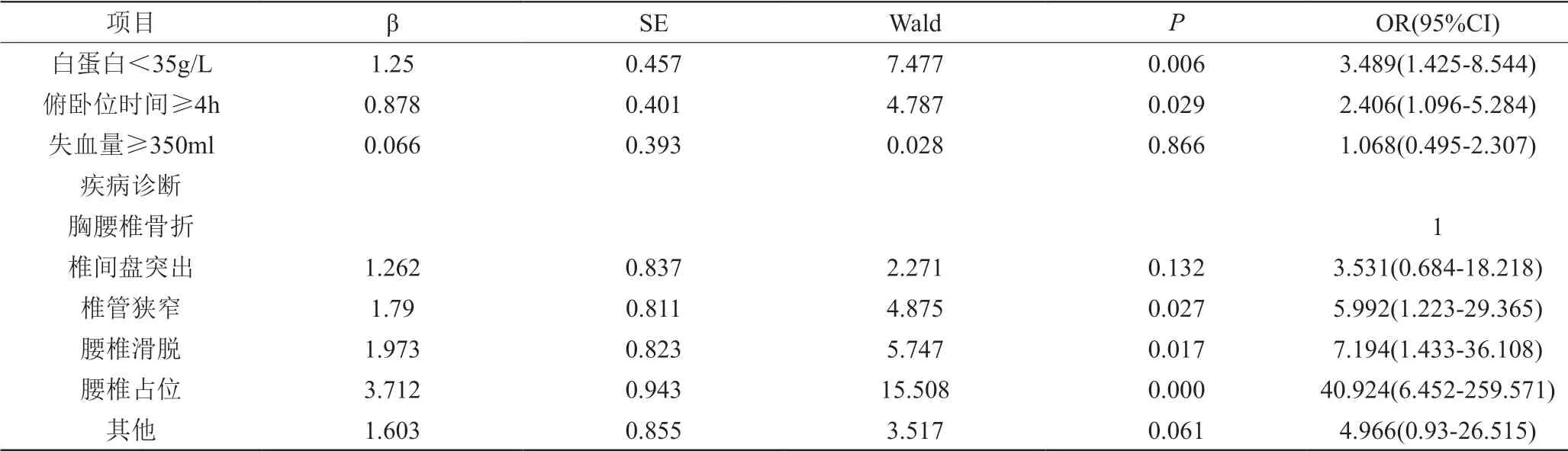
表1 压力性损伤的多因素分析
3 讨 论
庞玉灵[5]在文章中提出白蛋白低于35g/L的手术患者,即使手术时间在3-5h,发生手术压力性损伤的严重程度比白蛋白正常者要高,而且多为2期压力性损伤。白蛋白较低会产生水肿,导致患者术前即出现皮肤的改变。本研究中,手术患者白蛋白<35g/L的患者发生压力性损伤的发生率是白蛋白正常患者的3.489倍(P<0.01,OR=3.489,95%CI:1.425-8.544)。宋芳等[6]的研究表明,手术时间大于2.5h患者发生压力性损伤的风险是手术时间小于2.5h者的2.361倍,对于俯卧位手术而言,俯卧位时间代表了受压部位所受压力持续时间。胸腰椎后路手术均采用俯卧位,本研究选择胸腰椎手术,是因为胸腰椎手术患者所采用的的体位一致,不存在因不同体位引起的差别。俯卧位持续的时间决定了患者受压部位承受压力的时间,本研究中俯卧位持续时间4h以上的患者压力性损伤的发生率是4h以下患者的2.406倍,差异具有统计学意义(P=0.029,OR=2.406,95%CI:1.096-5.284)。失血量增加会导致压力性损伤发生率的增加[7],失血量增加时,循环血量减少,导致周围循环血管闭塞,减少了周围微循环血量,增加代谢产物的堆积。本研究中具有相似的结论,当出血量350ml以上时,胸腰椎手术患者发生压力性损伤的风险高于出血350ml以下的患者。
综上所述,低白蛋白水平、俯卧位手术时间长以及较大量的出血为危险因素,护理同仁在工作中应积极应对,降低胸腰椎手术患者压力性损伤发生的风险。

