腹腔镜下病灶切除联合药物治疗子宫腺肌瘤的临床效果评价
朱铮
江苏省无锡市中医医院妇科,江苏无锡 214071
子宫腺肌瘤是临床多发的妇科疾病,发病机制主要为子宫内膜腺体及间质侵害子宫肌层,从而诱发肌层肥大及增生现象,一些患者会发生结节或团块,从而引起痛经、经期延长或经量加大等症状。经临床调查子宫腺肌瘤具有较高的发病率,即为8.80%~31.00%左右,且好发于育龄期妇女,若不及时进行有效治疗,会对患者身体健康造成不利影响,甚至诱发严重并发症;临床上对于该病选择子宫切除术治疗,但是对于年轻女性而言难以接受,因为该方法无法保留生育功能,为此在临床上重新寻找合适治疗方法十分必要[1]。该院为了探讨腹腔镜下病灶切除联合药物治疗子宫腺肌瘤的临床效果,方便选取2016年7月—2019年10月的70例子宫腺肌瘤患者作为研究对象展开研究,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的70例子宫腺肌瘤患者作为研究对象,按照治疗方法的不同分为两组,观察组给予腹腔镜下病灶切除联合药物治疗,对照组给予腹腔镜下病灶切除术,每组35例。该研究已获得医院伦理委员会批准。
观察组年龄 25~52 岁,平均(35.12±2.12)岁;病程范围3个月~2年,平均(1.05±0.45)年。对照组年龄26~52 岁,平均(35.18±2.19)岁;病程范围 4 个月~2 年,平均(1.09±0.48)年。两组一般资料差异无统计学意义(P>0.05),存在对比价值。
纳入标准:①均与子宫腺肌瘤的确诊标准相符;②均发生月经量过量、子宫体积增大等现象;③对该研究使用药物无过敏史;④对实验内容知晓,并签订同意书。
排除标准:①具有凝血功能障碍者;②存在生殖道炎症者;③合并肿瘤者;④伴有重要脏器功能障碍者。
1.2 方法
对照组方法—给予腹腔镜下病灶切除术治疗,先对患者进行全身麻醉,待麻药发挥作用后建立气腹及穿刺腹部,再对腹腔进行探查,以便于掌握子宫大小及病灶组织部位及体积等信息;其次在子宫肌层为患者注射垂体后叶素(国药准字H34022977),可起到收缩子宫的作用,有利于避免出血等情况的发生,最后根据瘤体大小选择合适切口,再采用可吸收线缝合子宫创面,取出病灶组织,冲洗盆腔,防止术后黏膜粘连。
观察组方法—腹腔镜下病灶切除联合药物治疗,腹腔镜下病灶切除术同对照组一样,手术治疗后为患者放置曼月乐(国药准字J20140088),并给予患者屈螺酮决雌醇片(国药准字 J20130120)口服,1片/次,3次/d,连续服用1个月。
1.3 观察指标
观察及评估两组患者的月经量、子宫体积、血清CA125含量、并发症发生率。
1.4 统计方法
应用SPSS 21.0统计学软件进行数据分析,其中计量资料以()表示,组间比较采用两独立样本t检验;计数资料以[n(%)]表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 月经量变化
治疗前观察组与对照组的月经量对比差异无统计学意义(P>0.05);治疗后1个月、3个月的月经量低于对照组,差异有统计学意义(P<0.05),见表 1。
表1 两组患者治疗前后月经量比较[(),mL]
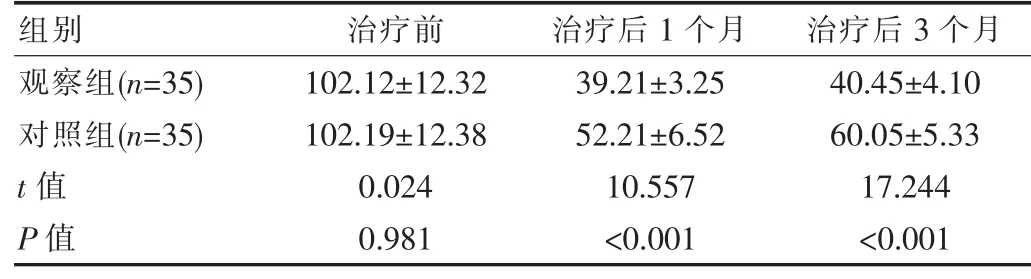
表1 两组患者治疗前后月经量比较[(),mL]
组别 治疗前 治疗后1个月 治疗后3个月观察组(n=35)对照组(n=35)t值 P值102.12±12.32 102.19±12.38 0.024 0.981 39.21±3.25 52.21±6.52 10.557<0.001 40.45±4.10 60.05±5.33 17.244<0.001
2.2 子宫体积变化
治疗前观察组与对照组的子宫体积对比差异无统计学意义(P>0.05);治疗后1个月、3个月的子宫体积低于对照组(P<0.05),见表 2。
表2 两组患者治疗前后的子宫体积比较()
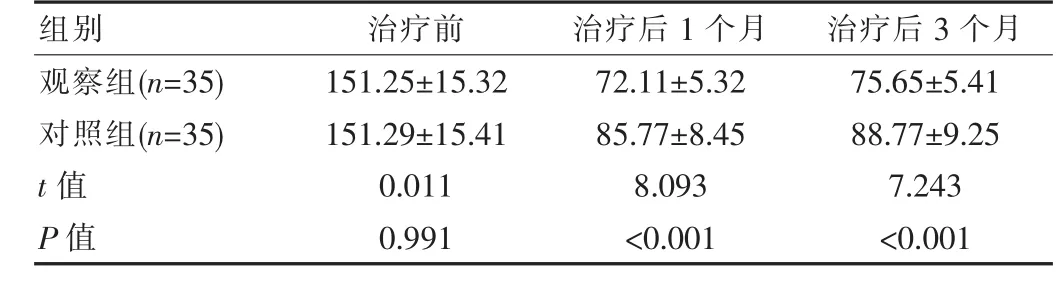
表2 两组患者治疗前后的子宫体积比较()
组别 治疗前 治疗后1个月 治疗后3个月观察组(n=35)对照组(n=35)t值 P值151.25±15.32 151.29±15.41 0.011 0.991 72.11±5.32 85.77±8.45 8.093<0.001 75.65±5.41 88.77±9.25 7.243<0.001
2.3 血清CA125含量
治疗前观察组与对照组的血清CA125含量对比差异无统计学意义(P>0.05);治疗后6个月、12个月的血清 CA125含量低于对照组(P<0.05),见表 3。
表3 两组患者治疗前后的血清CA125含量比较[(),U/L]
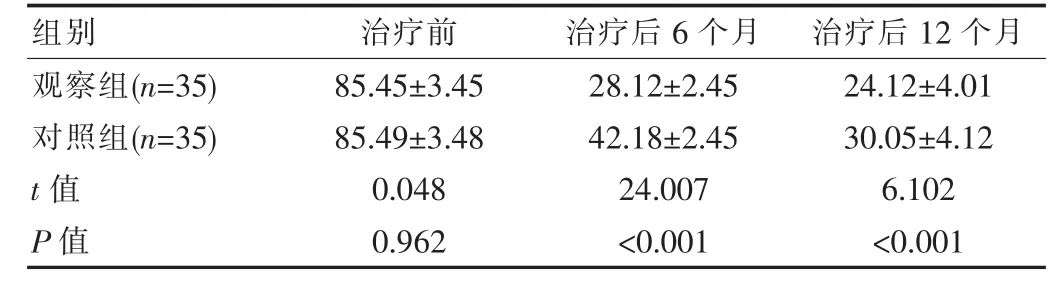
表3 两组患者治疗前后的血清CA125含量比较[(),U/L]
组别 治疗前 治疗后6个月 治疗后12个月观察组(n=35)对照组(n=35)t值P值85.45±3.45 85.49±3.48 0.048 0.962 28.12±2.45 42.18±2.45 24.007<0.001 24.12±4.01 30.05±4.12 6.102<0.001
2.4 并发症
观察组的并发症发生率低于对照组,差异有统计学意义(P<0.05),见表 4。
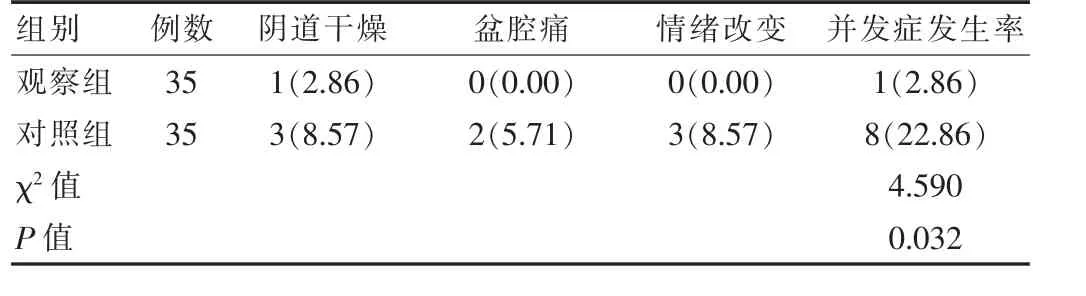
表4 两组患者并发症发生率比较[n(%)]
3 讨论
子宫腺肌瘤是临床上较为常见妇科疾病之一,发生率呈日益上升趋势,且越来越年轻化,患者可伴有进行性痛经、月经增多等一系列临床表现,通常发生于30~50岁左右经产妇,若不及时进行有效治疗,能够对患者的身体健康造成不利影响;以往临床上采用子宫切除方法进行治疗,虽然能够去除病灶组织,但是具有较大的手术创伤,可让患者丧失生育功能,且提前出现围绝经期症状,对于部分女性而言无法接受[2-5];随着临床技术的不断进步,逐渐采用微创方法治疗,以腹腔镜下病灶切除术为代表,不仅具有切口小、组织损伤小、出血量少等优势,并且还能在一定程度上减少对胃肠道的干扰,间接起到降低并发症发生率的作用,为此在临床上得到广泛应用及推广[6]。同时,腹腔镜病灶剔除术还能够在保留产妇生育功能的前提下清除局限性病灶,继而达到良好的治疗效果。但由于综合考量腹腔镜病灶剔除术难以实现全面、彻底、完整地对病灶进行清除,因此需在术后予以药物辅助诊治。
在林燕韦等[7]学者的相关研究中,行腹腔镜下子宫腺肌瘤病灶切除术与左炔诺孕酮宫内缓释系统治疗的子宫腺肌患者的月经量、子宫体积、CA125含量均有所降低,同时赵金娜[8]学者提出,腹腔镜下病灶切除术联合药物治疗有助于减少术后并发症的发生。
该院为了进一步提高治疗效果及改善预后,建议在腹腔镜下病灶切除术的基础上加用孕三烯酮药物,该药物是一种人工合成的三烯19-去甲睾酮衍生物,通过促使子宫内膜及异位病灶细胞失活、退化,达到萎缩病灶组织的目的,与此同时还能发挥抑制孕激素分泌的作用;应用于手术治疗后具有较为理想的治疗效果,可促使残余病灶组织萎缩,对改善预后及提高患者生活质量具有重要意义;此外,在该次研究结果中,观察组经以上方法联合治疗后6个月及12个月的血清CA125 含量分别为(28.12±2.45)U/L 和(24.12±4.01)U/L,均显著低于对照组 (P<0.05);在相关学者的研究结果中,其联合组治疗后6个月血清CA125含量为(28.1±8.9)U/L、治疗后 12 个月血清 CA125 含量(24.3±5.9)U/L显著低于单一使用手术治疗的患者(P<0.05),以该研究结论一致;由此说明腹腔镜下病灶切除联合孕三烯酮药物共同治疗有利于增强治疗效果,且安全性高,无严重不良反应出现。此外,该研究结果中,观察组治疗后1个月、3个月的月经量、子宫体积均低于对照组(P<0.05),这说明,腹腔镜下病灶切除联合药物治疗不仅改善月经,还可以缩小子宫体积,分析其原因可能在于曼月乐每天大概可释放20 μg的左炔诺孕酮,而左炔诺孕酮能够占据孕酮受体,继而阻滞合成雌激素的受体,继而实现改善血管、减少月经量的作用,且屈螺酮炔雌醇是一类接近天然孕激素的短效避孕药物,可发挥出调节月经量、缓解痛经的效果。观察组的并发症发生率及复发率低于对照组(P<0.05),这提示腹腔镜下子宫腺肌瘤病灶切除术能够改善传统手术引起的不良反应,同时曼月乐能在体内放置5年,可持续提升子宫局部的左炔诺孕酮浓度,进一步降低子宫内膜对血液循环中的雌二醇的敏感性,通过对抗子宫内膜的增生来实现子宫腺肌瘤复发率降低的目的。
综上所述,腹腔镜下病灶切除联合药物治疗子宫腺肌瘤具有较高的临床价值,不仅能够缓解临床症状,并且还能降低复发率。

