刺激性护理干预在创伤性颅脑损伤昏迷患者中的应用
王江妹
江苏省连云港市赣榆区人民医院神经外科,江苏连云港 222100
颅脑损伤作为一种常见外伤,既可单独存在,又可伴随其他损伤合并存在,按颅脑解剖部位一般分为颅骨损伤、脑损伤及头皮损伤3种[1]。创伤性颅脑损伤是一种由外界暴力因素作用引起的颅脑组织受损疾病,其并发症发生率与病死率均较高,是一种对患者生活及生存质量存在严重威胁的疾病[2]。患者受脑干、下丘脑等部位受损等因素影响,当存在不同程度意识障碍时,则易增加昏迷及继发性损伤风险,导致脑内大量神经细胞消亡,延长昏迷时间,增加并发症发生几率,影响预后效果[3-4]。为探究创伤性颅脑损伤昏迷患者应用刺激性护理干预的临床护理效果,该文随机抽取该院2018年1月—2020月4月接收的82例创伤性颅脑损伤昏迷患者为观察对象,给予刺激性护理干预,现报道如下。
1 资料与方法
1.1 一般资料
随机抽取该院接收的82例创伤性颅脑损伤昏迷患者为观察对象,以干预方式不同分为两组,接收常规干预的一组为对照组(n=41),接收刺激性干预的另一组为观察组(n=41)。对照组:男23例,女18例;年龄19~68岁,平均年龄(45.3±2.1)岁。观察组:男22例,女19例;年龄28~62岁,平均年龄(43.6±1.9)岁。经对比可知,差异无统计学意思(P>0.05),具有可比性。患者及家属均在知情条件下,自愿接受该次研究;该研究在医院伦理委员会同意下开展。
纳入标准:患者仅经CT、MRI等检查确诊为创伤性颅脑损伤。排除标准:合并心脑血管、严重凝血功能障碍等其他疾病患者;发病前患有精神及认知障碍患者。
1.2 方法
行常规干预的对照组患者,主要给予药物干预、基础护理、对症及康复治疗等措施。观察组患者采取刺激性护理干预。
1.2.1 听觉、嗅觉、味觉及光照刺激 将患者视为清醒者,先呼唤患者姓名、告知护理目的,使用鼓励与询问性语言进行交流,让患者在护理过程中产生感觉与知觉。嘱咐家属进行亲情呼唤,使家属定时在患者耳边轻唤患者姓名,轻抚额头及皮肤,诉述患者以往生活、工作经历,加强患者的记忆诱导,至少20 min/次。以患者家庭背景为依据,播放患者喜欢或熟悉的音乐、电视节目让患者处于舒适体位,提供良好的病房环境,保持适宜音量,20~30 min/次左右,3~4次/d,刺激患者的听觉。
将风油精、白酒、香水等有刺激性气味物体置于患者鼻孔下。用蘸有酸、甜、苦、辣等溶液的棉签刺激患者舌头,3 min/次,1次/d,剂量应低于5 mL/次。关闭好门窗,拉好窗帘,依次借助红黄蓝三种彩色纸,用手电筒照射患者头部,使患者进行被动睁眼与闭眼,以不同光色与亮度刺激患者视觉。
1.2.2 皮肤、触觉及运动刺激 安排患者接受全身擦浴,每天早晚各一次,水温应保持适宜温度,每日用毛巾从患者肢体远端到近端进行2次皮肤擦拭,保持5 min/次左右,同时应配合有效按摩与刺激。有目的地使用蘸有25%~30%浓度的酒精棉签对患者指尖、足底及耳垂等部位进行刺激,使患者产生疼痛感,但以不损伤患者皮肤为度,各部位8~10次/d,2 min/次左右。嘱咐患者家属用手对患者脸部、掌心、耳朵、腿部、脚部及手臂等部位进行抚触,刺激患者触觉。
体位变换:缓慢改变患者体位,对患者进行抑制性刺激,迅速改变患者体位,对患者进行兴奋性刺激,体位变换过程中,应密切关注患者血压指标,确保患者在血压平稳情况下接受体位变换,每次2次。肢体被动刺激:使患者上肢做肩部外展、外旋运动,前臂做后旋运动,下肢进行膝关节内旋、外旋及屈伸等运动,运动过程中应保持动作轻柔,重点活动患者易痉挛的关节,各关节运动进行3次/组,进行2组/d。
1.3 观察指标
通过评估患者干预前后各时段格拉斯哥昏迷指数(GCS)及生活自理(ADL)能力评分,判断患者意识状态,准确记录患者术后并发症,登记患者20 d、30 d清醒人数,核算患者清醒率。
1.4 统计方法
采用SPSS 23.0统计学软件分析患者GCS评分等数据,计量资料用(±s)表示,组间比较用t检验;计数资料用频数和百分比(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 干预前后GCS及ADL评分
观察组干预后GCS评分、ADL评分分别为(9.36±2.45)分、(62.66±6.16)分,均优于对照组,差异有统计学意义(t=5.452、5.745,P<0.05)。见表1。
表1 两组患者干预前后GCS评分、自理(ADL)能力对比[(±s),分]
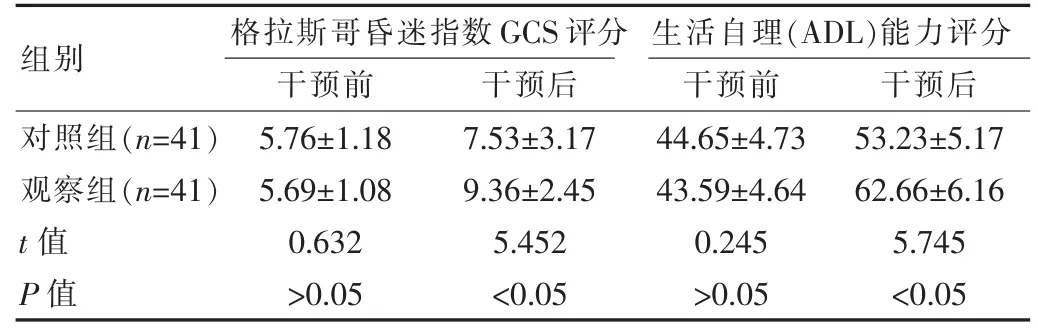
表1 两组患者干预前后GCS评分、自理(ADL)能力对比[(±s),分]
对照组(n=41)观察组(n=41)t值P值组别5.76±1.18 5.69±1.08 0.632>0.05 7.53±3.17 9.36±2.45 5.452<0.05 44.65±4.73 43.59±4.64 0.245>0.05 53.23±5.17 62.66±6.16 5.745<0.05格拉斯哥昏迷指数GCS评分干预前 干预后生活自理(ADL)能力评分干预前 干预后
2.2 干预后并发症情况
观察组发生压力性损伤、坠积性肺炎等并发症4(9.8%),明显优于对照组,差异有统计学意义(χ2=4.970,P<0.05)。见表2。
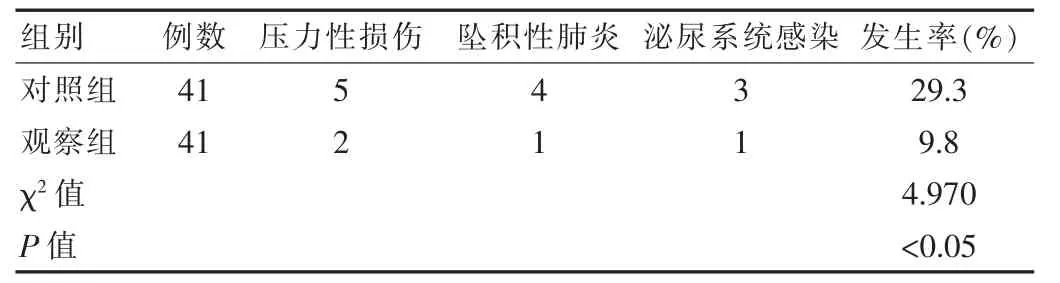
表2 两组患者干预后的并发症对比
2.3 患者20 d、30 d清醒时间及清醒率
观察组患者经干预,20 d及30 d清醒患者共34例,清醒率34(82.9%),与对照组相比差异有统计学意义(χ2=6.963,P<0.05)。见表3。
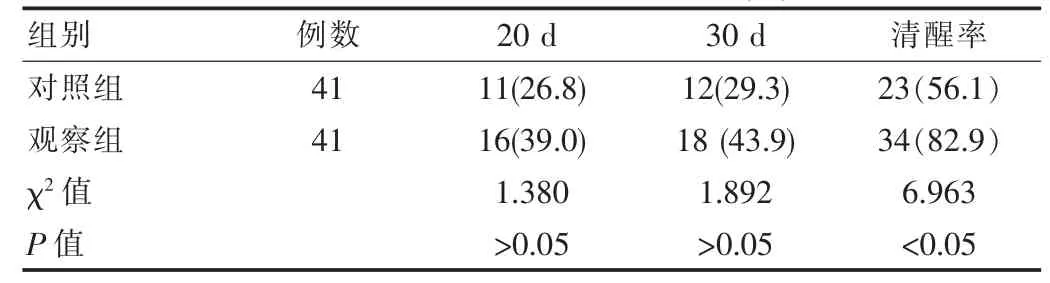
表3 两组患者清醒率指标对比[n(%)]
3 讨论
创伤性颅脑损伤发生后,对患者的丘脑及脑干等部位存在一定损伤,病情严重时,甚至出现意识障碍导致患者处于昏迷状态[5]。当患者脑细胞受损,处于昏迷状态时,易增加患者继发性损伤发生风险,导致患者脑内大量神经细胞消亡[6]。以往采取的常规护理干预手段,虽对患者起到了一定的护理效果,但对颅脑损伤昏迷患者的促醒作用尚不明显,难以达到良好的干预效果[7]。由于创伤性颅脑损伤昏迷患者的中枢神经系统虽存在功能丧失,但并未坏死的细胞,加速恢复这部分细胞功能,有助于促进患者脑功能恢复[8]。因此,增加患者的听觉、嗅觉及触觉等方面的刺激性护理干预,既对患者神经元兴奋性具有调动作用,又能促进患者脑部轴突有效生长,从而恢复患者脑细胞功能,重组患者中枢神经系统,从而加速患者清醒。
刺激性护理中的语言刺激产生的神经冲动顺蜗神经传至患者脑桥,对患者脑干网状结构上行激活系统具有刺激作用,增加了患者大脑皮层的兴奋性,从而引发觉醒状态脑电波,此时患者较易被唤醒[9]。与此同时,调节患者神经元兴奋性,借助中枢神经系统在功能与结构上的重塑性,对神经功能网络进行重建,可明显达到重塑效果[10]。音乐刺激可增加患者脑内多数区域的血流量,对患者脑干网状结构功能与大脑边缘系统具有调节作用,从而借助患者自身调节功能的恢复,实现恢复患者意识的目的[11]。当各种刺激作用于大脑皮层时,则重塑了新神经功能与环路,促进大脑皮层恢复正常工作。
该文选用刺激性护理措施干预创伤性颅脑损伤昏迷患者,观察组干预后GCS评分、ADL评分分别为(9.36±2.45)分、(62.66±6.16)分,均优于对照组(P<0.05)。这与顾宇丹等人[12]的研究结果“试验组经干预,GCS评分(9.52±1.63)分、ADL评分(62.09±5.92)分,强于对照组(P<0.05)”相一致。观察组患者经干预,20 d及30 d清醒患者共34例,多于对照组(P<0.05)。这与铁小梅[13]研究结果“实验组20 d、30 d清醒13、19例,多于对照组的6例与11例(P<0.05)”相符合。观察组经干预,清醒患者34(82.9%),高于23(56.1%)(P<0.05)。这与林伟琼等[14]的实验结果“观察组清醒率86.96%,明显优于对照组的58.70%(P<0.05)”相一致。
综上所述,创伤性颅脑损伤昏迷患者给予刺激性护理干预,可促进患者恢复生活自理能力,对患者意识清醒具有显著提升效果,临床应用安全性较高。

