不同时期硬膜外全程镇痛对母婴血清皮质醇、内皮素-1和一氧化氮的影响*
马欢欢, 李国琴, 王健, 刘晓欧
遵义市妇幼保健院麻醉科(贵州遵义 563000)
分娩镇痛的开展从生理上很大程度地减轻了产妇在分娩过程中的产痛,从心理上降低了产后抑郁的发生[1];同时,也促进了产妇对二胎的信心,对人口的出生率起了积极的促进作用。为了给产妇提供优质的镇痛,大量研究已证实:不同时期实施硬膜外全程镇痛,不影响其产妇分娩方式与新生儿的出生结局[2],但对于不同时期实施分娩镇痛后,产妇的应激性变化及胎盘灌注的观察研究相对甚少——镇痛后神经、体液调节系统(交感-肾上腺髓质系统、下丘脑-垂体-肾上腺皮质系统活性)是否调控产妇应激反应,避免过度分泌大量应激激素造成的胎盘灌注不足而引起胎儿窘迫以及从胎盘灌注方面考虑选择镇痛时机的研究鲜为少见。因此,本研究选取符合纳入标准的产妇在潜伏期与活跃期实施硬膜外镇痛,在不同时间点采集产妇静脉血测其血清皮质醇(COR)、内皮素-1(ET-1)、一氧化氮(NO)的含量,探究其机体的应激反应及胎盘灌注情况,为产妇选择分娩镇痛时机提供更加安全可靠的理论依据。
1 资料与方法
1.1 一般资料 选择2018年4月至2019年3月在我院阴道分娩的产妇,年龄22~34岁、足月妊娠(38~42周)、单胎的初产妇,ASA分级:Ⅰ~Ⅱ级,头位妊娠,体质指数(BMI)<27 kg/m2。排除标准:镇痛药滥用、服用降压药、合并代谢性疾病或妊娠并发症者、合并硬膜外穿刺禁忌证者。根据产妇自愿原则实施镇痛,再依据信封随机分配为潜伏期镇痛组与活跃镇痛期组,每组100例产妇,共200例产妇,200例新生儿。两组产妇一般资料组间比较差异无统计学意义(P>0.05),见表1。
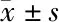
表1 两组产妇一般资料比较
1.2 镇痛方法 待宫缩规律后,1 cm≤宫口<3 cm或宫口≥3 cm时分别测量体温、心率、血压、宫缩时间与次数、胎心。开放产妇静脉,然后将其左侧卧位于 L2-3/L3-4椎间隙行硬膜外穿刺,穿刺针穿至硬膜外腔,于硬膜外导管向头端置留3~4 cm,接上镇痛泵,固定好导管后,给予2%的利多卡因试验剂量3 mL,确定导管在硬膜外腔与没有全脊麻,平面控制在T10以下,5 min后注入0.1%罗哌卡因+2 μg/mL芬太尼共10 mL后连接镇痛泵,设置持续流量9 mL/h,追加6 mL/次,锁定15 min 1次,最大剂量35 mL/h,两组均直至胎儿娩出关闭镇痛泵,产妇离开产房前拔出硬膜外导管。
1.3 血样采集 分别在产妇实施镇痛前(T0)、宫口开全(T1)、胎儿娩出(T2)时分别抽取产妇静脉血3 mL,在新生儿分娩出来第一声啼哭之前用两把止血钳夹大约10~15 cm的一段脐带,使之与新生儿循环进行隔绝,抽取脐动脉血5 mL,产妇血液分别行COR、ET-1、NO浓度的检测,新生儿检测COR、ET-1、NO及pH值、PaO2、PaCO2。
1.4 检测方法 采取肝素化的针筒抽取胎儿脐动脉血1 mL,并密封后马上送检通过血气分析仪进行测其pH值、PaO2、PaCO2。
按照时间点分别采集产妇静脉血3 mL,新生儿脐动脉血4 mL,以10% EDTA-2Na 30 μL和抑肽酶40 μL抗凝,以3 000 r/min 4℃离心10 min,分装血清样品,采用酶联免疫法检测ET-1、COR值,用硝酸还原酶法测定NO含量,待血液凝固后取上清液于塑料弹头试管置-70℃冰箱保存测定COR浓度,货号:E-EL-0030。用免疫分析法检测血清ET-1浓度,货号:E-EL-H0064。用硝酸还原酶法测定NO含量,货号:E-BC-K0D36,试剂盒均由北京绿泽森生物有限公司提供。
1.5 评分方法 根据产妇在不同时间点(T0、T1、T2)时刻应用视觉模拟评分(Visual Analogue Scal,VAS)数字表,让产妇对其疼痛进行打分、作记录;在新生儿出生以后由特定助产士对其进行Apgar评分即:肌张力(Activity)、脉搏(Pulse)、皱眉动作即对刺激的反应(Grimace)、外貌(肤色)(Appearance)、呼吸(Respiration),并作记录。
1.6 统计学方法 数据采用 SPSS 25及GraphPad Prism 8统计软件进行统计分析,计数资料采用2检验,计量资料采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇的VAS评分、产程时长、分娩方式比较 因两组产妇在待产过程中均有出现羊水粪染或产妇发热致胎心过快或过缓、或第一产程过长等因素实施中转剖宫产,潜伏期镇痛组中转9例,活跃期镇痛组13例,故剔除出本研究;两组产妇的纳入病例在不同时刻的VAS 评分、第一、二产程时长以及分娩方式比较差异无统计学意义(P>0.05)。见表2~3。
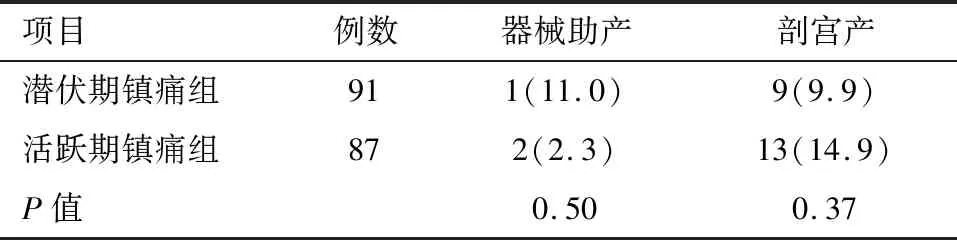
表2 两组产妇分娩方式比较 例(%)
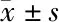
表3 两组产妇在不同时刻的VAS评分及第一、二产程时长、分娩方式比较
2.2 两组产妇分娩出新生儿的体重、Apgar评分比较 潜伏期镇痛组新生儿与活跃期镇痛组新生儿体重、Apgar评分比较差异无统计学意义(P>0.05),见表4。
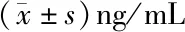
表4 两组新生儿体重、Apgar1min与5min比较
2.3 两组产妇在不同时刻的COR、NO、ET-1水平比较 活跃期镇痛组产妇在T2时刻血清COR较潜伏期镇痛组高,差异有统计学意义(P<0.05);活跃期镇痛组T2时刻的NO较潜伏期镇痛组低,差异有统计学意义(P<0.05)。见表5~7。
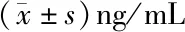
表5 两组产妇在不同时刻的COR水平比较
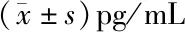
表6 两组产妇在不同时刻的ET-1水平比较
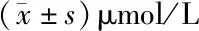
表7 两组产妇在不同时刻的NO水平比较
2.4 新生儿娩出时刻的脐动脉血清COR、ET-1、NO及动脉血气分析比较 活跃期镇痛组新生儿血清COR较潜伏期镇痛组高,差异有统计学意义(P<0.05),见表8。
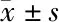
表8 两组新生儿脐动脉血清COR、ET-1、NO及动脉血气分析
3 讨论
分娩时的剧烈疼痛增强了系统活性,改变了神经、体液调节,出现多种应激激素的大量释放,其中血清COR是反映机体应激能力的一个敏感指标[3-4],可稳定生理机能,在调节情绪和健康、免疫细胞和炎症、血管和血压及维护结缔组织(如骨骼、肌肉和皮肤)等方面具有重要作用,浓度随应激强度的不同而有不同程度的增加。过度的应激(血清COR和儿茶酚胺浓度的增加,致机体的反应加快,供氧、耗能增加,影响子宫的收缩与血供),影响胎盘灌注,增加胎儿缺血、缺氧的概率[5-6]。COR浓度的增加,可能与分娩相关的生理和情感压力有关,根据本研究的结果显示,在两组产妇一般资料无差异的情况下,T0、T1、T2时刻的VAS评分差异无统计学意义,说明两组产妇在实施分娩镇痛后都能有效减轻疼痛;产妇的COR浓度在T2时刻潜伏镇痛期组与活跃期镇痛组比较差异有统计学意义,且活跃期镇痛组较潜伏期镇痛组的COR浓度高,但在VAS疼痛评分上没有体现,可能由于产妇在产程开始与后期的VAS疼痛评分有一定的主观差异,故在后期(T2)疼痛评分中比较差异无统计学意义,但在COR浓度上有一定体现,使得产妇在T2时刻活跃期镇痛组的产妇的应激性变化大,故推论潜伏期镇痛组的产妇在分娩出新生儿后在生理机能、情绪,血管、血压等方面较活跃期镇痛组稳定。而在新生儿的COR测定显示,活跃期镇痛组的新生儿COR浓度较潜伏期镇痛组的高,且与产妇在T2时刻的浓度有一定相关性;同时潜伏期镇痛组与活跃期镇痛组的产妇在T1、T2时刻的COR浓度和VAS疼痛评分均在镇痛后降低,较T0时刻低,提示两组产妇在实施分娩镇痛后,随着疼痛的减轻,血清COR浓度下降,说明不同时期分娩镇痛均能有效调节机体应激变化,且T2时刻潜伏期镇痛组的产妇和新生儿的应激变化较活跃期镇痛组的产妇和新生儿小。
胎盘是母亲和胎儿之间的纽带,在妊娠中起着重要的作用,参与合成和分泌各种激素,提供母亲与胎儿间的免疫屏障。异常的胎盘功能会导致围产期胎儿的不良结局。包括有缺陷的滋养细胞的浸润、免疫功能的异常、激素的失调及胎盘血流灌注等都与胎儿生长发育异常有关[7]。关于子宫胎盘血流灌注的调节因素可能与肾上腺素受体兴奋剂和血管活性物质如内皮素(endothelin,ET)、NO等有关[8]。ET-1是目前已知最有效的收缩血管的多肽,主要是由血管内皮细胞分泌,参与胎盘血管收缩和分布在整个胎盘内皮细胞,在胎盘的关键作用是调节子宫胎盘循环,维持胎儿-胎盘的循环阻力,保证胎儿的营养及氧气的供应,与子宫功能障碍有关;NO是内皮衍生舒张因子,是一种有效的血管扩张剂,通过cGMP依赖性机制使血管舒张,在妊娠期通过滋养层细胞促进血管内皮浸润,间质滋养层细胞在子宫壁侵入母体螺旋动脉,产生NO,作用于子宫动脉壁增加子宫血流量形成低阻力、高容量的胎盘循环[9-11]。通过对潜伏期镇痛组与活跃期镇痛组产妇镇痛后,两组在T0、T1、T2时血管内皮细胞分泌的ET-1比较差异无统计学意义,说明两组镇痛后ET-1在调节胎盘循环、对胎儿-胎盘的循环阻力上无明显差别,而潜伏期镇痛组在分娩出新生儿后(T2)NO水平较活跃期镇痛组高,推断两组在ET-1比较差异无统计学意义、对胎盘有一定阻力情况下,潜伏期镇痛组产生的NO在胎盘循环容量上较活跃期镇痛组的高,及增加的子宫血流量较活跃期镇痛组多。内皮源性舒张因子NO以及内皮源性收缩因子ET,是主要的一对血管活性物质[12]。NO和ET在胎盘血管床中调节彼此的合成与释放,ET促进内皮细胞NO的合成,NO又对ET引发的血管收缩反应发挥负反馈调节作用,抑制ET释放,这一对血管活性物质的平衡对于维持胎盘正常血管张力起主要作用[13]。通过潜伏期镇痛组与活跃期镇痛组的产妇与娩出的新生儿的血清COR、ET-1及NO水平及Apgar评分分析,ET-1与NO这对活性物质在这两组中仍处于一种平衡状态,两组在镇痛后ET-1与NO这对平衡物质都调节着胎盘的正常血管张力。
关于新生儿的评估,单一的Apgar评分存在局限性,并且容易受到医师主观判断因素的影响,进而造成漏诊、误诊。脐动脉血是脐静脉血在胎儿体内循环代谢后流出的血,是判定胎儿氧合情况和酸碱程度的直接指标,能作为新生儿窒息的诊断[14]。而脐动脉血参数中的pH值可准确反映胎儿体内的缺氧和酸中毒情况[15]。相关文献表明[16]:脐动脉血pH值与新生儿1 min内Apgar评分呈正相关,Apgar评分随着脐动脉血pH值降低而降低,酸中毒的发生率也相应增加,脐动脉血pH值的敏感度和特异度是显著高于Apgar评分的。在待产过程中分娩痛和焦虑情绪可引起产妇心跳加速、血压升高、心肌氧耗增加,应激变化的增大有可能导致胎盘血流减少发生胎儿低氧血症和酸中毒。两组产妇全程镇痛后对新生儿脐动脉血行血气分析结果显示,两组新生儿脐动脉血pH值、Pa02、PaCO2之间比较都差异无统计学意义,结合两组新生儿的Apgar评分与以上的讨论推测:不同时期的全程分娩镇痛在有效调节产妇应激变化的情况下,胎盘血流的变化对分娩出的新生儿的结局均没有影响。
综上所述,通过两组在不同时期实施分娩镇痛,均能有效减轻产妇产痛,调节疼痛产生的过度应激性反应,ET-1与NO这对活性物质平衡稳定着胎盘血流,且潜伏期镇痛组较活跃期镇痛对胎盘血流灌注更佳。

