sCD40L Lp-PLA2对行急诊PCI中发生心肌缺血/再灌注损伤评估价值
韩婷婷, 王 虹, 吴美美, 杨利娇, 黄贤胜
(承德医学院附属医院心内科, 河北 承德 067000)
急性心肌梗最有效治疗措施是尽早恢复梗死相关血管血流,从而减少心肌梗死面积及临床预后,然而再灌注治疗的同时会导致心肌“二次损伤”,这种现象叫做心肌缺血/再灌注损伤(myocardial ischemia/reperfusion injury,MIRI),主要表现是快速开通梗死血管血流后出现再灌注心律失常、血流动力学不稳定甚至死亡[1]。心肌缺血再灌注损伤是近年来研究热点,近年来研究发现炎症反应在心肌缺血再灌注损伤发生发展中起到重要作用,可能参与整个过程发生[2]。可溶性CD40配体(soluble CD40 ligands,sCD40L)是活化血小板中的一种炎症介质,不仅参与体内炎症反应,在急性心肌梗死再灌注中发挥着重要作用,此外,有研究表明sCD40L与心血管不良事件有很好的相关性,能很好预测心血管不良事件发生[3]。脂蛋白相关磷脂酶A2(Liopoptein-associated phosphoilpases A2,Lp-PLA2)是一种血管特异炎症标记物,是心血管疾病的独立危险因素。另外Lp-PLA2水平升高,心血管不良事件发生率越高,本文旨在探讨急性心肌梗死患者术前Lp-PLA2、sCD40L水平,以及对急性心肌梗死患者行急诊PCI后发生再灌注损伤的评估价值,现报道如下:
1 资料与方法
1.1一般资料:本研究连续选取2017年7月至2018年4月就诊承德医学院附属医院心脏科住院首次诊断为急性心肌梗死并于12h内行急诊PCI治疗的患者100例,其中男性80例,女性20例,平均年龄在59.39±12.866岁。所有患者均符合以下几点:①缺血性胸痛超过30min;②心电图的动态改变;③肌钙蛋白T升高超过正常上限第99百分位点。均排除接受冠状动脉旁路移植术、既往心肌梗死并行PCI治疗者、近期脑梗死、近2个月有手术史及创伤史、恶性肿瘤、近期发热及急性炎症、本身存在自身免疫疾病或服用免疫抑制剂等药物治疗。
1.2方 法
1.2.1记录PCI治疗术中心肌缺血/再灌注损伤事件:急性心肌梗死患者PCI治疗中发生再灌注低血压、再灌注心律失常、无复流等现象,并且记录梗死相关血管、术中处理相关血管等情况。记录所有入选患者均详细收集临床基本资料,包括入院前是否存在高血压、糖尿病、吸烟、饮酒等病史及年龄、性别、入院时心率。
1.2.2实验室常规指标及Lp-PLA2、sCD40L浓度测定:入院所有患者检测血常规、生化指标,甘油三脂、HDL、LDL、WBC、RBC、HB、血小板计数、中性粒细胞绝对值、淋巴细胞绝对值、单核细胞绝对值、中性粒细胞比率、淋巴细胞比率、单核细胞比率、RDW、PDW、PCT、P-LCR、CRE、UA均采用日立H7600全自动分析仪进行检测。同时在冠脉介入治疗前抽取肘静脉血5mL,经3500r离心机离心10min留取上清液,于-80℃冰箱保存择期应用ELISA试剂盒检测血清Lp-PLA2、sCD40L浓度。
1.2.3治疗方法:所有入选患者术前顿服阿司匹林300mg、氯吡格雷300mg;术中应用肝素抗凝,均行药物支架置入治疗;术后均给予阿司匹林、氯吡格雷、低分子肝素钠、他汀类等药物治疗。
1.3统计学分析:采用SPSS21.0统计软件进行相关数据处理,计量资料比较符合正态分布、方差齐采用t检验,否则用非参数检验。计数资料采用频数或百分比表示,组间比较用χ2检验。采用logistic回归来分析多个变量与心肌再灌注损伤的相关性。分析指标对心肌再灌注损伤的预测价值用受试者工作特性(ROC)曲线表示,并用特异度、灵敏度来界定sCD40L、Lp-PLA2的最佳界值。P<0.05认为差异存在统计学意义。
2 结 果
2.1再灌注损伤组和非再灌注损伤组临床资料及实验室资料比较:与非缺血/再灌注损伤组相比,缺血/再灌注损伤组Lp-PLA2、sCD40L浓度水平较高(P<0.05),而在高血压、糖尿病、吸烟、饮酒、年龄、性别等临床资料及甘油三脂、HDL、LDL、肌酐、尿酸等实验室常规指标差异无统计学意义(P>0.05)。同时本研究比较了梗死相关血管情况,发现两组之间梗死血管比较差异有统计学意义,发现右冠状动脉再灌注时发生心肌损伤例数较高,见表1。

表1 缺血/再灌注损伤组及非缺血/再灌注损伤组临床资料及实验室指标
注:红细胞分布宽度:RDW;血小板分布宽度:PDW;血小板压积:PCT;大血小板比率:P-LCR;肌酐:CRE;尿酸:UA;甘油三脂:TG;高密度脂蛋白:HDL;低密度脂蛋白:LDL;LAD:左前降支;LCX:左回旋支;RCA:右冠状动脉;LM:左主干
2.2不同浓度组别发生心肌缺血/再灌注损伤情况比较:通过绘制ROC曲线,计算sCD40L、LP-PLA2特异度、灵敏度,根据界定的界值水平,并将再灌注损伤组患者分为高Lp-PLA2-高sCD40L、高Lp-PLA2-低sCD40L、低Lp-PLA2-高sCD40L、低Lp-PLA2-低sCD40L四个亚组,发现高Lp-PLA2-高sCD40L组发生心肌缺血再灌注损伤明显高于低Lp-PLA2-低sCD40L组(18vs6,P<0.05),见表2。

表2 各亚组发生缺血/再灌注损伤情况比较n(%)
Chi-square P<0.05
2.3Lp-PLA2、sCD40L水平对心肌再灌注损伤的预测价值分析:利用ROC曲线分析LP-PLA2、sCD40L对心肌再灌注的预测价值,发现ROC下曲线分别是0.740(95%CI:0.644~0.837)、0.697(95%CI:0.595~0.789),此外两者联合ROC下曲线面积为0.811(95%CI:0.729~0.892,图1),说明对心肌缺血再灌注损伤有较好的预测价值。
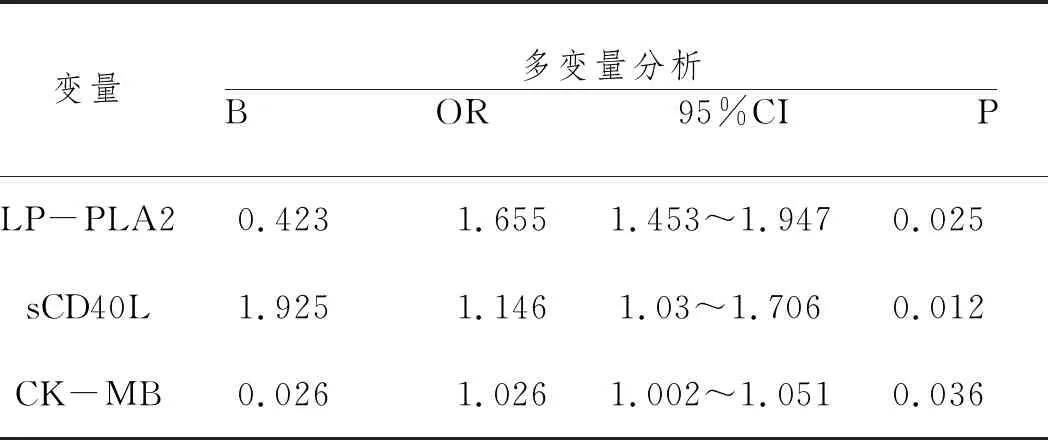
表3 Logistic回归分析
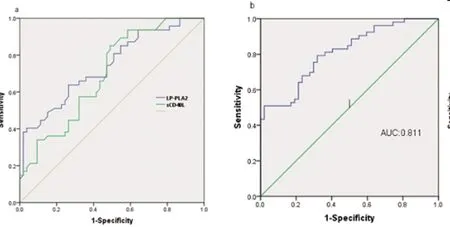
图1 Lp-PLA2、sCD40L对发生心肌缺血再灌注损伤的预测价值
2.4多因素Logistic回归分析:将发生再灌注损伤设为因变量,将可能影响其发生的各种因素设为自变量,先进行单因素分析,结果显示是术前LP-PLA2水平、术前sCD40L水平、中性粒细胞绝对值、淋巴淋巴比率、CK-MB是发生心肌再灌注损伤的危险因素(均为P<0.05)。利用多因素Logistic回归分析危险因素对心肌再灌注损伤发生的影响,发现术前LP-PLA2水平、术前sCD40L水平、CK-MB是STEMI患者PCI治疗后发生心肌再灌注损伤的的独立危险因素(均P<0.05),见表3。
3 讨 论
急性心肌梗死是心血管疾病中的危重症,目前有效开通梗死相关血管是拯救缺血心肌重要手段,而不可避免的是再灌注过程中发生缺血再灌注损伤,其病理生理机制复杂,但研究发现炎症反应参与整个过程[4]。可溶性CD40配体是一种炎症介质,也是CD40L在活化的血小板上裂解后得来的分子量为18KD的三聚体化合物,可通过与CD40结合调节不同细胞因子释放或者增加血小板聚集及血小板与白细胞的结合,从而产生一系列活性氧(ROS)和活性氮分子(RNS)[5],使炎症进一步加重,再次加重心肌损伤。也有研究sCD40L也可以抑制血管生成,主要是通过诱导人脐静脉内皮细胞迁移产生自由基及NO产生,进一步造成内皮细胞损伤[6]。一项大规模研究发现,SCD40L可能与ACS的预后不良有一定相关性[7]。Lp-PLA2是一种血管特异性炎症标记物,能通过编码PLA2G7基因,可以产生LysoPC及OxFA引起单核细胞聚集,导致内皮细胞功能丧失;也可引起粘附分子、血小板源性生长分子、表皮分子表达增加,诱导炎症因子活化,使炎症进一步增加[8]。
本研究通过对急性心肌梗死患者介入前Lp-PLA2、sCD40L的浓度测定,研究发现急性心肌梗死患者行急诊PCI治疗后发生缺血再灌注损伤,与未发生再灌注损伤组比较,两指标浓度水平明显升高,可能是PCI治疗后发生内皮细胞损伤,使更多炎症因子释放循环中,导致促炎及抗炎平衡失调有关。此外LP-PLA2、sCD40L不同浓度组分析发现Lp-PLA2、sCD40L浓度水平均高组,与两者浓度水平均低组相比,心肌缺血再灌注损伤越容易发生(38.3%VS12.8%),可见LP-PLA2、sCD40L可能是一个较好评价心肌缺血再灌注损伤程度的指标。同时多元logistic回归结果分析发现Lp-PLA2、sCD40L为心肌缺血再灌注损伤的独立危险因素,而且两者绘制ROC曲线下面积分别0.740、0.697,表明LP-PLA2、sCD40L或许具有预测PCI治疗后发生心肌缺血/再灌注损伤的价值。
综上所述,急性心肌梗死行急诊PCI治疗后不可避免缺血再灌注损伤的发生,临床检测LP-PLA2、sCD40L水平能很好为心肌缺血再灌注损伤的发生提供新的评价手段,但对于LP-PLA2、sCD40L能否能成为评价因子有待进一步研究证明,本研究样本量小,需更大规模、多中心研究进一步证实。

