MRI动态增强成像联合血清CA15-3 CEA对乳腺癌的诊断价值
李月梅, 仲维秀, 杨丽萍
(辽宁省沈阳市第五人民医院影像科, 辽宁 沈阳 110023)
近年来乳腺癌发病率逐年升高且有年轻化趋势,成为威胁女性生命健康的第一杀手,早期诊断、治疗是提高乳腺癌患者预后的关键[1]。近年来影像学技术不断发展及完善,在恶性肿瘤的诊断及治疗效果评估中发挥重要作用。超声、MRI是临床常用乳腺癌诊断方法,但临床报道仍存在一定误诊及漏诊现象,因此与其他指标进行结合提高检测诊断准确性非常重要[2,3]。CA15-3、癌胚抗原(CEA)是临床常见肿瘤标志物,在诸多恶性肿瘤的诊断中均得到广泛应用[4]。本研究将MRI动态增强成像与血清CA15-3、CEA相结合,探究单独或联合在乳腺癌诊断中的价值,旨在为乳腺癌的准确诊断提供参考。现报道如下。
1 资料与方法
1.1一般资料:选择2018年1月至2019年2月我院收治的80例乳腺癌患者作为研究对象,所有患者均经术后病理明确诊断为乳腺癌,年龄33~62岁,平均(44.15±7.48)岁;另择同期于我院就诊的50例乳腺良性肿瘤患者,纳入良性组,良性组患者经病理诊断排除恶性改变。良性组年龄28~55岁,平均(43.78±8.01)岁,两组患者年龄比较差异无统计学意义(P>0.05)。
1.2方法:MRI检查:采用美国GE公司1.5T超导型MR扫描仪进行检查,线圈为4通道专用乳腺相控阵表面线圈,检查时患者取俯卧位,双侧乳腺自然对称悬于线圈检查洞穴内。依次进行横断面T1WI序列、横断面STIR及矢状面脂肪抑制T2WI序列检查;随后进行动态增强扫描,矢状面扫描参数:TR/TE:4.5ms/min,FOV:22cm;矩阵:288×160;层厚3mm;翻转角15度。增强扫描对比剂采用钆喷酸葡胺,注射剂量为0.2mL/kg,注射流率为2.5mL/s,团注后连续采集9个时相,每个时相60s。MRI图像分析:将扫描数据传输入工作站,采用Function tool软件进行图像处理。由两名资深放射科医师进行图像评价,评价主要内容包括增强后形态学表现、血流动力学参数及时间-信号曲线情况。血清学指标测定:受试者均于清晨采用空腹外周静脉血,离心后取上清液保存备用。采用罗氏公司全自动化学发光免疫分析仪及其配套试剂测定血清CA15-3、CEA水平,实验操作严格按照试剂盒说明书进行。根据血清指标水平进行判断,判断标准:CA15-3>25U/mL,CEA>3.5ng/mL判定为阳性。
1.3统计学分析:采用SPSS20.0进行数据处理与统计学分析,计量资料以M(P25%,P75%)表示,组间比较采用Mann-Whitey秩和检验;计数资料以频数表示,以各诊断方法串联诊断为联合诊断,各诊断方法诊断灵敏度、特异度、准确度等采用χ2检验,以P<0.05表示差异具统计学意义。
2 结 果
2.1入组患者病灶MRI检查图像特征表现:入组80例乳腺癌患者均经病理证实,乳腺肿块直径15~22mm,平均(18.15±2.23)mm;乳头状瘤28例,导管内癌10例,浸润性导管癌33例,单纯癌9例;临床TNM分期:Ⅰ期15例,Ⅱ期38例,Ⅲ期22例,Ⅳ期5例。80例乳腺恶性病灶表现为与周围组织分界不清,可见边缘不规则或伴有毛刺形成;66例增强扫描呈现早期强化,强化后不均匀;时间-信号强度曲线方面,流入型6例,平台型19例,流出型55例。
乳腺良性病灶表现为与周围组织边界清晰,呈现边缘光滑的肿块,呈类圆形或分叶状,多数病灶强化后均匀;时间-信号强度曲线呈流入型38例,平台型11例,流出型1例。部分病例MRI表现见图1。
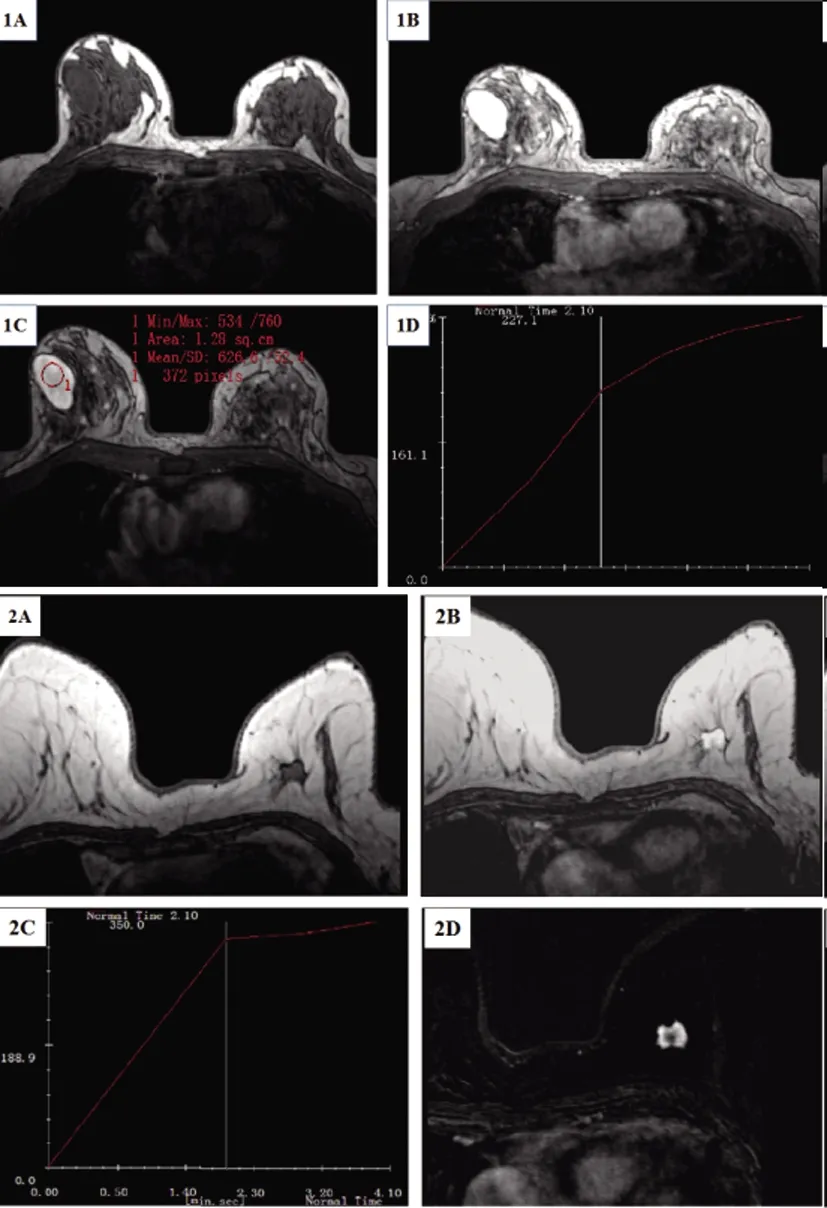
图1 乳腺肿块患者MRI动态增强表现
1A~1D:右乳纤维腺瘤,横断位T1WI显示病变低信号(1A),横断位T2WI显示病变为明显高信号(1B);动态增强图像显示病灶呈现类圆形强化肿块(1C);时间-信号曲线为递增型1型曲线(1D)。2A~2D:浸润性导管癌,轴位T1WI显示肿块边缘不规则,可见明显毛刺症(2A);动态增强图像显示病灶呈现不均匀强化(2B);时间-信号曲线为2型(2C)。
2.2两组患者血清学指标比较:乳腺癌组患者CA15-3、CEA指标水平显著高于良性组(P<0.05),见表1。

表1 各组患者血清学指标比较[M(P25%,P75%)]
2.3MRI、CA15-3、CEA单独或联合对乳腺癌的诊断价值:MRI及血清CA15-3、CEA单独诊断时,CEA的诊断敏感度、准确度最低,MRI诊断敏感度、准确度最高(P<0.05);MRI联合CA15-3、CEA诊断敏感度显著高于MRI、血清CA15-3、CEA单独诊断(P<0.05),见表2、表3。
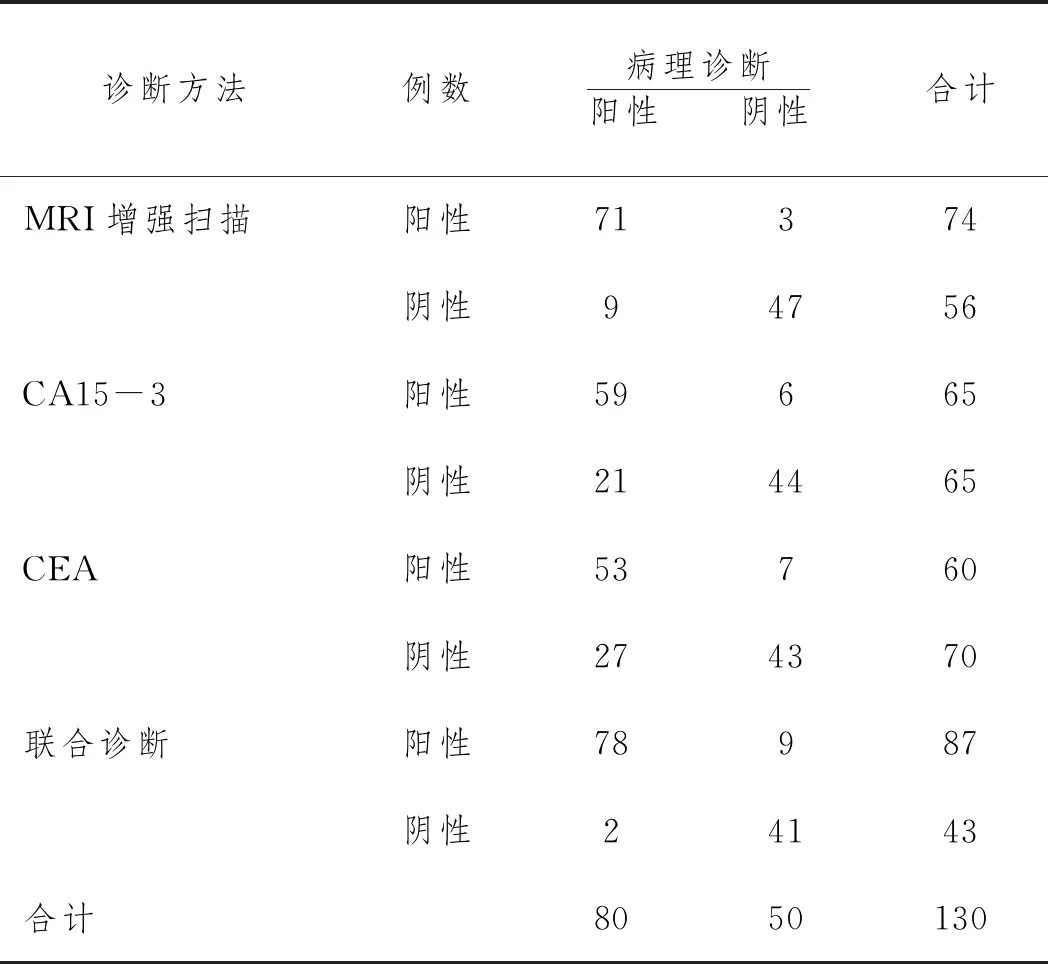
表2 MRI CA15-3 CEA单独或联合对乳腺癌的诊断情况
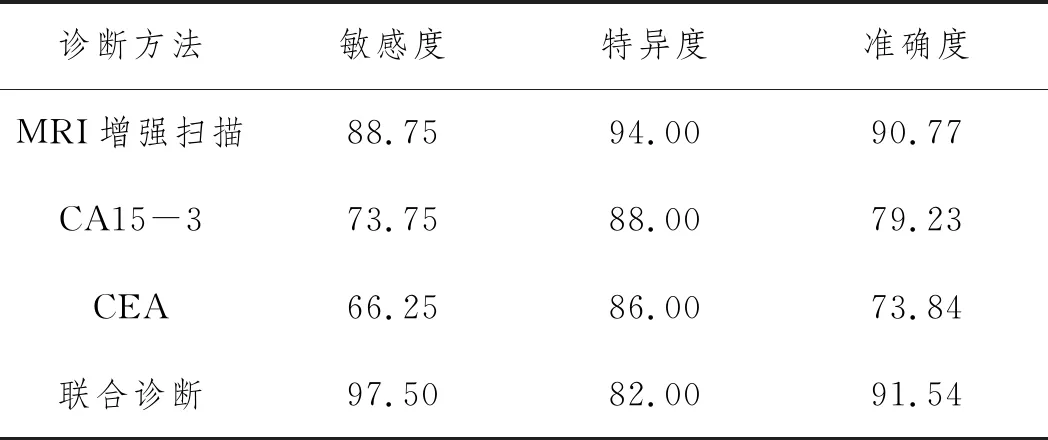
表3 MRI CA15-3 CEA单独或联合对乳腺癌的诊断价值比较(%)
3 讨 论
MRI是临床常用乳腺检查方式,无创伤及电离辐射,具有较高的软组织分辨力,动态增强扫描注入造影剂后可明确显示病灶形态及病灶组织内部血流灌注信息[5]。目前MRI动态增强扫描主要根据病灶强化程度、形态学特点及时间-信号强度曲线进行判断,本研究结果显示,乳腺良恶性肿瘤在以上3个方面均表现为明显的差异,其中良性病灶多表现为形态规则、边缘光滑及强化均匀的特征,时间-信号强度曲线表现为慢进慢出,而恶性病灶形态不规则、强化不均匀,时间-信号强度曲线表现为快进快出,这一结论与既往报道的乳腺良恶性肿物的MRI表现类似[6]。目前认为乳腺肿瘤的侵袭性及血管形成与MRI表现密切相关,肿瘤内血管的大量生成,可导致增强后强化明显[7];另外乳腺癌微血管密度高,肿瘤血管通透性较强,且部分存在动静脉漏,因此在增强后可表现出造影剂快进快出的特点。
尽管MRI对乳腺癌具有一定诊断价值,但仍存在一定误诊及漏诊,本研究MRI增强扫描误诊漏诊的病例为13例,对于这些病例仍应引起注意。
目前肿瘤标志物被辅助用于恶性肿瘤的诊断及治疗中,本研究中CA15-3为一种较为敏感的血清标志物,最早在乳腺癌细胞薄膜上发现,在乳腺癌组织中大量表达,当乳腺细胞形态结构变化时释放入血,因此检测其水平可一定程度明确乳腺的病变。CEA是临床应用于监测肿瘤发展的血清标志物,是一种广谱肿瘤标志物,其可在胃癌、胰腺癌等多种恶性肿瘤中监测到明显升高,可作为乳腺癌的辅助诊断标志。本研究结果显示,与乳腺良性肿块及健康组比较,乳腺癌患者血清CA15-3、CEA指标水平出现明显升高,进一步证实前人结论。本研究中血清CA15-3、CEA诊断乳腺癌的特异度较高,而灵敏度分别为73.75%、66.25%,提示两种血清标志物误诊率较高。目前血清肿瘤标志物的诊断效能报道较多,但结果不尽相同。陈艳[8]等研究证实血清CA15-3、CEA对乳腺癌的诊断敏感度及特异度分别为88.5%、88.5%及74.9%、68.6%;另一项研究显示血清CA15-3、CEA对乳腺癌的诊断敏感度分别为81.7%、71.8%[9];本研究与前人研究均存在一定差异,可能与纳入对象的差异所致。本研究将MRI动态增强扫描与血清学指标联合用于乳腺癌的诊断,结果显示,与单一指标诊断比较,联合诊断特异度有所降低,但差异无统计学意义,但灵敏度及准确度均有所提高,灵敏度及准确度均显著优于单一血清学指标检测,灵敏度优于单一MRI检测,提示多种方法联合可减少误诊率。
综上,MRI动态增强扫描联合血清CA15-3、CEA可提高乳腺癌的灵敏度及准确度,对乳腺癌的准确诊断具有较高的应用价值。

