彝族地区孕妇剖宫产率、剖宫产指征及其影响因素分析
袁华云,陈奎霖
1.昭觉县人民医院妇产科,四川 昭觉 616150;
2.西昌市四合乡卫生院,四川 西昌 615000
剖宫产是产科重要的辅助生育手段之一,合理运用剖宫产术有利于在危急时机拯救产妇及新生儿生命,改善生产质量。近年来随着剖宫产技术的日益完善,国内剖宫产率也逐渐升高,且社会心理因素的影响居重要位置。世界卫生组织(World Health Organization,WHO)提倡将剖宫产率控制于15%以下[1],因为过度使用剖宫产术反而不利于产妇及胎儿的远期健康,违背了降低生育风险、保障生产安全的初衷[2]。本研究回顾性分析近年来彝族地区的剖宫产率、剖宫产指征,并探讨影响剖宫产的因素,旨在寻找合理降低剖宫产率的方法。
1 资料与方法
1.1 一般资料 选取2016—2018年四川省彝族地区昭觉县人民医院妇产科收治的住院分娩产妇共9 898例,其中剖宫产1 122例;所有剖宫产患者均明确沟通并签署手术知情同意书。剖宫产产妇中初产妇407例,经产妇715例;年龄18~43岁,平均(32.5±2.7)岁;孕周31~42周,平均(38.1±9.5)周。本研究通过医院伦理委员会批准。
1.2 方法 采取回顾性资料分析的方法,对2016—2018年各年度彝族地区的总分娩例数、剖宫产率及剖宫产指征进行动态统计,当出现多项指征时选取影响最多的指征进行统计;对影响因素进行单因素及多因素Logistic回归分析。根据剖宫产指征及影响因素分析降低剖宫产率的有效手段。
1.3 研究指标 (1)统计各年度剖宫产率:包括初次剖宫产率和二次剖宫产率。(2)统计行剖宫产术的指征依据胎儿因素、产妇因素、宫内因素、社会心理因素及其他因素几大类进行分析[3]:①胎儿因素,包括头盆不称、胎儿宫内窘迫、胎位异常、巨大儿、双胎、面先露等;②产妇因素,包括瘢痕子宫、妊娠并发症(包括妊娠高血压、前置胎盘、胎盘早剥等)、妊娠合并症(包括骨盆狭窄、阴道横膈、阴道赘生物、宫颈癌等)等;③宫内因素,包括羊水过少、过期妊娠等;④社会心理因素,无指征要求手术的因素,包括“三多”现象(初产妇增多、高龄产妇增多、不孕病史产妇增多)、珍贵儿、传统观念影响、心理压力大、医源性影响等;当一名产妇出现多项指征时,以影响最明显的指征为准。(3)影响因素的单因素及多因素Logistic回归分析包括学历、职业、年龄、人均收入等因素[4]。
1.4 统计学方法 应用SPSS19.0统计软件进行数据分析,计数资料以百分率(%)表示,采用χ2检验,计量资料以均数±标准差s)表示,对影响因素进行单因素及多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 2016—2018年本地区各年度剖宫产率比较 2016—2018年剖宫产率总体保持在较低水平。2017年剖宫产率明显高于2016年,差异有统计学意义(P<0.05);2018年随着医院提倡自然分娩、严格剖宫产指征后,2018年剖宫产率明显低于2017年,差异有统计学意义(P<0.05)。2016年、2017年、2018年的二次剖宫产率明显高于同年初次剖宫产率,差异有统计学意义(P<0.05),而二次剖宫产率呈现逐年上升的趋势,见表1。
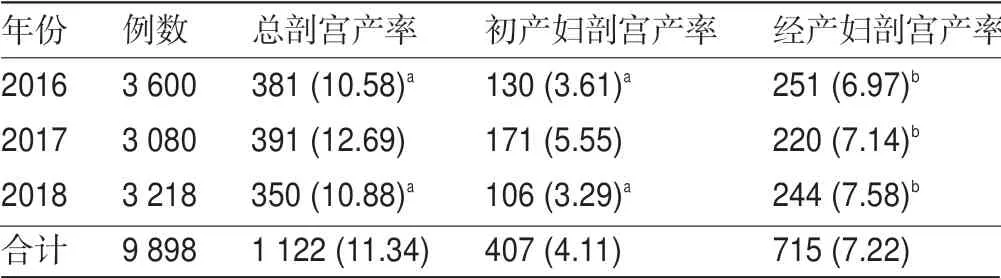
表1 2016—2018年各年度剖宫产率比较[例(%)]
2.2 2016—2018年各年度剖宫产指征比较 2016年剖宫产指征以头盆不称、瘢痕子宫和胎位异常为主,2017年剖宫产指征以瘢痕子宫、头盆不称和胎儿宫内窘迫为主,2018年剖宫产指征以瘢痕子宫、头盆不称和胎儿宫内窘迫为主;总体剖宫产指征占比前三位是瘢痕子宫、头盆不称和胎儿宫内窘迫;胎儿宫内窘迫等因素的占比逐渐增多,头盆不称、羊水过少等因素的占比逐渐减少,见表2。
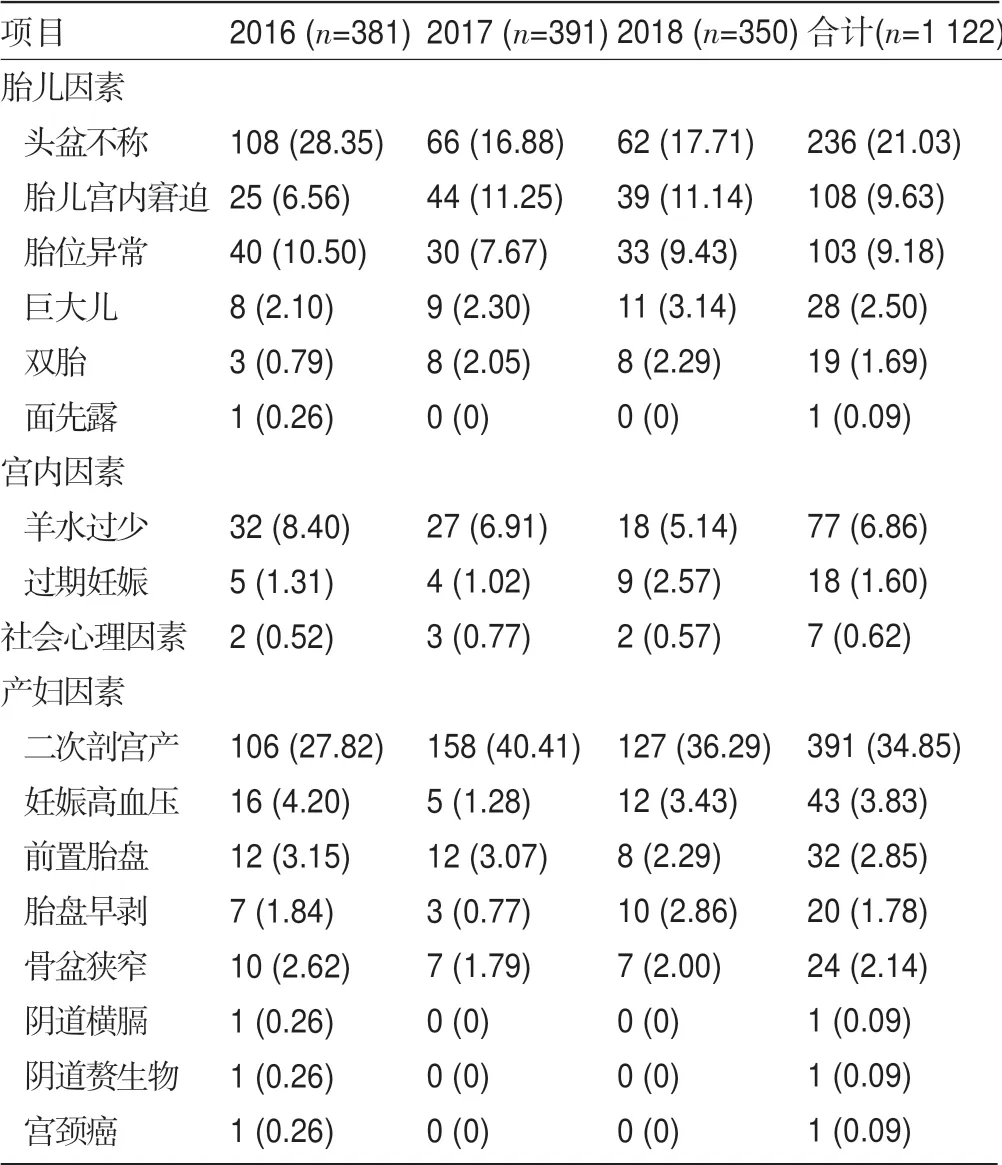
表2 2016—2018年各年度剖宫产指征比较[例(%)]
2.3 剖宫产影响因素的单因素及多因素Logistic回归分析 对2016—2018年所有产妇进行剖宫产影响因素分析。单因素分析表明,高学历产妇的剖宫产率高于低学历产妇,脑力劳动职业产妇的剖宫产率高于体力劳动或无业产妇,30岁以上产妇的剖宫产率高于30岁以下产妇,家庭人均收入2万元以上产妇的剖宫产率高于2万元以下产妇,见表3。多因素Logistic回归分析提示,学历(OR=4.948)、职业(OR=0.554)、年龄(OR=1.819)、人均收入(OR=1.085)是剖宫产的相关影响因素(P<0.05),见表4。
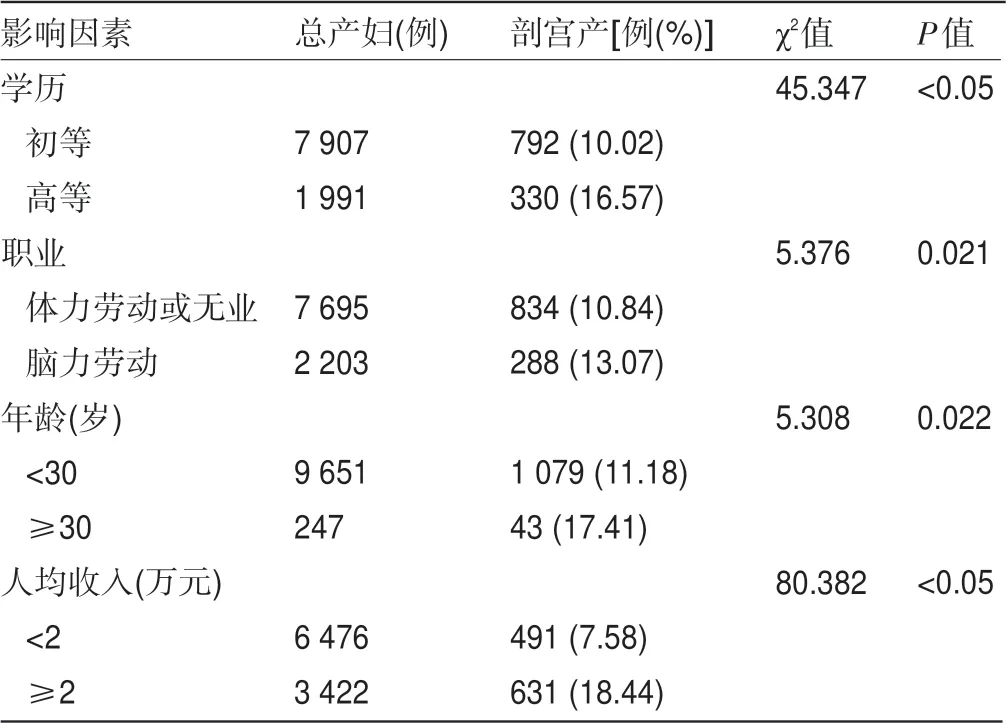
表3 剖宫产影响因素的单因素分析
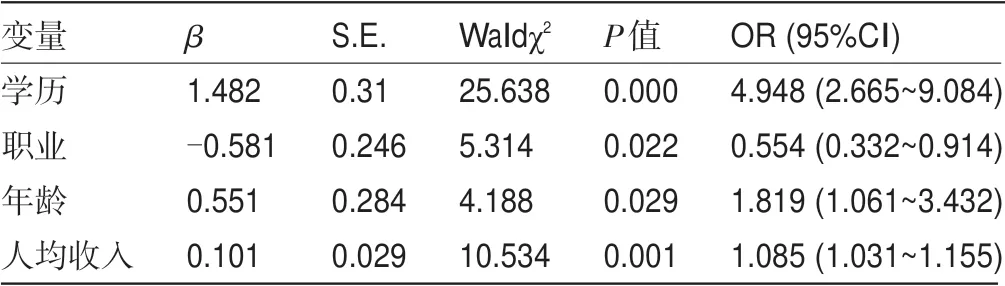
表4 剖宫产影响因素的多因素Logistic回归分析
3 讨论
剖宫产是临床辅助生育的重要手段,合理运用剖宫产有利于提升产妇及胎儿的生存率,降低新生儿死亡的风险。但近年来剖宫产有过度使用的趋势,在汉族地区,剖宫产率逐年升高,而剖宫产术后产生的合并症和新生儿死亡风险也明显高于正常经阴道分娩[5]。而对彝族地区尤其是近三年内剖宫产的相关研究较少,因此本研究对2016—2018年彝族地区剖宫产率、剖宫产指征及影响因素进行研究。
3.1 2016—2018年间剖宫产率的变化 根据蒋欣星等[6]的研究结果,彝族等西部少数民族地区的剖宫产率维持在相对较低的水平,主要原因在于彝族地区的民族文化偏重传统和保守,经济发展相对落后,因此大部分彝族产妇选择家中分娩,2009年彝族地区住院分娩率仅为33.5%,远远低于全国平均住院分娩率(87.3%)。本研究中,2016—2018年剖宫产率总体保持在较低水平,2017年剖宫产率(12.69%)明显高于2016年(10.58%),差异有统计学意义(P<0.05);2018年随着医院提倡自然分娩、严格剖宫产指征后,2018年剖宫产率(10.88%)明显低于2017年(12.69%),差异有统计学意义(P<0.05)。2016年(6.97%)、2017年(7.12%)、2018年(7.58%)的二次剖宫产率均明显高于同年初次剖宫产率,差异有统计学意义(P<0.05);而二次剖宫产率呈现逐年上升的趋势。分析原因,四川省昭觉县是国家级深度贫困县,是少数民族尤其是彝族的重要聚居区,剖宫产率远低于发达地区;因民族文化和政策允许,每对夫妇一般生育3个子女左右,故经产妇较多,二次剖宫产率较高。数据表明,我国剖宫产率由20世纪80年代的10%逐渐提升为2014年的58.5%,主要原因在于剖宫产指征不断扩大[7]。而2013年我国提出严格控制剖宫产率的要求后剖宫产率稳定下降。彝族地区剖宫产率与全国整体变化趋势类似,2016—2018年间彝族地区平均剖宫产率为11.34%[8]。因此,应认识到随着社会发展,彝族地区总体剖宫产率相对于过去仍偏高,如何分析影响因素并总结合理控制剖宫产率的方法很有必要。
3.2 剖宫产指征的影响因素
3.2.1 二次剖宫产(瘢痕子宫)因素 由于彝族地区“多子多福”的传统习俗,及国家全面放开二胎的政策的鼓励,彝族地区二次生育的产妇占比较高,间接导致二次剖宫产率的提升[9]。本研究表明,瘢痕子宫在剖宫产指征中占比逐年升高,主要是受产妇甚至部分医生“一次剖宫产,次次剖宫产”错误观念的影响;产妇本人对二次生育时自然分娩的信心不足,而医生则出于安全考虑不愿尝试[10]。因此,医生应对二次生育的方式选择有正确导向,选择条件适合的瘢痕子宫产妇进行阴道分娩的合理尝试。
3.2.2 胎儿因素 本次研究中,头盆不称和胎儿宫内窘迫是胎儿因素所致剖宫产指征的首位,主要原因在于诊断手法更加完善。头盆不称和胎儿宫内窘迫的诊断需要多种手段进行,手法的完善提升了诊断效率,但部分医生过于谨慎,导致存在矫枉过正的现象。研究还提示,头盆不称的指征占比逐渐降低,主要原因在于医生的技术能力和指征把握能力有所提升[11]。因此应灵活运用胎心监护技术,精确诊断头盆不称,既要避免漏诊、也要避免过度诊治。
3.2.3 社会心理因素 本次研究中存在无剖宫产指征而坚持要求剖宫产手术的产妇,原因在于:(1)产科存在普遍的“三多”现象(初产妇增多、高龄产妇增多、不孕病史产妇增多),同时因计划生育的政策要求,导致珍贵儿出现率逐渐升高,产妇不愿冒着潜在的损伤风险正常分娩[12];(2)传统观念影响,部分保守家庭利用剖腹产选择吉利的分娩时间;(3)产妇心理压力大,害怕疼痛或顺产失败不利于胎儿;(4)医源性影响,部分产科医生为规避医患纠纷而选择相对稳妥的剖宫产术,有意无意间扩大了剖宫产的指征[13]。相对发达地区而言,彝族地区的社会心理因素影响相对较小,主要与近两年来医疗水平上升,医院增加产前教育,促进自然分娩有关。
3.3 合理控制剖宫产率的方法
3.3.1 支持和保护自然分娩 (1)完善产前健康教育;在产妇中树立正确的生育观念,普及剖宫产和阴道分娩各自的优缺点,尽可能减少社会心理因素的影响;(2)树立正确的导向;与产妇家庭充分沟通,使对方认识到阴道分娩顺应自然规律,对产妇和新生儿的恢复均有益处,防止出现无指征的剖宫产;(3)改善监护能力;充分利用胎心监护等技术,及时发现胎儿窘迫、头盆不称等胎儿因素并及时处理,对于处理情况好的产妇鼓励自然分娩;(4)创新医疗环境;医疗人员应加强学习培训,积极改进无痛技术,及时对产妇进行心理疏导,提升产妇自然分娩的信心[14]。
3.3.2 严格掌握剖宫产指征 (1)避免胎儿窘迫的过度诊断;合理利用胎心监护技术,避免矫枉过正现象的发生;(2)正确矫正头盆不称:灵活运用手法矫正、人工破膜、缩宫素等辅助手段促进胎头位置的矫正;(3)瘢痕子宫时先行评估;若产妇前次剖宫产恢复情况好,可对照指征试行自然分娩,分娩过程中注意完善监护[15]。
综上所述,近年来彝族地区剖宫产率相对于国内发达地区水平较低,2018年已经控制在11%以内。剖宫产指征中,应特别注意瘢痕子宫、头盆不称及胎儿宫内窘迫的影响。临床上应支持和保护自然分娩,减少社会心理因素的影响,严格掌握剖宫产指征,最终达到合理控制剖宫产率、提升产科质量的效果。

