血府逐瘀汤联合西药治疗慢性心力衰竭合并抑郁症血行郁滞证
王 颖,陈 虎,吕 旺,郭 志
(沧州市中心医院,河北 沧州 061000)
慢性心力衰竭患者的抑郁症发生率约为40.10 %[1]。抑郁促使人体的交感神经系统活动亢进,引起植物神经功能紊乱,导致失眠、心律失常、微小血管或气道痉挛、胃肠动力障碍等,加重原有心力衰竭症状[2]。对于抑郁的治疗,现代医学主要给予抗抑郁药物治疗并辅助心理干预,有一定的治疗效果;然而单用西药的抗抑郁作用机制单一,总体效果尚待改观[3]。中医药治疗抑郁症具有多靶点、多途径以及标本兼治的优势[4]。冠心病合并抑郁症在中医学属“胸痹”“郁证”等范畴,认为血行郁滞证是常见证型之一,主要病机为瘀血痹阻心脉,瘀阻气机、气滞日久发展为抑郁症,故临床治疗慢性心力衰竭合并抑郁症立活血化瘀、理气解郁之治则[5]。本研究针对慢性心力衰竭合并抑郁症血行郁滞证的病机特点采用血府逐瘀汤加味治疗,观察其抗心衰和抗抑郁的疗效,并探讨其对炎性因子水平的影响。
1 资料与方法
1.1 一般资料 筛选2018 年2 月-2019 年2 月沧州市中心医院收治的慢性心力衰竭合并抑郁症患者共120 例作为研究对象。按随机数字表法将120 例患者分为对照组和观察组,每组60 例,治疗过程中对照组有1 例因突发其他疾病退出。2 组性别、年龄、心力衰竭病程、心功能分级(NYHA)[6]、抑郁病程以及抑郁程度[7]方面差异无统计学意义(P>0.05),见表1。本次研究已获得医学伦理委员会批准。

表1 2 组一般资料比较
1.2 诊断及纳入排除标准 诊断标准:心力衰竭诊断符合《中国心力衰竭诊断和治疗指南2014》[6]标准。抑郁症诊断参照《中国精神障碍分类与诊断标准第3版》[7]标准,并以汉密尔顿抑郁量表(HAMD)-17 评分确定抑郁程度为轻度(8~16 分)、中度(17~23分)、重度(≥24 分)。血行郁滞证诊断参照《中医内科常见病诊疗指南(中医疾病部分)》[8],证候:精神抑郁,性情急躁,头痛,失眠健忘,或胸胁疼痛,或身体某部位有发冷或热感;舌脉:舌质紫暗,或有瘀点、瘀斑,脉弦或涩。纳入标准:1)年龄范围20~70 岁;2)近1 个月内未给予抗抑郁治疗;3)意识清楚,可配合治疗,并自愿签署知情同意书。排除标准:1)合并心肺重症;2)精神病者;3)存在肝、肾、造血系统等严重疾病;4)合并心源性休克、室性心律严重者;5)有心脏手术史者。
1.3 治疗方法 基础治疗:根据指南[6]采取常规治疗措施;如限钠、低脂饮食,适当运动,控制感染,纠正水电解质、酸碱失衡,给予患者心理疏导;药物治疗包括强心剂、利尿剂、血管紧张素Ⅱ受体阻滞剂、β-受体阻滞剂等。对照组:给予氟哌噻吨美利曲辛片(H.Lundbeck A/S,批准文号H20130126),早晨及中午各1 片。观察组:在对照组治疗基础上给予血府逐瘀汤加味治疗,药物组成:柴胡12 g,桃仁12 g,红花10 g,当归10 g,生地黄10 g,怀牛膝12 g,川芎10 g,桔梗9 g,赤芍10 g,枳壳9 g,郁金10 g,陈皮9 g,香附9 g,甘草6 g;1 剂/d,常规水煮2 次,合取药液约450 mL,分早晚内服。疗程:2 组连续治疗2 个月。
1.4 观察指标
1.4.1 2 组心功能指标 采取超声心动图检测患者的左心室收缩末期内径(LVSD)、左心室射血分数(LVEF)、心输出量(CO)。
1.4.2 2 组HAMD-17 量表评分 治疗前后各测评1次。
1.4.3 2 组抑郁自评量表(SDS)[9]评分 包含20 项,每项按4 级评分为无(1 分)、有时(2 分)、经常(3分)、持续(4 分),分数越高说明抑郁倾向越严重。
1.4.4 2 组血清肿瘤坏死因子(TNF)-α、白细胞介素(IL)-8、IL-2水平 抽取患者清晨空腹下外周血约3 mL,常规离心,将分离的血清存于-70 ℃冰箱备用,采取酶联免疫吸附法测定。
1.4.5 抑郁疗效评定[10]临床治愈:HAMD 评分减分率大于或等于75%;显效:HAMD 评分减分率≥50%但<75%;有效:30%≤HAMD 评分减分率<50%;无效:HAMD 评分减分率小于30%。
1.5 统计学处理 SPSS 19.0 软件统计,以均数±标准差()为计量数据,进行t检验;计数资料以构成比表示,疗效进行χ2检验。
2 结果
2.1 2 组患者的心功能比较 治疗后,2 组LVSD 明显降低,LVEF、CO显著增加(P<0.01);与对照组比较,观察组患者治疗后LVSD 降低更明显,LVEF、CO 增加更显著(P<0.01),见表2。
表2 2 组患者的心功能比较(,n=60)
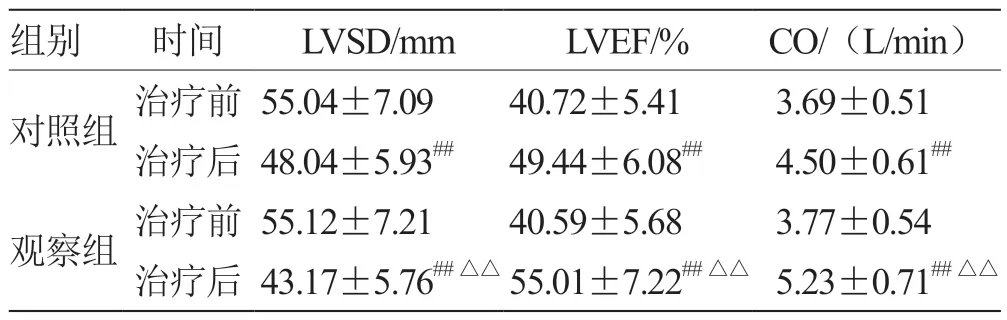
表2 2 组患者的心功能比较(,n=60)
注:与治疗前比较,## P <0.01;与对照组比较,△△P <0.01
2.2 2 组HAMD 和SDS 评分比较 治疗后,2 组患者的HAMD、SDS 评分显著降低(P<0.01);与对照组比较,观察组患者治疗后HAMD、SDS 评分减少更明显(P<0.01),见表3。
表3 2 组HAMD 和SDS 评分比较(,n=60) 分
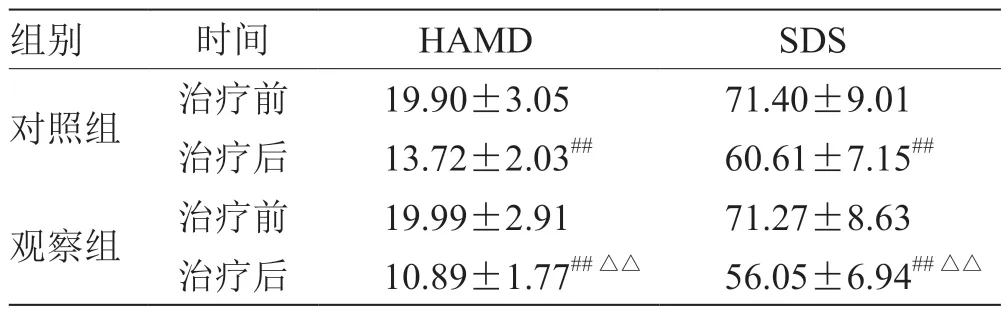
表3 2 组HAMD 和SDS 评分比较(,n=60) 分
注:与治疗前比较,## P <0.01;与对照组比较,△△P <0.01
2.3 2 组抑郁疗效比较 见表4。
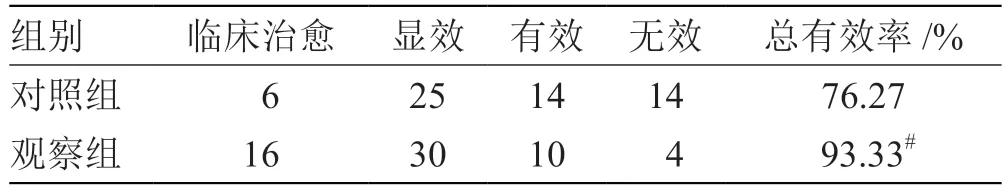
表4 2 组抑郁疗效比较(n=60) 例
2.4 2 组血清TNF-α、IL-8、IL-2 水平比较 治疗后,2 组血清TNF-α、IL-8、IL-2 水平明显下降(P<0.01);与对照组比较,观察组患者治疗后血清TNF-α、IL-8、IL-2 水平降低更明显(P<0.01),见表5。
表5 2 组血清TNF-α、IL-8、IL-2 水平比较(,n=60) ng/L

表5 2 组血清TNF-α、IL-8、IL-2 水平比较(,n=60) ng/L
注:与治疗前比较,# P <0.05;与对照组比较,△P <0.05
3 讨论
慢性心力衰竭患者在病程中并发的抑郁症降低了患者的治疗依从性,使心脏事件的发生率和死亡率显著升高。抑郁精神状况会使得交感神经活动亢进,导致血中儿茶酚胺升高,外周血管阻力和水钠潴留增加,加重心功能损害[11]。氟哌噻吨美利曲辛片是由氟哌噻吨和美利曲辛制成,其中氟哌噻吨通过作用于突触前膜的多巴胺受体,促进多巴胺的合成、分泌,以提高突触间隙中的多巴胺浓度,达到抗抑郁的目的;美利曲辛能降低突触前膜对去甲肾上腺素、5-羟色胺的再摄取能力,有效改善患者的抑郁症状[12-13]。在本研究中,笔者选择氟哌噻吨美利曲辛片治疗慢性心力衰竭合并抑郁症作为对照观察,取得一定治疗效果。
慢性心力衰竭的病位在心,心为君主之官,主神明。《类经·疾病类》曰:“情志所伤,虽五脏各有所属,然求其所由,则无不从心而发。”中医学认为,心主神志、血脉,肝主藏血、情志,心力衰竭所导致的情志抑郁多责之于肝气郁结、气机不畅。慢性心力衰竭患者的心功能损伤首先累及心神,随之人的情志活动异常,情志不舒日久,使气机不畅,气病及血,导致气机紊乱、气血失和,而成血行郁滞型抑郁症[14-15]。血府逐瘀汤加味方中桃仁破血行滞而润燥,红花活血祛瘀以止痛;赤芍活血祛瘀;怀牛膝活血通经,祛瘀止痛,引血下行;桔梗、枳壳,一升一降,宽胸行气;柴胡入肝胆经,升发阳气,疏肝解郁,透邪外出,与桔梗、枳壳同用,尤善理气行滞,气行则血行;陈皮、郁金、川芎、香附增强疏肝行气,活血止痛之效,故服后肝气条达,血脉通畅;生地黄、当归养血益阴,清热活血,以补养肝血,条达肝气,且可防理气药升散耗伤阴血;甘草调和诸药;全方合用,既行血分瘀滞,又解气分郁结,使血活瘀化气行,则诸症可愈。
本研究的结果显示:与对照组比较,观察组患者治疗后LVSD、HAMD、SDS 评分降低更明显,LVEF、CO 增加更显著,表明血府逐瘀汤加味联合氟哌噻吨美利曲辛片对慢性心力衰竭合并抑郁症血行郁滞证发挥了更好的抗心衰和抗抑郁的效果。观察组和对照组的临床总有效率分别为93.33%和76.27%,差异有统计学意义,提示了血府逐瘀汤加味联合氟哌噻吨美利曲辛片对慢性心力衰竭合并抑郁症血行郁滞证的疗效更佳。慢性心力衰竭合并抑郁症的发病机制至今仍待进一步阐明,炎性因子的过量分泌及其所引起的炎症反应是抑郁症加重心力衰竭的重要途径之一[16-18]。研究显示,慢性心力衰竭患者血中TNF-α、IL-8、IL-2 水平显著升高,且这些炎症因子与抑郁程度明显相关[19-20]。本研究结果显示,与对照组比较,观察组患者治疗后血清TNF-α、IL-8、IL-2 水平降低更明显;提示了血府逐瘀汤加味联合氟哌噻吨美利曲辛片通过抑制体内TNF-α、IL-8、IL-2 水平,减轻炎症反应,达到改善心力衰竭和抑郁症状的效果。
综上所述,血府逐瘀汤加味联合氟哌噻吨美利曲辛片治疗慢性心力衰竭合并抑郁症血行郁滞证的疗效明显,下调血清TNF-α、IL-8、IL-2 水平可能与其疗效有关,且作用机制值得进一步探讨。

