右佐匹克隆治疗失眠症的临床效果
欧海燕 叶秀儿 甘晓文 何婉婷
广东省东莞市第七人民医院精神科,广东东莞 523230
失眠症是一种临床常见的睡眠障碍类疾病,表现为睡眠的质和量均不能让人满意。本病在临床的发病呈年轻化趋势发展,且发病率逐年升高,若长期失眠可严重影响患者的身心健康,造成白天注意力无法集中、易疲劳、工作表现变差等,甚至出现焦虑、抑郁等精神症状[1]。因此,给予失眠症患者针对性的治疗至关重要。苯二氮卓受体激动剂是临床常用的治疗失眠药物,疗效较好,但不良反应发生率较高,容易出现头晕、头痛、嗜睡、记忆损害等不良反应,并有药物依赖性,停药后还可出现反跳性失眠,导致临床使用受限[2]。右佐匹克隆属于非苯二氮卓类、新型的镇静催眠药,具有镇静、催眠、肌松、抗焦虑等功效,且不良反应少,不影响日间的精神活动和动作灵活性[3]。本研究选取我院收治的80 例失眠症患者作为研究对象,旨在探讨右佐匹克隆治疗失眠症的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年10月~2019年4月在我院门诊治疗的80 例失眠症患者作为研究对象,根据随机数字表法分为对照组与观察组,每组各40 例。观察组中,男22 例,女18 例;年龄19~67 岁,平均(39.6±10.2)岁;病程1 个月~7年。对照组中,男21 例,女19 例;年龄18~69 岁,平均(40.1±10.7)岁,病程1 个月~9年。对照组中有1 例脱落,实际病例39 例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已经医院医学伦理委员会审核批准,且患者均知情同意并自愿加入本研究。
纳入标准:①患者符合《疾病和有关健康问题的国际统计分类(第十版)》(ICD-10)中非器质性睡眠障碍的诊断标准;②患者年龄≥18 岁。排除标准:躯体疾病和精神疾病继发的失眠者。
1.2 方法
两组患者治疗前均停用以往抗失眠药物2 周。
对照组患者服用艾司唑仑片(山东信宜制药有限公司,国药准字H37023047),1~2 mg/次,1 次/d,于睡前服用。观察组患者服用右佐匹克隆片(成都康弘药业集团股份有限公司,国药准字H20100074),1.5~3 mg/d,1 次/d,于睡前服用[4]。
两组患者均治疗4 周后评价疗效。
1.3 观察指标及评价标准
①采用匹兹堡睡眠质量指数(PSQI)评估患者治疗前后的睡眠质量,包括入睡时间、睡眠时间、睡眠障碍、睡眠质量、睡眠效率、睡眠药物、日间功能等项目,每项0~3 分,总分0~21 分,得分越高则睡眠质量越差。②于治疗前及治疗后2、4 周评估患者的睡眠状况问卷自评量表(SRSS)评分情况,包括入睡困难、觉醒不足、觉醒时间、噩梦惊醒、早醒、睡眠不足、睡眠质量、睡眠不稳、服药状况及失眠后反应等项目,每项1~5分,得分越高,表示睡眠质量越差。③疗效判定标准根据SRSS 评分进行评价,计算SRSS 评分减分率,SRSS评分减分率=(治疗前-治疗后) 评分/治疗前评分×100%。治愈:SRSS 评分减分率≥75%;显效:SRSS 评分减分率在50%~<75%; 有效:SRSS 评分减分率在25%~<50%; 无效:SRSS 评分减分率<25%[5]。总有效率=(治愈+显效+有效)例数/总例数×100%。④观察两组治疗期间有无恶心、头痛、口干、乏力、嗜睡、视物模糊等不良反应发生。
1.4 统计学方法
采用SPSS 19.0 统计学软件对数据进行分析,计量资料以均数±标准差(±s)表示,采用t 检验,计数资料以率(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床疗效的比较
观察组患者的治疗总有效率为87.50%,与对照组的82.05%比较,差异无统计学意义(P>0.05)(表1)。
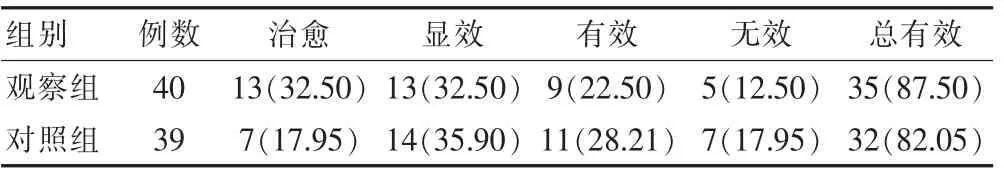
表1 两组患者临床疗效的比较[n(%)]
2.2 两组患者治疗前后PSQI 评分的比较
两组患者治疗前的入睡时间、睡眠时间、睡眠障碍、睡眠质量、睡眠效率、睡眠药物、日间功能评分以及PSQI 总分比较,差异无统计学意义(P>0.05);两组患者治疗后的入睡时间、睡眠时间、睡眠障碍、睡眠质量、睡眠效率、睡眠药物、日间功能评分以及PSQI 总分均低于治疗前,差异有统计学意义(P<0.05);观察组患者治疗后的入睡时间、睡眠时间、睡眠障碍、睡眠质量、睡眠效率、睡眠药物、日间功能评分以及PSQI 总分均低于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者治疗前后PSQI 评分的比较(分,±s)

表2 两组患者治疗前后PSQI 评分的比较(分,±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 入睡时间 睡眠时间 睡眠障碍 睡眠质量 睡眠效率 睡眠药物日间功能 PSQI 总分观察组(n=40)治疗前治疗后对照组(n=39)治疗前治疗后2.62±0.51 0.83±0.32*#2.74±0.36 0.78±0.30*#2.47±0.68 0.46±0.19*#2.94±0.63 0.71±0.22*#2.65±0.70 0.74±0.23*#1.89±0.39 0.52±0.16*#2.42±0.97 0.85±0.23*#17.73±3.24 4.89±1.55*#2.65±0.49 1.16±0.45*2.69±0.41 0.97±0.33*2.53±0.62 0.92±0.36*2.98±0.57 1.18±0.39*2.68±0.64 1.21±0.37*1.92±0.43 1.32±0.45*2.51±1.02 1.17±0.38*17.96±4.18 7.93±2.23*
2.3 两组患者治疗前后SRSS 评分的比较
两组患者治疗前的SRSS 评分比较,差异无统计学意义(P>0.05);两组患者治疗后2、4 周的SRSS 评分低于治疗前,差异有统计学意义(P<0.05);观察组患者治疗后2、4 周的SRSS 评分低于对照组,差异有统计学意义(P<0.05)(表3)。
表3 两组患者治疗前后SRSS 评分的比较(分,±s)

表3 两组患者治疗前后SRSS 评分的比较(分,±s)
与本组治疗前比较,*P<0.05;与对照组同期比较,#P<0.05
组别 例数 治疗前 治疗后2 周 治疗后4 周观察组对照组40 39 26.72±4.75 26.94±4.68 10.64±3.18*#13.27±3.92*7.19±3.26*#11.46±4.03*
2.4 两组患者不良反应总发生率的比较
观察组患者的不良反应总发生率低于对照组,差异有统计学意义(P<0.05)(表4)。
3 讨论
失眠症是一种常见的睡眠障碍类型,通常是由生理-心理-社会相互作用所致,长期慢性失眠会给患者的身心带来严重负面影响,不仅能导致情绪障碍,特别是焦虑和抑郁的发生,能反作用于睡眠质量,形成睡眠障碍的恶性循环,还能损伤认知功能,导致执行能力和生活质量的下降,甚至诱发心脑血管疾病[6]。临床治疗的关键在于消除导致失眠的各种诱因,从多方位、多角度进行综合治疗。

表4 两组患者不良反应总发生率的比较[n(%)]
目前临床可供选择的治疗方法主要包括药物和非药物两大类。非药物治疗包括认知及行为干预、心理治疗、物理治疗等,对于害怕药物不良反应的患者来说,是首选治疗方法。但非药物治疗对临床医师的要求更高,涉及的领域多、范围广,且对白天功能及生活质量的改善效果有限,因此限制了在临床的广泛使用[7-8]。
药物治疗主要包括了三类药物,即巴比妥类、苯二氮卓类和非苯二氮卓类。艾司唑仑属于苯二氮卓类催眠药物,其短期使用效果确切,但长期使用有明显的不良反应,会对镇静催眠药物产生耐药,并产生依赖性,停药后容易发生戒断症状和反跳性失眠[9]。其作用机制为通过与脑组织中γ-氨基丁酸受体(γ-GABAA)受体上的α1-3 或α5亚单位结合,抑制γ-氨基丁酸(γ-GABA)的释放,改善中枢神经系统功能[10]。因此,临床已不再将艾司唑仑作为首选治疗药物。
右佐匹克隆属于非苯二氮卓类镇静催眠药,是一种环吡咯酮类化合物,是佐匹克隆的立体异构体,也是第一个被美国FDA 批准用于18 岁以上失眠症患者治疗的无短期使用限制催眠镇静药物[11]。右佐匹克隆去除了左异构体,较左匹克隆能够更快地达到药物血药浓度峰值,其短效催眠作用来自于右佐匹克隆异构体,起效时间短,催眠镇静力强,不良反应发生率低,效果可靠[12-13]。相关临床试验显示,右佐匹克隆对慢性失眠有确切的效果,能够缩短睡眠潜伏期,延长总睡眠时间,提升睡眠质量,且白天没有宿醉现象,对白天的精神状态和记忆力无明显不良影响,能够有效提高白天精力,也无成瘾性[14]。另有研究显示,右佐匹克隆对焦虑抑郁情绪有一定的改善作用,有助于进一步提升睡眠质量[15]。
本研究结果显示,观察组患者的治疗总有效率为87.50%,与对照组的82.05%比较,差异无统计学意义(P>0.05);观察组治疗后入睡时间、睡眠时间、睡眠障碍、睡眠质量、睡眠效率、睡眠药物、日间功能以及PSQI 总分均明显低于对照组(P<0.05);观察组患者治疗后2、4 周的SRSS 评分低于对照组,差异有统计学意义(P<0.05);观察组患者的不良反应总发生率低于对照组,差异有统计学意义(P<0.05)。进一步提示右佐匹克隆治疗失眠症的效果确切,睡眠质量得到显著改善,且不良反应发生率较低,具有较高的疗效性及安全性。
综上所述,右佐匹克隆治疗失眠症的临床效果良好,对睡眠质量的改善确切,且安全性较高,值得在临床推广使用。

