连续神经阻滞治疗头面颈部带状疱疹后神经痛的疗效观察
汤达承 黄穗翔 魏 星 吴秋韵 李伟东
(1佛山市第一人民医院疼痛科,佛山528000;2广州市红十字会医院疼痛科,广州510220)
带状疱疹后神经痛(postherpetic neuralgia, PHN)是常见的一种神经病理性疼痛,流行病学统计显示,年龄在50岁以上的带状疱疹病人中PHN发病率高于25%,70岁以上者PHN发病率高达75%[1]。全身各部位均可发生带状疱疹及后遗神经痛,其中胸部PHN占50%,头面部,颈部及腰部分别各占10%~20%[2]。尽管头面颈部PHN的发生率较低,但由于部位特殊,其治疗难度大,容易发展为顽固性神经痛,严重影响病人的生活质量[3]。现今,对于PHN仍缺乏明确有效的治疗方法,国内外文献报道星状神经节阻滞治疗头面颈部带状疱疹获得良好疗效[4,5],但关于连续阻滞的文献报道较少。我科多年来采用连续星状神经节阻滞治疗头面颈部PHN获得良好疗效,而对于不适合星状神经节阻滞的病人,采用上胸段硬膜外连续阻滞也获得满意疗效。为此,本研究比较星状神经节连续神经阻滞与上胸段硬膜外连续阻滞方法治疗头面颈部PHN病人,评估其临床疗效和安全性,论证其可行性及有效性。
方 法
1.一般资料
本研究获广州市红十字会医院医院伦理学委员会批准,治疗前所有病人均签署知情同意书。将我院疼痛科2015年至2017年收治的符合入组标准的病人45例,其中男性21例,女性24例,平均年龄66.70岁,随机分为两组:A组(n= 22)为连续星状神经节阻滞治疗组(continuous stellate ganglion block, CSGB),B组(n= 23)为硬膜外病人自控镇痛治疗组(patient controlled epidural analgesia,PCEA)。
入选标准:①有头面颈部带状疱疹病史;②带状疱疹的皮损已愈合,病程超过1月,小于6个月;③门诊药物治疗2周镇痛效果不良,视觉模拟评分法(visual analogue scale, VAS)评分≥4分。
排除标准:①无带状疱疹病史和体征;②诊断不明确的疼痛;③曾接受过神经阻滞或神经射频等有创治疗;④伴有出凝血异常或严重全身系统疾病;⑤伴有自身免疫性疾病。
2.治疗方案
A组:采用超声引导下侧入路星状神经节阻滞法进行穿刺置管[6]。具体方法:病人仰卧位,肩下垫薄枕,头转向健侧,超声扫描C7椎体层面,靶点位于头长肌内侧、颈总动脉后外侧及颈长肌前侧。常规消毒铺巾,局麻后用硬膜外穿刺针垂直皮肤进针,进入皮下层后根据平面内进针法在超声引导下缓慢进针达靶点,回吸试验后,间断注入1%利多卡因 5 ml,药液于靶区扩散,监测生命体征平稳,无肢体麻木、乏力表现,作皮下隧道,导管经皮下隧道引出,然后用胶管套住,丝线绑扎固定缝合在皮肤上透明敷料覆盖(见图1、2)。置管成功后连接电子泵,连续星状神经节阻滞7~10天。镇痛液配方:1%罗哌卡因 20 ml + 0.9%NS至200 ml。起始设置参数:总量200 ml,持续输注量 0.3 ml/h,自控输注量每次0.3 ml,锁时 15 min,极限量 5 ml/h。根据病人镇痛反应,持续输注量可逐渐增加至常用量1.0 ml/h,最大增加至2.0 ml/h,自控输注量逐渐增加至1.0 ml/h(见图1、2)。

图1 超声引导下穿刺置管
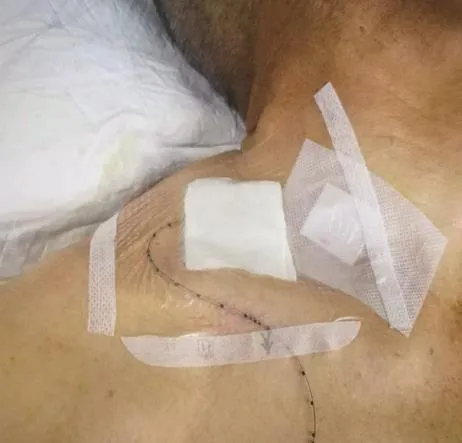
图2 皮下隧道引出导管固定
B组:采用旁正中入路硬膜外穿刺置管。病人取侧卧位,取T3/4间隙为穿刺入路,按照硬膜外阻滞的操作常规,穿刺成功后,往硬膜外腔上方置入导管约6 cm,此时导管端约平T1椎体,注射0.5%利多卡因 3 ml,观察15 min无全脊髓麻醉表现,作皮下隧道引出导管固定。置管成功后接泵持续输注镇痛液7~10天。镇痛液配方:1%罗哌卡因30 ml + 0.9%NS至300 ml。起始参数设定为持续输注量1 ml/h,自控量1 ml/次,锁时 15 min,极限量 10 ml/h。根据病人镇痛反应,持续输注量可逐渐增加至常用量2.0 ml/h,最大增加至3.0 ml/h,自控输注量逐渐增加至1.5~2.0 ml/h。
3.镇痛疗效观察
疼痛强度(PI):采用数字疼痛评分法 (numerical rating scale, NRS) 记录。0为无痛,10为剧烈疼痛,1~3为轻度疼痛,4~6为中度疼痛,7~10为重度疼痛。由病人将其疼痛程度在相应数字上划圈。观察记录时间:治疗前及治疗后第7天、1月、3月、6月。
表1 两组病人临床资料比较(n = 20,D)
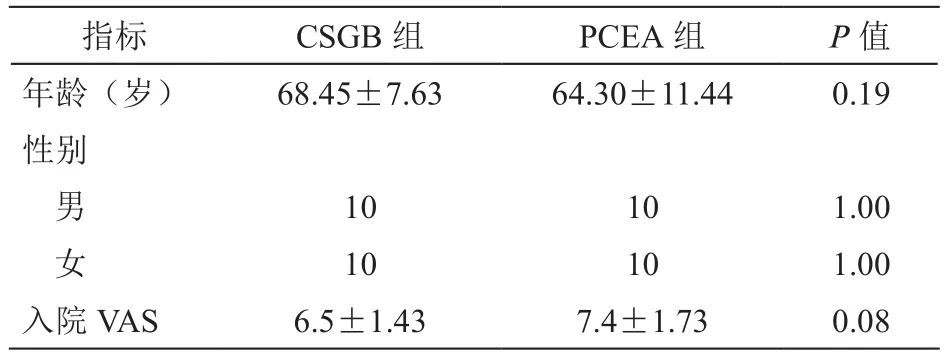
表1 两组病人临床资料比较(n = 20,D)
指标 CSGB组 PCEA组 P值年龄(岁) 68.45±7.63 64.30±11.44 0.19性别男10 10 1.00女10 10 1.00入院VAS 6.5±1.43 7.4±1.73 0.08
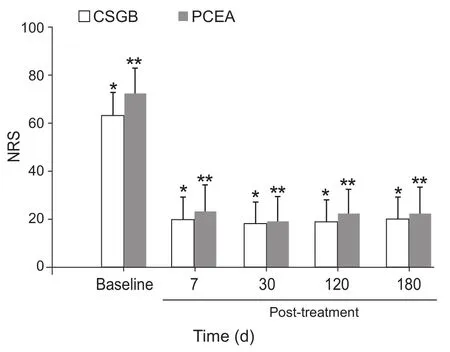
图3 治疗前后NRS比较
疼痛缓解度 (PAR):由医务人员将病人疼痛缓解程度按下列分级标准记录。0度为未缓解,1度为轻度缓解(缓解25%),2度为中度缓解(缓解约50%),3度为明显缓解(缓解约75%以上),4度为完全缓解(疼痛消失),记录时间与疼痛强度同步。镇痛效果判定:镇痛总有效率=(中度缓解 +明显缓解+完全缓解)/本组总例数×100%。显效率 =(明显缓解+完全缓解)/本组总例数×100%[7]。
4.统计学分析
采用SPSS 13.0软件分析,计量资料以均数±标准差(D)表示,采用独立样本t检验,计数资料采用卡方检验或Fisher精确概率检验,P< 0.05为差异有统计学意义。
结 果
所有病人均操作成功,未出现严重并发症,治疗期间未出现血液动力学不稳定或显著运动神经阻滞表现。但CSGB组有1例男性病人因个人原因于置管后2天终止治疗而退出研究,1例女性病人失访。PCEA组中1例女性病人因随访期确诊直肠恶性肿瘤而退出研究,2例女性病人失访。最终纳入研究数据分析共40例,各两组临床资料比较(见表1)。两组治疗后7天、1月、3月、6月均较治疗前NRS评分显著降低,有统计学意义(见图3)。两组间NRS评分比较无统计学差异。CSGB组、PCEA组治疗后6月总有效率(total efficctive rate, TER)分别为90%、85%,显效率(significant efficiency, SE)分别为55%、50%,疗效无统计学差异(P> 0.05,见图4)。
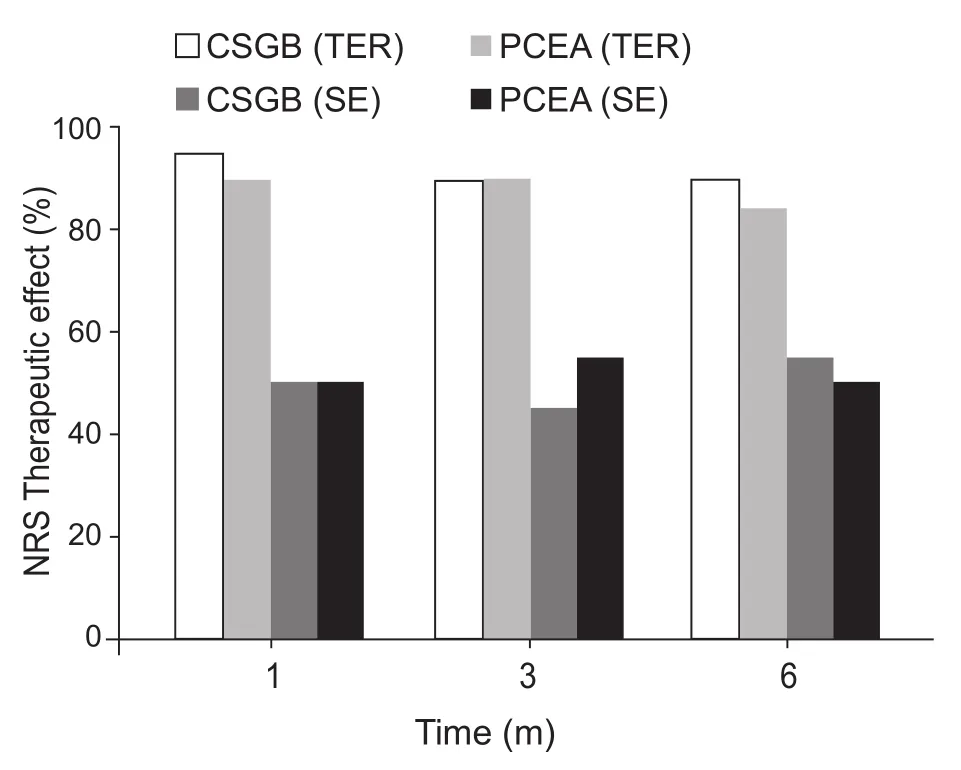
图4 两组临床疗效的比较
讨 论
带状疱疹后神经痛是指带状疱疹皮疹愈合后持续1个月以上的疼痛,是世界上公认的顽固性难治性疾病,其发病率及患病率均有随年龄增加而逐渐升高趋势[8]。在所有带状疱疹病人中,约有10%~15%的病人,病毒侵犯三叉神经半月神经节、面神经膝状神经节和颈神经节,引发头面部带状疱疹,其疼痛剧烈,相当多的病人并发后遗神经痛,严重影响生活质量。
至今,PHN的发病机制还未完全明了,普遍认为涉及外周敏化、中枢敏化、炎症反应、去传入、交感神经维持性疼痛等多种机制共同参与[2,9]。其中,发病初期的急性炎症反应阶段可导致血管收缩,致使病损区供血不足,加重神经缺血和水肿,最终导致神经不可逆的损伤。交感神经阻滞,包括星状神经节阻滞,通过调节交感-副交感神经功能,抑制血管收缩反应,改善神经供血,促进炎症消退,已被证实可有效减轻急性期疼痛,缩短病程,并且降低PHN的发生率[10,11]。然而,交感神经阻滞对带状疱疹后神经痛疗效作用仍有争议。在Colding等人研究中,入组病人的PHN病程在2月至2年之间,接受交感神经阻滞治疗,约有50%的病人疼痛得到显著缓解[12]。而Nurmikko等研究结果显示,仅30%病人通过交感神经阻滞治疗疼痛得到显著缓解[13]。在国内研究中,杨勇等人将发病病程在1月至3月头面部PHN病人纳入研究,结果显示,单用星状神经节阻滞治疗组,治疗后28天的显效率为65%[7]。现今,普遍认为交感神经阻滞治疗PHN与以下机制相关:①阻断交感传出神经,神经分布区的血管舒张,有利于神经修复和神经功能恢复;②抑制交感神经释放儿茶酚胺,减少儿茶酚胺对痛觉传入神经的活性作用,从而缓解疼痛[14];③阻滞星状神经节还可通过下丘脑机制,对机体内环境、免疫系统发挥调节作用[15]。
临床上针对头面颈及上肢疼痛,常采用星状神经节阻滞治疗,通过阻滞交感神经节前、节后纤维,达到改善血供、间接抑制痛觉传入、调节下丘脑功能,起到镇痛、促进神经修复疗效[16]。至于高位胸段硬膜外阻滞,采用低浓度罗哌卡因,阻断高位胸段交感中枢,抑制颈交感神经前纤维及受阻滞节段躯体痛觉传入纤维如C纤维或Aδ纤维,不仅通过调节交感神经功能发挥作用,并且直接抑制痛觉传入,降低感觉神经兴奋性,抑制中枢敏化形成,发挥镇痛效果[17]。连续输注阻滞治疗较单次注射阻滞优势明显,可避免反复穿刺所附带的创伤和操作风险,且采用电子泵低药量连续输注,病人根据疼痛适当调整输注速率,其灵活性、安全性更高。
本研究中,两组病人接受治疗后疼痛评分均较治疗前显著降低,有统计学意义,治疗后6月有效率分别为CSCG组90%、PCEA组85%、显效率组为55%,50% 提示连续星状神经节阻滞和高位胸段硬膜外连续阻滞均为治疗头面颈部PHN的有效方法。尽管PCEA组治疗前后NRS评分均稍高于CSGB组,但组间比较没有显著性差异。两组病人均未发生抑制心肺功能的不良反应或其他严重并发症如全脊麻、局麻药中毒、气胸等,提示影像引导下穿刺操作安全,避免误穿和损伤周围重要组织,而采用低浓度罗哌卡因,发挥其低心脏毒性及感觉运动分离阻滞优点,进一步避免不良反应发生。
至于如何选择治疗方案,可根据病人本身情况及科室影像设备配套情况而定。我们认为,若排查穿刺禁忌症如局部感染、严重心肺功能障碍或出凝血障碍等,大部分病人均适合接受以上两种方法。但有以下情况不宜选择CSGB:①无C形臂、超声或CT影像引导穿刺设备。本研究采用超声引导下侧入路穿刺,穿刺准确到位,并避免损伤食道、颈部重要血管,穿刺过程中病人耐受性好。而无影像引导下穿刺,多采用气管旁入路法,不仅损伤出血甚至血肿形成的发生率较高,病人在操作过程中有较明显身心不适感,而且大多数情况仅能穿刺C6节段层面,并不能明确阻滞星状神经节;②肥胖病人,颈部过于粗短,操作空间有限;③慢性阻塞性肺病,明显桶状胸,容易损伤肺尖引起气胸;④颈丛神经受侵犯者,由于颈部皮肤痛敏,影响病人配合。而下列情况则不适宜选择PCEA:①心动过缓或房室传导阻滞;②脊柱侧弯或重度骨质疏松者,容易造成穿刺困难;③服用抗血小板药物不能长时间停药者。
本研究结果提示连续星状神经节阻滞和上胸段硬膜外连续阻滞均为治疗头面颈部带状疱疹可行的有效方法,两种治疗方法的疗效相当。尽管PCEA组NRS评分较CSGB组偏高,但无统计学意义。因此建议可根据病人本身情况、基础疾病病情及影像设备条件选择其中一种治疗方法。但本研究中未设立对照组为研究本身的缺陷,下一步研究需要设立对照组,增大的样本量,以论证上述治疗方法的疗效。
——滋阴养胃 少酸宜甜

