超声心动图检查继发孔型房间隔缺损封堵术后并发症的诊断价值
邢佳怡,王建德,田莉莉,段福建,朱振辉
房间隔缺损(ASD)是最常见的先天性心脏病(先心病)之一,约占新生儿的3.2‰[1],先心病的16.2%~22.2%。近20 余年来房间隔缺损微创治疗技术在我国迅速发展,包括经导管介入房间隔缺损封堵术、经胸房间隔缺损封堵术以及经皮房间隔缺损封堵术,超声心动图可用于术前评估适应证、术中监测封堵器释放、术后判断封堵效果,并且可用于治疗后长期随访,评估相关并发症的出现和转归。本研究通过回顾性分析继发孔型房间隔缺损封堵术后并发症的超声心动图结果,探讨超声在相关并发症诊断和预防中的价值。
1 资料与方法
1.1 研究对象
回顾分析2009 年7 月至2018 年7 月在我院确诊继发孔型房间隔缺损并行经导管、经胸、经皮介入封堵术的患者,共3 910 例,其中男1 250例,女2 660 例,年龄1.5~79 岁,平均(33.9±18.3)岁。所有患者术前经胸超声心动图(TTE)或经食管超声心动图(TEE)诊断筛选适应证,封堵术中使用 Amplatzer 封堵器、先健封堵器或华医圣杰封堵器,术中经经胸超声心动图或经食管超声心动图监测,术后复查经胸超声心动图,观察评价封堵器的形态位置,评估相关并发症,包括封堵器脱落8 例(0.20%),主动脉窦-右心房瘘1 例(0.03%),二尖瓣前叶穿孔2 例(0.05%),心脏穿孔或心房壁损伤5 例(0.13%),心包积液102 例(2.61%),残余分流167 例(4.27%)。
1.2 仪器与方法
采用Philips iE33 超声仪、Philips Epic 7 超声仪,Philips CX50 超声仪,GE Vivid I 超声心动仪,探头频率3~7MHz。
1.3 经导管房间隔缺损封堵术
局麻和全麻下穿刺右股静脉,先常规行右心导管检查,根据术前超声心动图测量结果选择合适型号封堵器,经输送鞘管送至左心房,在透视或经食管超声心动图或经胸超声心动图监测下释放封堵器。
1.4 经皮房间隔缺损封堵术
局麻下穿刺右股静脉,在经胸超声心动图全程引导下监测鞘管穿过房间隔缺损,输送器进入鞘管并进入右心房,释放封堵器左心房面和右心房面,多切面、多角度判断封堵器位置以及对周围结构的影响,排除异常后释放封堵器。
1.5 经胸房间隔缺损封堵术
全麻下仰卧位,取剑突下或胸骨右缘第4 肋间微创切口,依次进胸暴露右心房,右心房表面缝荷包,穿刺右心房后依次置入导丝及鞘管,置入封堵器,在经食管超声心动图监测下释放封堵器。
1.6 统计学方法
使用SPSS 25.0 统计分析软件进行数据分析。计量资料以表示。
2 结果
2.1 8 例继发孔型房间隔缺损封堵器脱落患者的基线资料(表1)
封堵器脱落8 例(男4 例,女4 例),患者年龄2~38 岁,手术方式包括经导管房间隔缺损封堵术4例,经皮房间隔缺损封堵术3 例,经胸房间隔缺损封堵术1 例,检出率约为0.20%。术前超声心动图诊断均为中央型房间隔缺损,外科手术后仅1 例诊断为下腔型房间隔缺损(例 7 患者),术前及术中超声心动图描述下腔侧几无残端,仍诊断为中央型房间隔缺损。超声心动图测量房间隔缺损平均大小为(22.50±6.55)mm,仅3 号和8 号患者外科术中房间隔缺损实测值明显大于术前测量值,回顾其术前超声房间隔缺损边缘描述比较简略,测值少,其余6 例患者术前测量房间隔缺损大小准确。4 例患者于封堵器释放后于术中发生脱落,2 例于术后24 h 内在病房发现脱落,另有2 例分别于术后3 天和4 天在病房发现脱落,超声检查发现脱落入左心房3 例,右心室3 例,左心室(图1A)及右心房各1 例,该8例患者均行急诊开胸手术取出封堵器并行房间隔缺损外科修补术。

表1 8 例继发孔型房间隔缺损封堵器脱落患者的基线资料
2.2 8 例继发孔型房间隔缺损封堵术后出现心脏穿孔/磨蚀患者的基线资料(表2)
心脏穿孔/磨蚀事件共8 例(男5 例,女3 例),包括主动脉窦-右心房瘘1 例、二尖瓣前叶穿孔2例及心脏穿孔或心房壁损伤5 例,患者年龄3~61岁,手术方式包括经导管房间隔缺损封堵术6 例,经胸房间隔缺损封堵术2 例,检出率共计约0.20%,房间隔缺损平均大小为(17.50±5.47)mm。心脏穿孔/磨蚀主要发生在术中至术后1 年5 个月,根据既往研究及文献报道磨蚀部位主要在心房壁、二尖瓣前叶及主动脉窦部,超声心动图可以明确诊断二尖瓣前叶及主动脉窦部穿孔,1 例主动脉窦-右心房瘘经皮封堵治疗成功(例1,图1B、1C),2 例二尖瓣前叶穿孔患者术后均随访7 年(图1D),瓣叶反流量为少中量,无明显增多,且左心无明显增大,因此没有进行外科修补治疗,目前仍在随访中。心房壁破口部位在超声图像上很难显示,也没有经过外科手术或尸检证实,所以推断穿孔部位为左心房壁或右心房壁。4 例患者术后较快出现中大量心包积液,予心包穿刺治疗后好转,随访(1.40±0.86)年,过程中没有再出现心包积液,超声心动图也没有缩窄性心包炎表现。1 例患者(例4,图1E)术后1 天及术后13 天复查超声心动图提示封堵器位置形态良好,无心包积液,术后26 天患者于就餐时无明显诱因突发胸闷、乏力,继而意识丧失,急救车赶到时患者已心跳呼吸骤停,床旁超声提示心脏停搏,封堵器无脱落,中大量心包积液,透声差,不除外积血,最终患者抢救无效死亡。
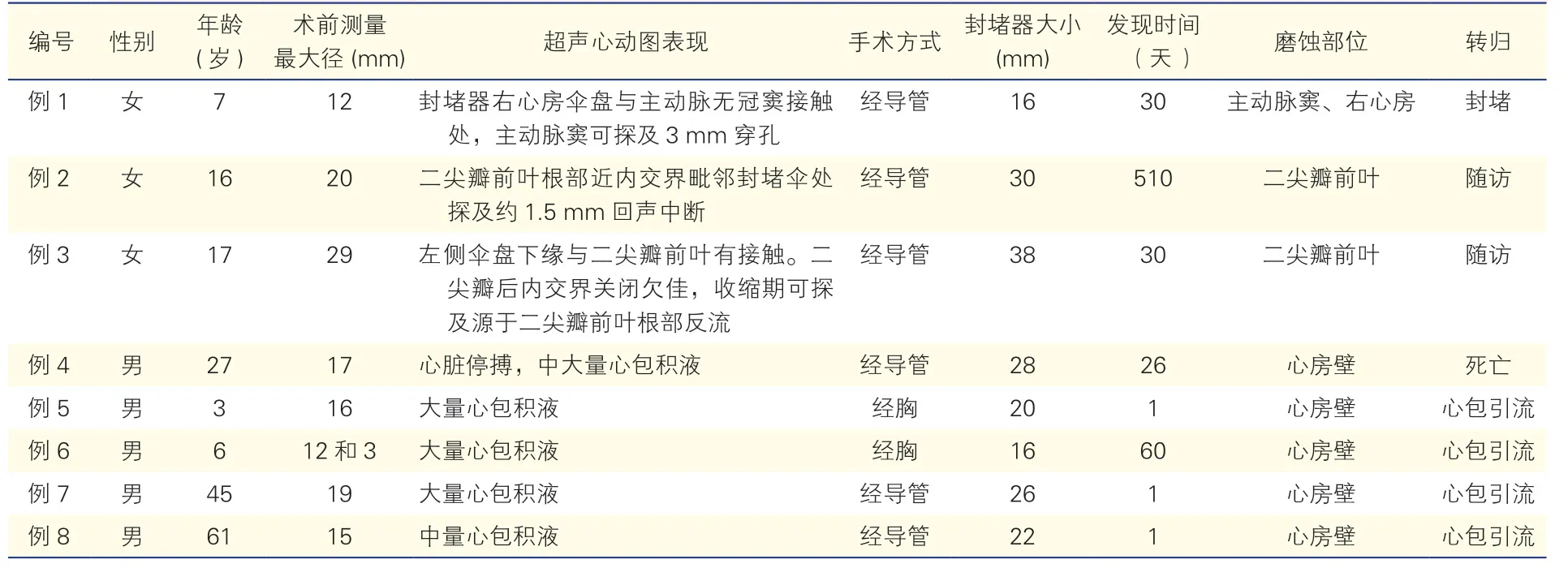
表2 8 例继发孔型房间隔缺损封堵术后出现心脏穿孔/磨蚀患者的基线资料
2.3 心包积液
微量心包积液指舒张末期左心室后壁心包腔内液体宽度少于5 mm,少量心包积液指舒张末期左心室后壁心包腔内液体宽度少于10 mm,中量心包积液指舒张末期左心室后壁心包腔内液体宽度在10 mm至20 mm,大量心包积液指舒张末期左心室后壁心包腔内液体宽度大于20 mm。术后发现不伴有心脏磨蚀的心包积液共102 例(2.61%),其中8 例为少中量-中量心包积液,6 例为术前即有心包积液,其中3 例患者有恶性肿瘤或持续性心房颤动、三尖瓣关闭不全病史,术中、术后随访积液量无明显变化或有所增多,另外3 例患者无特殊病史,术中、术后随访积液量无明显变化,2 例为新发心包积液,患者一般情况良好,予保守治疗及观察,积液量有所减少,已分别随诊3 年和1 年。94 例为微量-少量心包积液,予随诊观察,积液量均有所减少或无变化,未见增加。
2.4 残余分流
术中发现残余分流共167 例(4.27%,图1F),其中多发房间隔缺损共102 例,单发房间隔缺损65 例;残余分流束宽度大于等于5 mm 共17 例,残余分流束宽度小于5 mm 或少量分流共150 例。多发孔房间隔缺损封堵术后出现的残余分流束宽度大于等于5 mm 共14 例,复查后分流消失4 例,分流减少10 例,残余分流束小于5 mm 或少量分流共88 例,复查后分流消失37 例,分流减少51 例。单发房间隔缺损封堵术后出现的残余分流束宽度大于等于5 mm 共3 例,复查后分流减少3 例,残余分流束小于5 mm 或少量分流共62 例,复查后分流减少或消失。
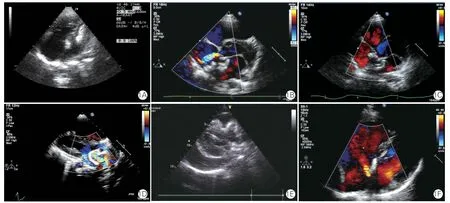
图1 不同继发孔型房间隔缺损患者封堵术后并发症的超声心动图表现
3 讨论
房间隔缺损封堵术与常规外科手术相比具有多种优点,如患者创伤小,无需开胸、体外循环等。另外荟萃分析显示外科修补术后主要并发症发生率为6.8%(95%CI:4.0%~9.5%),经皮封堵术后并发症发生率为1.9%(95%CI:0.9%~2.9%),因此封堵术后并发症明显低于外科手术[2-3]。近20 年来封堵技术不断成熟,已经成为房间隔缺损这种常见简单先心病患者的首选治疗方案。具体的手术方式还可以分为经导管X 线引导封堵术、经皮超声心动图引导封堵术、经胸小切口封堵术,术中可通过X线或者经经胸超声心动图或者经食管超声心动图引导,麻醉方式可选全麻或局麻,手术方式多样,由不同的团队实施操作,现在可以根据房间隔缺损类型、大小以及患者声窗、配合情况为每个患者制定个体化、一站式的治疗方案,在这个过程中需要内科、外科、介入、影像科整个团队的努力,而超声心动图在术前评估适应证、术中监测封堵器释放、术后判断封堵效果、及时发现并发症等方面起到了不可替代的作用。房间隔封堵术后并发症可分为重型和轻型,重型包括可导致死亡、危及生命的血流动力学改变、需要立即外科干预以及操作相关解剖或功能的永久改变等情况,如封堵器脱落、心脏穿孔/磨蚀;轻型定义为一过性或治疗后可缓解的情况,如心包积液和术后残余分流[4]。本研究中未观察到感染性心内膜炎、血栓形成等并发症事件。
文献报道封堵器脱落的发生率在0.24%~1.44%[5-6],本研究发生率为0.20%。欧洲先心病外科协会回顾10 年间经导管房间隔缺损封堵术术后严重并发症的多中心资料显示,封堵器脱落的29 例患者中,22 例为术后48 h 内发生,7 例为术后12 天至8 年内发生[7]。通常脱落入左心系统的封堵器会引起心悸、胸闷或心律失常等临床症状,严重者可引起左心室流出道梗阻、心脏穿孔和填塞,导致患者死亡。也偶有病例报道脱落入右心室或左心室的封堵器临床无任何表现,分别在术后7 个月或1 周后常规超声复查时才发现封堵器已脱落[8-9]。分析封堵器脱落病例术前超声情况:术前低估房间隔缺损大小2 例,描述房间隔缺损边缘不足、薄软4例。房间隔缺损测量应在舒张末期主动脉根部短轴切面、胸骨旁四腔心切面及剑下双房切面分别测量房间隔缺损最大径及各个边缘的长度,描述其边缘的性质。较大的房间隔缺损,边缘往往不完整,支撑强度不足,因此可将薄边算在缺损范围内,但通过经胸超声心动图是否能将边缘显示和描述清楚受到患者经胸、剑下声窗质量以及超声医师经验水平的影响,如果经胸声窗不佳或缺损较大,建议经食管超声心动图明确缺损边缘情况,术前仔细评估房间隔缺损大小后,术中再次复核有助于减少测量失误。
心脏磨蚀是房间隔封堵术后的严重并发症,发生机制主要考虑为封堵器的金属边缘由于心脏搏动与心脏壁或动脉壁组织间反复研磨、损伤最终造成穿孔所致,可能的诱发因素包括剧烈的心脏或胸腔运动[10],文献报道发生率0.1%~0.3%[11-12],心脏磨蚀所致死亡占心脏磨蚀病例的7%~10%[13-14],本研究心脏穿孔/磨蚀事件发生率为0.20%。出现心脏磨蚀的平均时间是术后14 天,目前报道最长发生于术后8 年[15]。McElhinney 等的病例对照研究显示,出现心脏磨蚀可能与主动脉侧以及上腔静脉侧残端不足有关(<5 mm),但因为病例对照组中也广泛存在主动脉侧残端不足,继发孔房间隔缺损30%~40%主动脉侧无残端;因此只能说主动脉侧无残端的房间隔缺损封堵术后出现心脏磨蚀的风险比普通房间隔缺损封堵术后高2 至4 倍[13-14,16]。在封堵术中、术后的超声心动图检查中,我们需要识别封堵器与周围组织的关系,辨别可以预测的危险因素,包括:(1)房间隔缺损主动脉侧、上腔静脉侧残端长度,以及缺损距二尖瓣距离(<5 mm);(2)封堵器过大,伞盘边缘接触主动脉根部、二尖瓣叶或心脏游离壁。如果术中发现高危因素或封堵器形态不佳,应及时提醒术者调整位置、更换封堵器型号或放弃封堵治疗(释放前)。术后常规复查有助于发现慢性心脏磨蚀事件并评估病情进展,因此每次复查均应全面评估封堵器边缘与周围组织的关系,对于封堵术后出现不适急诊就诊的患者,我们需要及时评估封堵器位置形态和心包积液情况,如有心包压塞或怀疑穿孔及时对症处理。
不伴有心脏穿孔/磨蚀的心包积液是封堵术后轻型并发症,文献报道发生率约1.9%。其特点为产生速度慢,一般在中量以下,临床无明显症状,有时可自行消失。产生心包积液的原因可能存在多种机制。本次随访中3 例少中量—中量心包积液患者有恶性肿瘤或持续性心房颤动、三尖瓣关闭不全病史,考虑心包积液的产生与肿瘤或心房容量负荷及压力升高影响心包淋巴回流有关。另外,术前存在心包积液还可能提示患者有心包炎、右心功能不全、肝肾功能不全、自身免疫性疾病、放疗病史等其他系统性因素,因此心包积液量的变化也受到其他合并疾病的影响。另外3 例术前存在心包积液的患者无特殊病史,文献报道未经手术治疗的成年人单纯房间隔缺损可有32.5%合并心包积液[17],儿童房间隔缺损可有32%合并微量心包积液,仅有0.4%合并大量心包积液[18],产生心包积液的具体原因未明,可能与肺血增多增加肺部及心包感染导致心包积液逐渐积聚有关。术后新发心包积液可称为反应性心包积液,其产生原因可能与封堵器接触心房游离壁产生刺激有关,一般量少,可自发缓解,预后良好[19]。本次随访观察到2 例患者新发心包积液量较多,达到少中量—中量,但保守治疗及观察后积液量有所减少,原因未明,文献报道有晚至术后8 年发生迟发性心脏填塞的病例[15],对这2 例患者应继续给予密切随诊。因此,封堵术后超声随访观察到心包积液,我们可以根据积液产生的速度、积液的透声性质、封堵器的位置形态以及患者的血流动力学情况来帮助鉴别心包积液的病因,有助于提示临床是密切随诊警惕心包填塞还是可以长期观察,对判断患者的预后也有帮助。
房间隔缺损封堵术后早期封堵器周围出现残余分流的原因包括:(1)房间隔缺损形态不规则,封堵器无法完全覆盖房间隔;(2)多发房间隔缺损,各孔之间距离大或者是筛孔型,小孔未封堵或被部分封堵,因此本研究中多发房间隔缺损残余分流多于单发房间隔缺损,且残余分流束宽度大于等于5 mm 的情况也多于单发房间隔缺损。残余分流束小于5 mm(占90%),多无血流动力学意义[20],可暂不处理,随诊观察结果确实分流减少或消失,是支持这一判断的。如分流大于等于5 mm 应考虑再植入一枚封堵器,但在实际临床过程中,考虑到残余缺损位置间距过大、缺损边缘不足或房间隔最大伸展径不足等情况,再考虑到患者的耐受性、费用支出等因素,可能会无法放置多个封堵器,残余分流束宽度大于等于5 mm 的17 例(占10%)中,随访观察到分流消失4 例,分流减少13 例,且并无其他严重并发症的发生,但其远期预后仍需进一步观察。
综上所述,房间隔缺损封堵术相关严重并发症包括封堵器脱落、心脏穿孔/磨蚀,发生率极低但危害大,常见并发症包括心包积液和残余分流,发生率低且预后较好,超声心动图在及时诊断并发症和随访观察方面起到了不可替代的作用。

