以足跟疼痛为首发SAPHO综合征一例报告
华丽,杜红卫
SAPHO综合征是以滑膜炎(synovitis,S),痤疮(acne,A)、脓疱病(pustulosis,P)、骨肥厚(hyperostosis,H)和骨髓炎(osteomyelitis,O)为特征的症候群,是一种罕见病,其临床表现因人而异,从发病到确诊时间较久,虽然很多患者以前胸壁累及起病,但仍有部分非典型病例的起病部位并不典型,本文介绍的病例以足跟疼痛起病,很容易误诊漏诊,期待通过本病例及文献复习分享一些SAPHO患者的临床特征与治疗经验。
1 病例摘要
患者,男,18岁,学生,因“左足跟疼痛40余天,右侧锁骨疼痛30 d”于2015年1月17日入院。患者40余天前无明显诱因出现左足跟疼痛,伴红肿,皮温稍高,无腰背痛,无皮疹,无眼炎,无口腔溃疡,无脱发,无畏寒发热。30天前患者无明显诱因出现右侧胸锁关节红肿疼痛,压痛明显,无畏寒发热,遂于当地医院就诊,考虑为“关节疼痛待查”,予非甾体类治疗,疼痛稍有好转。2 d前患者于当地人民医院骨科就诊,左足跟平片提示“左足跟骨质破坏”,建议骨活检。为求进一步诊治转来本院。既往体健。
体格检查:全身可见多发痤疮,表面有脓点,以颜面部明显,右侧锁骨肿胀,压痛(+),胸骨中段压痛(+),左足跟轻压痛,肿胀不明显。
辅助检查:血尿便常规(-),CRP:45.6 mg/L,ESR 58 mm/h,肝肾功能、钙磷正常,ASO、梅毒、HIV、乙肝、丙肝均阴性,甲状腺功能、甲状旁腺素正常,HLAB27(-),肿瘤相关抗原、抗核抗体谱、血管炎抗体、补体、RF、抗CCP正常,抗心磷脂抗体IgG(+)。骶髂关节MR:两侧骶髂关节未见明显异常。右肩关节MR:右侧锁骨骨髓水肿伴周围软组织肿胀,右侧锁骨肩峰端局部骨皮质欠连续(图1)。全身骨显像(ECT)(图2):右侧锁骨、左侧肩峰、左侧跟骨、胸骨骨代谢异常,考虑全身系统性疾病可能。跟骨CT:左侧跟骨侵蚀性改变(图3A)。脸部皮肤细菌培养(-)。根据骨关节病变及痤疮,诊为SAPHO综合征。
治疗:予阿达木单抗(修美乐,adalimumab,ADA)40 mg每2周1次治疗,同时联合甲氨蝶呤(methotrexate,MTX)、柳氮磺胺吡啶片(sulfasalaz-ine,SSZ)、沙利度胺片(thalidomide,THD)治疗,但半月后发现患者肝功能异常,停用SSZ片,加用护肝药后好转。ADA使用10次后(5个月),患者停用。期间曾出现颜面皮疹反复,重新使用ADA治疗,患者皮疹明显消退,使用两次后再次停用ADA,继续使用MTX联合THD方案至今。随访5年,复查跟骨CT骨侵蚀改变消退(图3B)。
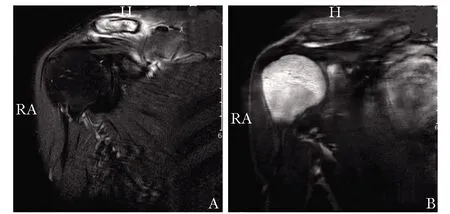
图 1 发病时患者右肩关节MRA:T2像右侧锁骨骨髓水肿伴周围软组织肿胀; B:T1像右侧锁骨肩峰端局部骨皮质欠连续
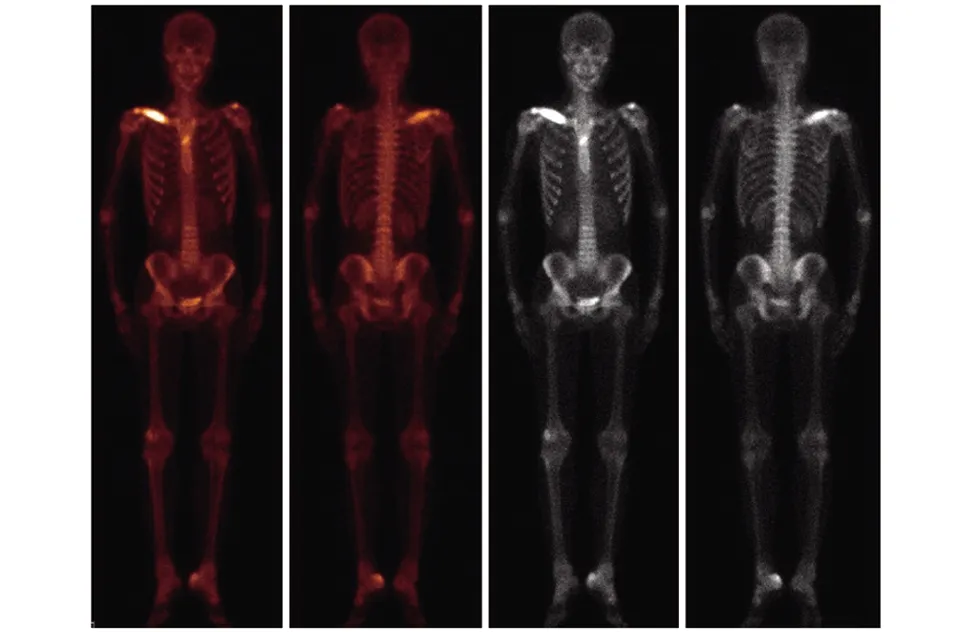
图 2 全身骨显像(ECT)右侧锁骨、左侧肩峰、左侧跟骨、胸骨骨代谢异常
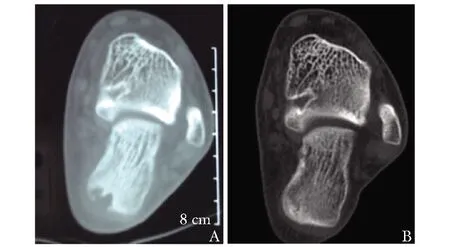
图 3 治疗前后左足CTA:患者治疗前跟骨CT可见明显缺损; B:治疗2年后复查跟骨CT,骨破坏已缓解
2 讨论
SAPHO综合征的病因和发病机制都不明确,理论上与感染引起的遗传易感性和免疫功能障碍有关。该病首先由Chamot等[1]报道,一位德国的风湿病学家和SAPHO专家预估该病的发病率在0.04%[2]。任何年龄均可累及,但确切病因仍不明确[2-3]。很多研究者都认为SAPHO综合征与血清阴性脊柱关节病相关联,因为65.7%的患者脊柱常累及[4],并且有10%的病例中与银屑病、8%的病例与炎性肠病相关,13%的病例HLAB27阳性[5]。但在SAPHO综合征最常见的骨骼受累表现是骨炎和骨质硬化,而非关节,所以目前更多观点认为其隶属于自身炎症疾病[6]。据国内学者李忱等[7]报道52.3%的患者皮疹在骨关节症状前出现,29.5%与骨关节症状同时出现, 18.2%晚于骨关节症状出现。对于缺乏皮疹表现,对骨炎不做仔细检查容易漏诊误诊,而且该症临床表现多样,如果没有合并典型皮疹诊断常延迟[8]。如果患者症状不典型,非常容易漏诊误诊,造成其过多的检查和不恰当的治疗[9],像本报告病例就以足跟疼痛起病,有足跟骨侵蚀表现,在当地曾被建议骨活检,很容易与血清阴性脊柱关节病相混淆。但除足跟疼痛外,无其他血清阴性脊柱关节病的特征。根据2012年Nguyen等[2]提出的诊断标准:(1)骨关节表现伴聚合性痤疮、暴发性痤疮或化脓性汗腺炎;(2)骨关节表现伴掌跖脓疱病;(3)骨肥厚(前胸壁、四肢或脊柱)伴或不伴皮肤病变;(4)慢性复发性多灶性骨髓炎(chronic recurrent muhifocal osteomyelitis,CRMO),累及中轴或外周骨关节,伴或不伴皮肤病变。满足以上任意一项诊断即可成立,该患者符合(1),诊断成立。但由于该病发病率低,缺乏循证数据,且机制不明,对于皮损和骨关节炎的治疗还相当困难[2],治疗仍然是经验性的。治疗的目的以缓解疼痛和减缓炎症进程为主。本文旨在通过本病例及文后的文献复习为大家分享一些使用阿达木单抗治疗SAPHO综合征患者的经验。
经检索CNKI、万方、Pubmed、Medline、Embase、Cochrane Library等数据库,未发现有以足跟疼痛为首发的SAPHO综合征,国内以ADA成功治疗的案例7例,国外以英文报道9例。国内案例大多包括在多案例分析里,无法获知患者具体信息,而且未提供随访信息,予剔除。只有1例提供详细患者资料,国外案例均为个案报道,故加上本例共11例列入分析[10-18]。
分析发现,1例治疗失败[18],3例提示部分有效(其中1例仅随访1月[12],2例临床改善,但骨病放射学进展[13-14]),余7例均提示使用ADA有效,而且对所有并发皮肤病变的病例均提示有效(5例)[11-12,15-17 ],治疗失败或部分有效的案例相比成功的案例在发病后开始ADA治疗的时间要晚(各自的中位时间分别为9年,0.87年)。对于并发骨病尤其是骨侵蚀的患者,尽早启用生物制剂治疗对于骨质的修复及延缓骨病尤为重要。在治疗失败的案例中生物制剂并没有联用慢反应药物(disease-modifying antirheumatic drugs,DMARDS),而成功的案例联用DMARDS达4例(57.1%)。本案例选择ADA联合MTX和THD为治疗手段,明显改善了骨侵蚀。而且该患者在停止使用生物制剂后,MTX和THD一直使用至今。推测在维持疾病稳定性方面,DMARDS起到了举足轻重的作用。在所有使用ADA的病例中,皮损均没有加重,而且在注射后均显著改善了皮疹。其中5例[10,12,15,18]由另一种生物制剂英夫利昔治疗失败后换用ADA,换用的原因大部分因为皮损加重。皮损加重的原因不十分明确。有研究认为与痤疮丙戊酸杆菌感染有关,使用TNF-α后使得皮损加重,故而使用阿奇霉素、复方磺胺新诺明、多西环素等用于皮疹的治疗[19],但这些研究均为非对照研究,或许疾病的缓解与疾病自然缓解相关而非抗生素的使用[20]。故而有些研究认为是TNF-α增多导致Th1和Th2失衡,这种失衡使用抗肿瘤坏死因子拮抗剂后,T细胞向皮肤移动[21-22],加重皮肤病变,而TNF-α本身就有抗炎作用[23-24]。但是这些研究并非在SAPHO综合征患者中进行,而是在炎症性疾病中进行。而且大部分慢性炎性疾病中多种炎症因子(包括Th细胞下游的IL-23、IL-17A等)聚集非常常见[25],造成了用药选择的困难,病例报道中有先后换用英夫利昔、ADA失败,换IL-17单克隆抗体治疗成功的案例[18]。根据目前有限的数据,ADA或许是可以改善皮肤病变的一种生物制剂。
综上,SAPHO需要甄别临床特征,并尽早做出诊断。有骨侵蚀的患者应及早启动生物制剂联合DMARDS方案对于缓解骨进展尤为重要。基于该症的低发病率,设计随机对照临床试验存在困难,未来还需要收集更多的病例积累更多的经验,建立更大临床数据库以建立治疗该症的循证依据。

