急性脑梗死患者血糖调节受损与早期血管性认知功能障碍的相关性研究
邱彩霞 王庄 贺利峰 杨湘燕
脑卒中已成为我国首位致残性和致死性疾病。血管性认知功能障碍是脑卒中后常见的并发症之一,一旦患病,即使患者肢体及语言功能得到了很好地恢复,仍不能回归社会,生活不能自理,增加了家庭及社会负担,严重影响了患者及家属的生活水平,因此早期筛查对改善脑卒中患者的预后非常重要。血糖调节受损是指血糖水平处于正常与糖尿病之间,通常包括空腹血糖受损和葡萄糖耐量减退。我国血糖调节受损的患病率明显高于糖尿病的患病率,已达到35%[1]。近年来不断有研究指出,血糖调节受损患者发生心脑血管事件的风险明显增加[2]。既往研究证实,糖尿病是脑梗死患者发生血管性认知功能障碍的重要危险因素[3-4]。但血糖调节受损是否也会增加脑梗死患者发生血管性认知功能障碍的风险,目前尚无定论。本研究旨在通过分析临床资料,明确血糖调节受损是否会影响急性脑梗死患者早期认知功能,以便指导早期诊断和治疗。
1 对象和方法
1.1 对象 选取2018 年1 至12 月本院神经内科收治的轻中度[美国国立卫生研究院卒中量表(NIHSS)评分<17 分]非糖尿病性急性脑梗死患者120 例。纳入标准:(1)年龄≥18 岁;(2)临床诊断为急性脑梗死;(3)发病7d 以内。排除标准:(1)肿瘤、血液系统疾病等其他原因引起的脑梗死;(2)因各种情况(包括严重失语、构音障碍)不能配合完成相关检查;(3)合并其他严重疾病,如严重心肺功能不全、肾功能不全等;(4)既往有卒中史;(5)既往有认知功能障碍病史;(6)临床评估高度怀疑阿尔茨海默病;(7)存在与高血糖有关的疾病(如甲状腺、肾上腺和垂体疾病);(8)已诊断糖尿病或入院后确诊糖尿病。本研究经医院医学伦理委员会批准通过,所有患者均签署知情同意书。
1.2 方法 详细采集患者入院病史,包括性别、年龄、受教育程度、心脏病史和高血压病史等。入院后次日清晨空腹抽取静脉血,检测空腹血糖(FPG)、HbA1C、尿酸、同型半胱氨酸水平等指标。所有患者在住院后7d 行口服葡萄糖耐量(OGTT)试验,记录OGTT 试验中FPG及餐后2h 血糖水平:既往无糖尿病史,入院后FPG 为3.9~6.1mmol/L,7d 时OGTT 试验FPG≤6.1mmol/L,餐后2h 血糖水平≤7.8mmol/L,诊断血糖正常;7d 时OGTT试验FPG 为6.1~7.0mmol/L 或餐后2h 血糖水平为7.8~11.1mmol/L,诊断为血糖调节受损。入院后7~10d 采用蒙特利尔认知评估(MoCA)量表对患者进行认知功能的评估,MoCA 量表评分<26 分纳入认知功能障碍组,MoCA 量表评分≥26 分纳入认知功能正常组。
1.3 统计学处理 采用SPSS 17.0 统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。采用多因素非条件logistic 回归分析影响急性脑梗死患者早期发生血管性认知功能障碍的危险因素。P<0.05 为差异有统计学意义。
2 结果
2.1 单因素分析结果120 例患者中,出现认知功能障碍49 例(认知功能障碍组),发生率为40.8%;另71 例纳入认知功能正常组。两组患者血糖调节受损、卒中史、受教育年限比较差异均有统计学意义(均P<0.05),见表1。
2.2 多因素分析结果多因素非条件logistic 回归分析显示,血糖调节受损是急性脑梗死患者早期发生血管性认知功能障碍的独立危险因素(OR=2.608,95%CI:1.162~5.850,P=0.020)。
3 讨论
认知功能障碍是脑血管病的常见并发症。有研究报道,我国卒中后认知功能障碍的发生率可高达80.97%[5]。本研究中120 例患者共筛查出49 例存在血管性认知功能障碍,发生率为40.8%。单因素分析显示,认知功能障碍组和认知功能正常组患者血糖调节受损、卒中史、受教育年限比较差异均有统计学意义。进一步多因素非条件logistic 回归分析后显示,血糖调节受损是急性脑梗死患者早期发生血管性认知功能障碍的独立危险因素。
血糖调节受损被认为是一个分水岭,一旦患者出现血糖调节受损,此后发生糖尿病的风险增高。近年来不断有研究指出,血糖调节受损患者发生心脑血管事件的风险明显增加[2]。但血糖调节受损与急性脑梗死后血管性认知功能障碍的关系如何,目前国内外相关研究不多。Wang 等[6]研究发现血糖调节受损患者急性脑梗死后认知功能障碍的发生率高于正常血糖患者。
血糖调节受损导致急性脑梗死患者认知功能障碍的机制尚不明确,笔者考虑可能与以下几个方面有关。首先,高血糖是小血管病变的重要危险因素[3,7],脑小血管病变易导致皮层及皮层下微梗死的发生,从而造成患者认知功能下降;其次,血糖水平升高可导致大动脉粥样硬化,影响脑血流循环,导致脑灌注不足,加重脑组织缺血缺氧,影响患者的认知功能[3];此外,脑梗死急性期脑组织在缺血缺氧状态下,血糖升高会加重无氧酵解,乳酸水平升高,导致酸中毒,加重脑组织缺氧、水肿,引起梗死灶的扩大[8],脑损伤加重,从而导致认知水平下降;最后,血糖水平升高可引起线粒体功能障碍,造成神经毒性,引起神经元的凋亡[9]。
既往研究发现,反复脑梗死的患者发生血管性认知功能障碍的风险越高,颅内梗死灶数目越多,认知功能障碍越严重[10]。其原因可能是反复脑梗死的患者颅内关键部位受累的概率越高,尤其是与认知相关的脑组织结构,从而造成认知功能下降。Takasugi 等[11]也发现,脑皮层微梗死灶与认知功能障碍相关。此外,既往国内外多项研究结果提示,受教育程度越高的人群患痴呆的风险越低[12]。但是近几年,有关受教育程度对急性脑梗死患者认知功能的影响,不同研究的结论也存在差异。Nunnari 等[13]研究发现,受教育年限越长的患者在急性脑梗死后认知功能状态越好,发生血管性痴呆的风险越小。但是,Kessels 等[14]的一项Meta 分析显示,由于受教育程度与年龄有关,受教育程度对认知功能的作用在剔除年龄的影响后消失,也就是说受教育程度本身并不影响脑梗死后的认知功能。本研究中,单因素分析显示认知功能障碍组和认知功能正常组患者受教育程度及卒中史的差异均有统计学意义,但进一步多因素非条件logistic 回归分析未发现两者是脑梗死患者早期血管性认知功能障碍的危险因素,可能与病例数少及观察时间短有关。综上所述,早期血管性认知功能障碍症状较隐匿,不易被察觉,容易逐步进展为血管性痴呆,严重影响脑梗死患者的生活质量。非糖尿病急性脑梗死患者一旦出现血糖调节受损,提示出现早期血管性认知功能障碍的风险增加。因此,脑梗死患者急性期监测血糖,早期筛查血管性认知功能障碍,对于改善脑梗死患者的预后有重要意义。本研究也存在一定不足,样本量小,观察时间短,结果存在一定局限性。随着后续研究的进一步深入,有望对血糖调节受损与认知功能障碍进行更加深入的探讨,从而指导临床实践。
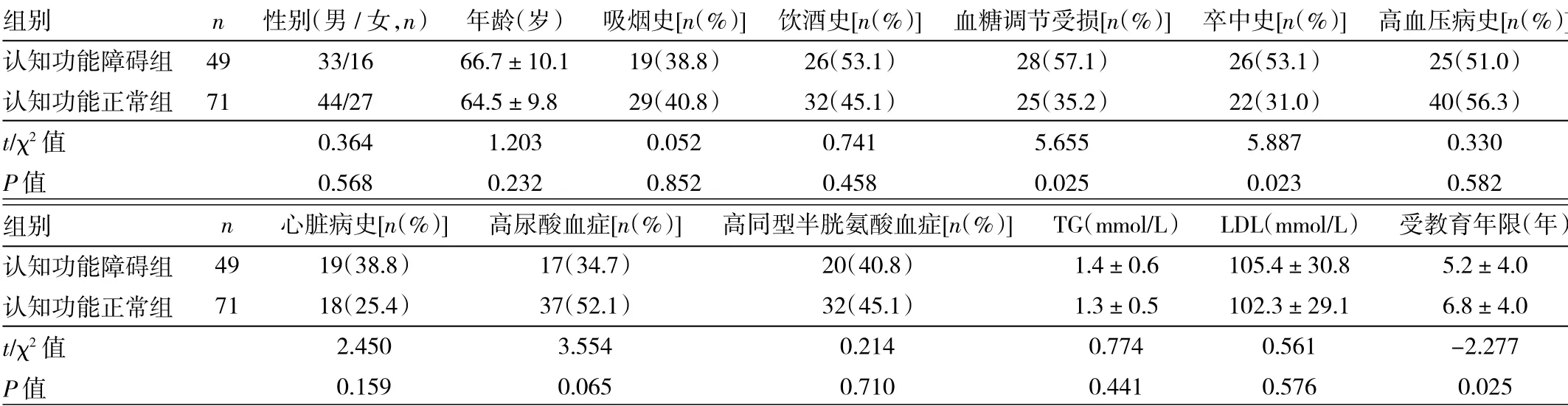
表1 急性脑梗死患者发生早期血管性认知功能障碍的单因素分析

