胃舒灵颗粒Ⅱ治疗肝胃不和型功能性消化不良临床观察
陈 璇 于晓雯 欧阳俊 韩春霞 席 彪 吴德峰 秦玉成 史亚祥
(南京中医药大学镇江附属医院·镇江市中医院脾胃病科,江苏 南京 212003)
功能性消化不良(functional dyspepsia,FD)是指具有慢性消化不良症状,如餐后上腹部饱胀不适、早饱感、中上腹痛、上腹烧灼感等,其临床表现不能用器质性、全身疾病或代谢性疾病来解释[1]。目前认为胃排空延迟、舒张功能障碍、内脏高敏感、高胃酸、幽门螺杆菌感染、精神心理因素等与FD 的发病有关。西医治疗FD主要是促胃肠动力、抑酸、抗抑郁等对症处理,缺乏特效治疗,或有的药物效果不理想或存在严重不良反应或仅对部分症状有效。而中医药是多途径、多靶点的作用过程,且安全性较高,故在治疗FD 方面有一定优势。我科常用院内制剂胃舒灵颗粒Ⅱ作为该病的主要治疗药物,在临床中取得了较好的疗效,现总结报告如下。
1 资料与方法
1.1 一般资料 本组共80 例,均为我科2015 年1 月—2017 年12 月门诊患者,依照就诊的先后顺序,随机分为治疗组和对照组各40 例。治疗组男18 例,女22 例;年龄32~60 岁,平均年龄38.47 岁;病程最短6 个月,最长15 年,平均4.73 年。对照组40 例,男23 例,女17 例;年龄35~60 岁,平均年龄40.98 岁;病程最短6 个月,最长20 年,平均5.15 年。2 组FD 患者在性别、年龄、病程、治疗前主要症状积分等方面比较差异均无统计学意义(P>0.05),具有可比性。但随访过程中治疗组脱落1 例,对照组脱落2 例,其余77 例患者均完成治疗及随访。
1.2 西医诊断标准FD 的诊断参照2016 年罗马Ⅳ诊断标准[2]制定:(1)满足以下标准中的一条或多条:a)餐后上腹部饱胀不适;b)早饱;c)上腹部疼痛;d)上腹部烧灼感;(2)以上症状无法用器质性疾病来进行阐述或者解释;(3)需符合餐后不适或上腹痛综合征的确诊条件:上腹痛综合征:满足a)或b)至少1 项,c)必须具备:a)上腹部疼痛(影响日常生活);b)上腹部烧灼感(影响日常生活);c)症状发作至少每周1 天。餐后不适综合征:满足a)或b)至少1 项,c)必须具备:a)餐后上腹部饱胀不适(影响日常生活);b)早饱感(影响日常生活);c)症状发作至少每周3 天;(4)诊断前病程至少6 个月,近3 个月满足上腹痛综合征或餐后不适的诊断标准。
1.3 肝胃不和证中医辨证标准 参照《功能性消化不良中医诊疗专家共识意见(2017)》[3]制定。主症:(1)餐后上腹部饱胀不适和(或)早饱感和(或)中上腹痛和(或)上腹烧灼感;(2)两胁胀满不适。次症:(1)主要因情志不畅发作或加重;(2)心烦;(3)嗳气;(4)善叹息。舌脉:(1)舌淡红,苔薄白;(2)脉弦。主症2 项,加次症2 项,参考舌脉,即可诊断。
1.4 治疗方法 治疗组予院内制剂胃舒灵颗粒Ⅱ(镇江市中医院制剂室生产,主要组成为炒柴胡、白芍、青皮、陈皮、苏梗、木香、延胡索、枳壳、当归、蒲公英、甘草等),每次15 g,每天3 次。
对照组予枸橼酸莫沙必利片(江苏豪森药业集团有限公司,国药准字H19990315)5mg;口服,3 次/d。
2 组药物均为饭前半小时服用,疗程8 周。
1.5 疗效评定标准 参照《功能性消化不良中医诊疗专家共识意见(2017)》[3]制定。
1.5.1 主要症状评分方法 根据消化不良的常见症状,如餐后上腹部饱胀不适、早饱、中上腹痛、上腹烧灼感等严重程度及发作频率行分级评分,分别分为0、Ⅰ、Ⅱ、Ⅲ级,记0、1、2、3 分,症状积分=∑(症状严重程度×发作频率)。
1.5.2 疗效评定标准 参照《中药新药临床研究指导原则》制定,采用尼莫地平法计算疗效指数,疗效指数(%)=(治疗前积分-治疗后积分)/治疗前积分×100%。痊愈:餐后上腹部饱胀不适、早饱、中上腹疼痛、上腹烧灼感等症状消失或基本消失,疗效指数≥95%;显效:餐后上腹部饱胀不适、早饱、中上腹疼痛、上腹烧灼感等症状明显改善,70%≤疗效指数<95%;有效:餐后上腹部饱胀不适、早饱、中上腹疼痛、上腹烧灼感等症状明显好转,30%≤疗效指数<70%;无效:餐后上腹部饱胀不适、早饱、中上腹疼痛、上腹烧灼感等症状无明显改善,甚或加重,疗效指数<30%。总有效率为痊愈、显效、有效之和。
1.6 统计学方法 采用SPSS 17.0 统计软件对数据进行统计学处理。计量资料以()表示,用t 检验;计数资料以率(%)表示,用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 2 组FD 患者疗效比较 治疗组39 例,痊愈10 人,显效8 例,有效17 例,无效4 例,总有效率89.74%(35/39);对照组38 例,痊愈4 例,显效6 例,有效17 例,无效11 例,总有效率71.05%(27/38)。治疗组临床疗效明显优于对照组(P<0.05)。
2.2 2 组FD 患者症状积分比较2 组治疗前主要症状积分比较,P>0.05,具有可比性;治疗后2 组主要症状积分均明显下降,治疗组各症状积分明显低于对照组,差异均有统计学意义(P<0.05),显示治疗组疗效优于对照组。见表1。
表1 2 组FD 患者治疗前后主要症状积分情况(,分)
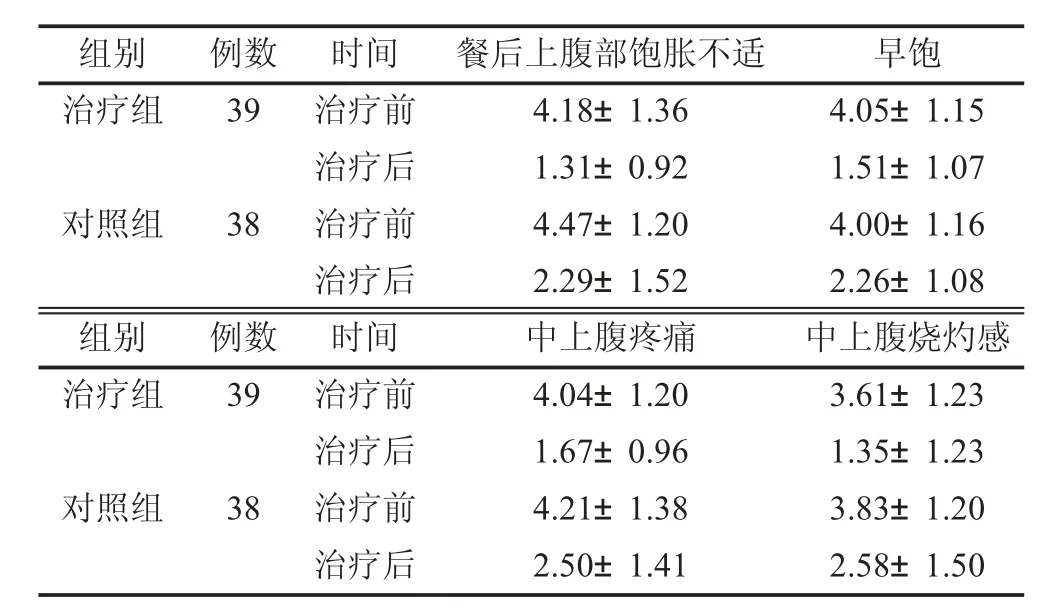
表1 2 组FD 患者治疗前后主要症状积分情况(,分)
2.3 2 组FD 患者安全性指标及不良反应情况 胃舒灵颗粒Ⅱ治疗组未见明显不良反应,对照组出现腹泻1 例,头晕1 例,但均未影响治疗。
3 讨论
中医学并无“功能性消化不良”一词,根据其症状可归属于“胃痞”“痞满”“胃脘痛”等范畴。《素问·举痛论》 中有云:“寒气客于胃肠之间,膜原之下……故痛”;《兰室秘藏·中满腹胀论》 中认为:“亦有膏粱之人,湿热郁于内而成胀满者”“或多食寒凉,胃中寒则生胀满,或脏寒生满病”;《景岳全书·痞满》 中有“怒气暴伤,肝气未平而痞”。故古代医家认为本病的病因多与外感、饮食、情志等有关。现代医家对其病因病机及辨证分型亦尚未形成统一的认识与标准。喻斌教授在历代医家的基础上,结合自己的临床经验认为FD 的发生与饮食不节、情志饮食、禀赋不足、内伤外感等多种因素导致肝失疏泄、脾胃运化升降功能失调有关[4]。李培润认为FD 的基本病机为脾胃虚弱[5],因为《明医杂著》说:“内因之症,多属脾胃虚弱”,FD 属内科疾病,故与脾胃虚弱关系密切。王俊等[6]运用内容分析法,设定病因、病机分析类目,构建用以分析的类目内容,对相关内容的条文进行编码、频数统计。结果显示FD 病因以内因为主,饮食、外寒、情志构成病因的主体,占总病因的87.69%;中医病机以气滞、气虚、寒为主体,占总病机的87.86%。故得出饮食是FD 最主要的病因,寒邪内侵、脾阳被遏为本病的病因特点。迟莉丽教授认为“脑肠互动紊乱”理论与中医“七情内伤致病”理论不谋而合,虽外感六淫、饮食内伤均可致FD,但情志因素为主要致病因素[7]。在辨证分型方面,潘芳[8]主张分脾胃虚弱型、肝气郁滞型、饮食积滞型3 型;张声生等[9]以“寒、热、虚、实”为纲,将FD 辨证为脾胃虚寒证、脾胃湿热证、脾虚气滞证和寒热错杂证。2017 年功能性消化不良的中医诊疗共识意见中将本病分为脾虚气滞、肝胃不和、脾胃湿热、脾胃虚寒及寒热错杂五个证型[3]。
本病病位在胃,与肝关系密切。肝主疏泄,条达全身气机运动。若情志不畅,肝气郁滞,气机不畅,横逆犯胃,则胃气失和,或为胃脘痞满不适,或为气滞不通则痛等。如清代名医叶天士在《临证指南医案》中云:“肝为起病之源,胃为传病之所。”林佩琴的《类证治裁·痞满》中有:“暴怒伤肝,气逆而痞。”故肝胃不和为本病的主要证型,治疗当舒肝和胃、消痞止痛。胃舒灵颗粒Ⅱ为我院院内制剂,方中柴胡功善疏肝解郁,为君药;青皮、陈皮、苏梗、木香、枳壳理气和胃,消痞止痛为臣药;延胡索、当归行气活血以防病久入络,芍药、甘草养血柔肝、缓急止痛,均为佐药。同时甘草调和诸药,亦为使药。诸药相合,共奏疏肝和胃、消痞止痛之功。本研究显示胃舒灵颗粒Ⅱ治疗肝胃不和型功能性消化不良8 周后餐后上腹部饱胀不适、早饱、中上腹疼痛、上腹烧灼感等主要症状积分明显下降,总有效率为89.74%,枸橼酸莫沙必利对照组总有效率为71.05%,治疗组疗效优于对照组,差异有统计学意义(P<0.05)。故胃舒灵颗粒Ⅱ治疗功能性消化不良临床疗效较好,且未发现明显不良反应,值得进一步推广应用。

