间断膨肺+输尿管硬镜碎石术在不能“窥见全貌”输尿管上段结石的应用
王进峰,郭建华,郑卫国,邝乾华,瞿巍巍,祝宏斌,黄振昭,舒文云,黄 培,吴建华
1浙江衢化医院泌尿外科,浙江衢州 324004 2上海交通大学附属第九人民医院泌尿外科,上海 2000113浙江衢化医院麻醉科,浙江衢州 324004
对于不适于其他保守措施或体外冲击波碎石失败的输尿管上段结石患者,常需要外科处理,目前常用的临床治疗手段有微创经皮肾碎石、输尿管软镜下钬激光碎石、腹腔镜下切开取石[1]。但对于一些基层医院或有经验的泌尿外科医生,输尿管硬镜下碎石仍然是一种很好的选择,但术中有时会发现部分患者存在仅能窥见结石一角,不能窥见结石全貌的局面,碎石光纤不能到达并接触结石。笔者在临床工作中发现,通过全麻术中的间断性膨肺,可以改变和短时间内稳定结石的位置,碎石光纤可安全快速地击碎结石。本研究回顾性分析本院2016年3月至2017年10月输尿管硬镜术中采用间断性膨肺技术处理不能“窥见全貌”的输尿管上段结石的56例患者临床资料,探讨在输尿管硬镜处理不能“窥见全貌”的此类输尿管上段结石钬激光碎石中,采用间断性膨肺技术提高碎石成功率的安全性和有效性。
资料和方法
一般资料纳入标准:(1)成年男性或女性;(2)输尿管上段结石,即术前泌尿系腹部平片(kidney-ureter-bladder radiography,KUB)或CT尿路造影(CT urography,CTU)显示结石位于肾盂以下、骶髂上关节以上范围内;且输尿管硬镜术中发现结石不能窥见全貌,只能看到一角,光纤不能到达接触到结石。(3)单枚结石长径6~25 mm。排除标准为有以下情形之一者:(1)输尿管结石合并肾积水感染;(2)术中发现结石远端长段输尿管狭窄,术中结石已经可以窥见全貌者;(3)单枚结石长径≤5 mm或>25 mm;(4)同侧肾有>4 mm肾结石;(5)严重髋关节畸形或各种原因不能耐受膀胱截石体位;(6)严重高血压、冠心病及脑血管疾病史;(7)重要器官(如心、肺、脑、肝、肾等)功能障碍等不能耐受手术;(8)半年内有气胸发作、肺部手术病史,胸片提示明显肺大泡、肺气肿患者;(9)严重出凝血功能障碍。共纳入符合标准的患者56例,男37例、女19例;年龄20~85岁,平均(45.3±8.7)岁。结石位于左侧输尿管33例、右侧23例;结石大小1.0 cm×0.8 cm~2.5 cm×1.4 cm,均位于输尿管上段。49例有不同程度腰腹部酸痛不适感,7例为体检发现。11例伴肉眼血尿,30例为镜下血尿。病程12 d~4年,平均(2.5±1.3)个月。结石术前均行彩超或CTU检查确诊,均有结石部位以上输尿管扩张和肾盂积水,轻度32例、中度18例、重度6例,结石远端输尿管无严重狭窄。术前肌酐、尿素氮检查均正常。
手术方法所有患者均选择气管插管全身麻醉。麻醉成功后,取膀胱截石位,常规消毒置巾,连接摄像系统,以Fr 8/9.8输尿管硬镜(德国,Richard Wolf)直视下进入膀胱,膀胱内未见新生物,超滑亲水涂层导丝(美国,COOK)引导下;输尿管硬镜进入患侧输尿管上段,找到输尿管结石,见结石不能窥见全貌,结石在输尿管镜视野的一部分内,常规留置NTrap结石拦截网(美国,COOK)。连接大族科瑞达钬激光碎石设备,伸入550 μm碎石光纤,调节碎石功率0.8~1.5 J/10~20 Hz,麻醉师间断性人工膨肺并暂停通气,通过改变和短时间内稳定结石位置,便于光纤在安全视野内接近结石,将结石粉碎。碎石结束后使用套石篮将较大结石碎石屑套取出。如果输尿管硬镜碎石过程中部分结石逃逸至肾内,则改用输尿管软镜(德国铂立)钬激光碎石取石。术后导丝引导下留置Fr 4.7(美国,COOK)双J管。术毕留置Fr 16 导尿管(德国,BRAUN)。碎石开始前使用地塞米松及呋塞米各10 mg静脉注射。
膨肺操作要求:嘱1名麻醉师彻底吸净患者呼吸道分泌物,待吸净痰液后,双手挤压呼吸器球囊。每次挤压球囊10 s,频率2~3次/min,持续1 min。每次挤压球囊通气量800~1000 ml,气道压力25~30 cmH2O,膨肺频次同吸痰频次,嘱麻醉师膨肺期间观察血压,如有严重低血压,需暂停膨肺操作[2]。对于存在较低膨肺风险病例(如老年、长期吸烟、慢性咳嗽、慢性阻塞肺疾病、既往自发性气胸患者)膨肺时,均建议控制气道压力在20 cmH2O以下。
观察和疗效评价指标观察并记录手术中、术后情况及有无不良反应和并发症。术后随访3~12个月,平均(8.5±3.6)个月。术中观察生命体征、血氧饱和度、气道压力、两肺呼吸音等。术后2 h内复查血常规、快速C反应蛋白、尿常规、尿培养及药敏、肾功能、电解质等判断感染、肾功能变化情况。观察指标:手术时间(开始进镜至留置输尿管支架管)、生命体征变化、发热、血尿、气胸、输尿管穿孔、尿液外渗、肾周血肿、结石移位、结石残余情况、输尿管狭窄等。
结石排出标准术后1个月(拔除双J管后)和3个月复查KUB平片检查,阴性结石则复查CTU平扫。结石排出指标:(1)结石排净:无结石残留或结石碎片≤3 mm;(2)结石残余:单枚残留结石碎片≥4 mm[3]。
并发症判断依据(1)气胸:突发胸痛、胸闷和呼吸困难,术后即刻复查胸片,与术前胸片对比,存在明显肺压缩征象。(2)感染性休克(尿源性脓毒血症):术后0.5 h复查血常规、白细胞计数、中性粒细胞计数、快速C反应蛋白、降钙素原;监测生命体征等。诊断指标:(1)格拉斯哥昏迷评分≤13分,收缩压≤100 mmHg(1 mmHg=0.133 kPa),呼吸频率≥22次/min,该标准被命名为序贯器官衰竭快速评估评分。(2)存在感染并符合序贯器官衰竭快速评估评分中的任何两条标准,即可认为存在脓毒血症。(3)肾周血肿、尿液外渗:术后第1天复查泌尿系B超、胸腔B超了解输尿管支架管位置及有无肾周血肿、尿液外渗、有无胸水。(4)输尿管狭窄:术后3个月随诊复查泌尿系B超有无肾积水、输尿管狭窄等情况,如怀疑有输尿管狭窄需要CTU或者输尿管逆行造影进一步证实。
结 果
56例患者均一期输尿管硬镜顺利进镜,其中2例因结石下方输尿管狭窄行输尿管球囊扩张后继续进镜。48例1次碎石成功。5例输尿管硬镜碎石过程中部分结石逃逸至肾内,改用输尿管软镜碎石。3例患者由于术前结石太大,分期碎石。手术时间为8~40 min,平均(20.6±14.5)min。术中生命体征、血氧饱和度、气道压力、两肺呼吸音无明显异常。术后复查胸片无气胸等并发症。术后住院天数1~5 d,平均(2.5±1.4)d。术中、术后无结石移位、输尿管撕脱穿孔、肾周血肿、感染性休克、严重血尿、输尿管狭窄等重大并发症。2例术后出现发热高于38.5℃,炎症指标快速C反应蛋白、降钙素原升高,通过及时调整抗生素,按尿源性感染处理,1~2 d后生命体征平稳。中度以上肉眼血尿予卧床休息,多饮水,适当口服云南白药好转。术后1个月排石率94.6%(53/56),术后3个月排石率为100%(56/56)。3例患者由于术前结石负荷大,术后1个月拔除双J管后腰部酸胀不适,CTU示输尿管石街形成,予以体外冲击波碎石及排石冲剂口服。其中2例自行排出残余结石,复查KUB无残留;1例仍有残留,2个月时行输尿管镜下取石,术后复查未见结石残留。图1为一44岁男性患者,左侧输尿管上段结石,输尿管硬镜术中采用间断性膨肺技术,手术过程顺利,术后复查腹部泌尿系平片未见结石残留。
讨 论
对于需要外科处理而体外冲击波碎石治疗失败的输尿管上段结石患者,目前有经皮肾碎石、开放或腹腔镜切开取石及输尿管硬(软)镜碎石等多种处理手段。开放或腹腔镜下输尿管切开取石术及经皮肾镜碎石术创伤都相对较大、恢复较慢、住院时间长。输尿管软镜下碎石取石术作为一种损伤较小、疗效可靠的治疗方法,临床上逐步得到推广,但由于输尿管软镜容易损害、需要额外的耗材导致住院费用较高的弊端,且学习曲线较长,也是泌尿外科医生需要重视的问题[4]。对于经济相对落后的地区或基层医院,由于条件的限制,仍然有部分医生选择输尿管硬镜下碎石。在过去的一段时间,结石移位一直困扰着泌尿外科医生,但由于各种封堵装置(NTrap结石拦截网、封堵导管等)的普及[5],越来越多的医生又返回到使用输尿管硬镜碎石这种治疗手段上来,在使用越来越多的情况下,又发现存在部分患者术中结石能窥见“冰山一角”,但不能“窥见全貌”的情况,此时大多碎石光纤不能有效接触到结石,且随着呼吸,结石移动更加频繁,往往增加手术难度,结石有时容易返回肾脏,更多的时候需要改变手术方式。
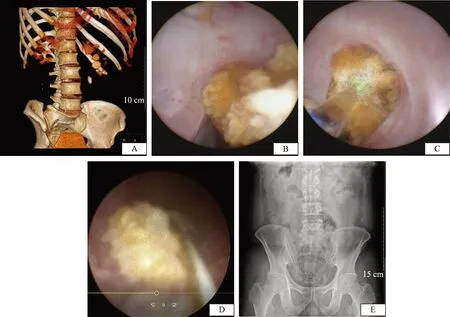
A.患者男性,44岁,术前CT尿路造影示右侧输尿管上段结石,结石大小1.0 cm×1.6 cm;B.未膨肺前,仅可“窥见一角”;C.膨肺后,安全监视下碎石;D.套取结石碎片;E.术后复查结石取净无残留
A.a 44-year-old male with left-sided upper ureteral stone(stone size 1.0 cm × 1.6 cm)confirmed by pre-operative CT urography;B.before intermittent lung inflation,only “a corner of the stone” was visible;C.after intermittent lung inflation,lithotripsy was safely conducted under ureteroscopic surveillance;D.the stone fragments were removed;E.there was no residual stone,as confirmed by post-operative abdominal X-ray
图1患者,男性,44岁,输尿管上段结石,输尿管硬镜术中采用间断性膨肺技术
Fig1In a 44-year-old male patient suffered from upper ureteral stone,intermittent lung inflation was conducted during rigid ureteroscopy
手动膨肺的概念最先提出是在1969年[6],膨肺是以简易呼吸器与患者的人工气道连接,给患者进行人工呼吸,吸气时深而缓慢,接着10~30 s的吸气暂停然后快速呼气。间断性膨肺能够改善机械通气相关肺不张,增加肺顺应性,有利于气体交换。目前这项技术广泛应用于呼吸内科、胸外科等学科。目前此项技术应用于输尿管上段结石行输尿管硬镜碎石术中的相关报道较少。
在输尿管上段结石行输尿管镜碎石术中,结石随着呼吸而频繁移动,不能很好地安全碎石,而且经常会发现“看得到打不到”的局面[7],有时需要等待结石靠近时,才能启动碎石,机会稍纵即逝。虽可勉强碎石,但不能安全监测光纤位置,盲目进行碎石,容易引起输尿管穿孔等并发症[8]的发生,同时也增加手术时间,手术安全性下降。通过临床证实,笔者认为术中请麻醉师间断性膨肺,达到最大吸气状态后并暂停通气,使得膈肌下移,从而导致肾脏下移且位置相对固定,能有效改变输尿管结石位置,输尿管镜视野能窥见结石全貌,通过一段时间内结石位置相对不变,且在保证视野清晰的情况下,通过几次间断性膨肺,能安全击碎结石。
本研究56例次均获得成功,没有因为结石不能窥见等原因导致更改手术方式。术中术后未见生命体征、血氧饱和度、气道压力、两肺呼吸音等明显异常改变。术中、术后无结石移位、输尿管撕脱穿孔、肾周血肿、感染性休克、严重血尿、输尿管狭窄等重大并发症。术后1个月排石率94.6%(53/56),术后3个月排石率为100%(56/56)。2例术后出现发热高于38.5℃,通过及时调整抗生素,按尿源性感染处理后治愈。
本方法的优势:(1)对于不能窥见全貌的输尿管上段结石患者,如果可以选择输尿管硬镜碎石并获得良好效果,具有临床操作相对容易、缩短住院时间、恢复快、费用较低等优点,患者及手术医师的接受度比较高。(2)通过间隙性膨肺,可以明显下降输尿管结石的位置,使得只能“窥见一角”或“看得到打不到”的结石得到有效处理。(3)要求麻醉师膨肺后暂停通气,膈肌不移动,结石也不移动,避免了手术中追着结石打或等结石过来的尴尬。碎石过程都在良好视野内完成,碎石速度加快,也不会出现钬激光误伤及输尿管管壁引起术后尿液外渗、输尿管狭窄的可能。(4)加快手术进程,术中冲洗速度、冲洗液量都会减少,术中术后严重尿源性感染性的发生率下降。
本方法的操作要点及注意事项:(1)进入输尿管上段后,如结石周围有间隙,第一步先置入NTrap结石拦截网;如果结石包裹或者NTrap结石拦截网暂时不能通过结石旁,先以钬激光打出通道后置入。能有效防止结石上移,能从容地进行后续操作。(2)如果输尿管结石下方输尿管扭曲严重,需要使用亲水涂层超滑导丝置入,能拉直扭曲段输尿管,亦可作为安全导丝,特别是对于有息肉包裹结石,能防止迷失通道。(3)一般不作粉末化碎石,而是从结石中央开始碎石。一是避免损伤输尿管壁导致输尿管穿孔,也可预防术后输尿管狭窄;同时可以快速碎石,缩短手术时间,减少需要间断性膨肺次数,保证手术安全性。(4)将结石击碎成几块后,结石更容易散开,这时撤出碎石光纤,改用套石篮逐步套取出较大结石。对于本身结石就不大的结石,只需要请助手缓慢适度收紧拦截网篮,结石包含在拦截网篮内,较大结石碎屑可以完全拉取出输尿管。(5)手术开始前酌情使用地塞米松及呋塞米各10 mg静脉注射,有研究证实此举可有效降低尿源性感染发生概率[9]。(6)对于结石特别大者,碎石时间不能太长,碎石时间尽量控制在30 min内,估计结石难以一次取尽时,尽量快速击出通道,能留置双J管。(7)对于结石较大,需要反复进入输尿管取碎石屑时,必须在导丝引导下进入输尿管上段,避免盲目操作,一旦出现输尿管穿孔,不得不尽早结束手术或更改手术方式,导致结石残余等被动局面。(8)所有输尿管上段结石患者,都选择全麻插管麻醉,便于控制生命体征,以备间断性膨肺。(9)术中严密监测气道压力、血压等,术后复查胸片排除气胸发生。
本研究显示间断性膨肺技术,通过改变输尿管硬镜碎石术中输尿管结石位置(视野),达到安全、快速、有效地碎石,使得部分只能看见一角,不能窥见全貌的部分结石患者可以顺利安全地通过输尿管硬镜处理,也拓宽了输尿管硬镜技术处理输尿管上段结石的适应证。其结石清除率高、微创、费用低、操作简化,术后恢复快,住院时间短,提高了患者生活质量。本研究样本量小,未在未成年患者中应用,尚需要扩大样本、设计随机对照临床研究确定其临床适应证、疗效以及安全性,以期优化操作流程,便于临床推广。

