麻醉深度对成人腹部手术全麻患者脑代谢水平的影响
吴晓亮
作者单位:112300 辽宁 开原,开原市中心医院麻醉科
腹部手术范畴较大,手术区域包含腹腔内各脏器和组织,是普外科最常见的一大类手术。腹部手术麻醉方式多为全身麻醉(简称全麻),麻醉过程由镇静、镇痛和肌肉松弛各部分组成[1]。目前,临床上尚未有一种能针对全身麻醉效果进行监测的“万能方法”,因此麻醉效果监测只能从过去的依靠麻醉师主观判断,到目前的依据各种“参数”来精确控制麻醉深度。然而,无论选择何种麻醉药物,无论麻醉深度如何,脑组织都会受到麻醉药物的影响,而这种影响能在什么样的程度上影响脑代谢目前仍存争议[2]。因此,本研究收集部分我院近来收治的成人腹部手术患者,旨在观察麻醉深度对其脑代谢水平的影响。现报告如下。
1 资料与方法
1.1 一般资料收集2017—2019年于我院接受腹部手术治疗的患者150例,全部患者均经术前检查具有外科治疗指征并且有手术治疗意愿。纳入条件:年龄≥18岁者;心、肺功能良好,能耐受手术;止凝血功能正常;无全身麻醉相关用药禁忌。排除条件:复杂手术,即腹部多脏器手术或手术范围超出腹部;存在中枢神经系统疾病,可能潜在影响脑代谢;存在肾功能不全,影响麻醉药物代谢过程。采用随机数字表法将入组患者分为浅麻醉组和深麻醉组各75例。两组患者各项基线资料差异均无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
1.2.1 麻醉深度监测采用脑电双频指数(BIS)对两组患者的麻醉深度进行检测。首先以医用乙醇对患者额头处皮肤进行消毒并脱脂,保持皮肤阻抗<5 000 Ω。然后自然晾干皮肤后粘贴BIS传感电极,粘贴部位分别为额正中线鼻根上、眉弓上、太阳穴与发际之间。之后进行信号模拟测试,信号稳定、清晰之后开始进行麻醉[3]。
1.2.2 麻醉方法先予以面罩吸氧除氮,之后严格按照流程进行麻醉。麻醉诱导:丙泊酚2.0 mg/kg、舒芬太尼0.3 μg/kg、阿曲库铵0.2 mg/kg。麻醉诱导成功后上呼吸机,呼吸机设置参数:潮气量8 mL/kg、氧流量2 L/min,吸入氧浓度60%、呼吸频率12 次/min、吸呼比1∶2、呼气末二氧化碳分压30~40 mmHg。麻醉维持:丙泊酚120 μg/(kg·min)、阿曲库铵0.15 mg/(kg·h),根据麻醉维持情况注射舒芬太尼0.2 μg/kg。通过调节丙泊酚输注速度维持麻醉深度,浅麻醉组BIS在50~59,深麻醉组BIS在30~39[4]。术中注意保温和维持血流动力学稳定;术后常规复苏,送回病房。
1.2.3 观察指标比较两组患者脑动脉-静脉血氧含量差(Da-jvO2)和脑氧摄取率(CERO2)。血样标本来自于桡动脉、颈内静脉球部和肘静脉。首先测定桡动脉的血氧饱和度(SaO2)、动脉血氧分压(PaO2)以及颈内静脉球部血氧饱和度(SjvO2)、球部血氧分压(PjvO2);以我院全自动血常规分析仪化验血红蛋白(Hb);然后计算Da-jvO2和CERO2。CaO2(mL/L)=1.36×SaO2×Hb+PaO2×0.0031;CjvO2(mL/L)=1.36×Hb×SjvO2+PjvO2×0.0031;D a-j v O2=C a O2-C j v O2;C E R O2=(C a O2-CjvO2)÷CaO2×100%[5]。观察时间点包括:麻醉诱导前(T0)、插管前(T1)、插管后(T2)、手术前(T3)、手术后(T4)、拔管时(T5)。
1.3 统计分析采用SPSS 29.0软件对研究获取的数据进行分析,计量资料以均数±标准差表示,符合正态分布方差齐的数据组内各时间点比较采用方差分析,组间各时间点比较采用t检验;计数资料以构成比表示,组间比较采用χ2检验,检验水准α=0.05。
2 结果
2.1 两组各时间点Da-jvO2比较组内比较:浅麻醉组和深麻醉组不同时间点Da-jvO2差异均有统计学意义(P<0.05)。组间比较:浅麻醉组和深麻醉组T0时间点Da-jvO2差异无统计学意义(P>0.05);而其余时间点Da-jvO2差异均有统计学意义(P<0.05)。见表2。
2.2 两组各时间点CERO2比较组内比较:浅麻醉组和深麻醉组不同时间点CERO2差异均有统计学意义(P<0.05)。组间比较:浅麻醉组和深麻醉组T0时间点CERO2差异无统计学意义(P>0.05);而其余时间点CERO2差异均有统计学意义(P<0.05)。见表3。
3 讨论
正常生理情况下,脑代谢尤其是脑(氧)代谢与脑血流呈正相关关系,即氧代谢提高时脑血管扩张,脑血流量对应增加,该调节为一种生理性的动态平衡。如果脑组织供氧不足,而此时血流量保持不变,将会导致脑组织缺血缺氧性损害。而在全身麻醉过程中,由于心输出量和血压的降低,脑血流较清醒状态下减少,因此理论上脑代谢水平理应同时降低;而且麻醉程度越深,脑代谢抑制应越明显[6]。然而,目前有关麻醉深度与脑代谢水平的关系仍存争议,一部分学者认为脑代谢受多种因素影响,尤其是全身低灌注情况下机体优先保证心脑血供,脑代谢降低不明显;而另一部分学者的结论则支持麻醉深度可以影响脑代谢水平[7]。因此,本研究收集近年来我院接收的腹部手术患者,对麻醉深度与脑代谢水平的关系进行探讨。

表1 浅麻醉组和深麻醉组基线资料比较
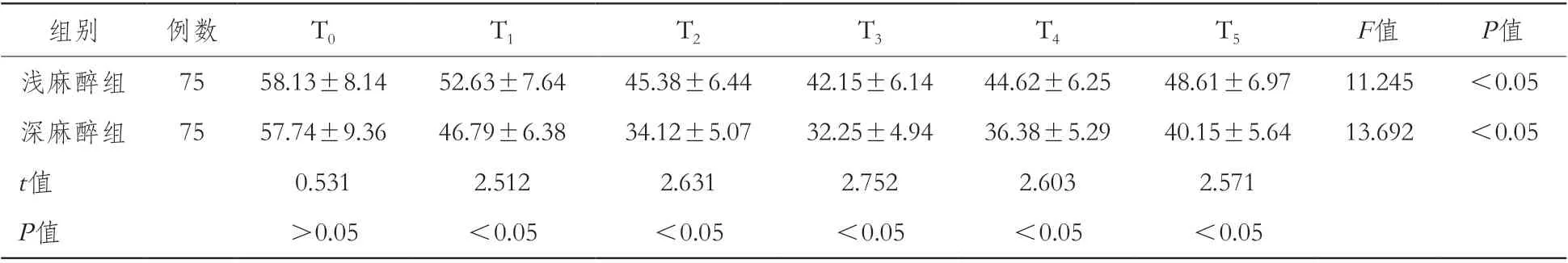
表2 浅麻醉组和深麻醉组各时间点Da-jvO2比较(mL/L)
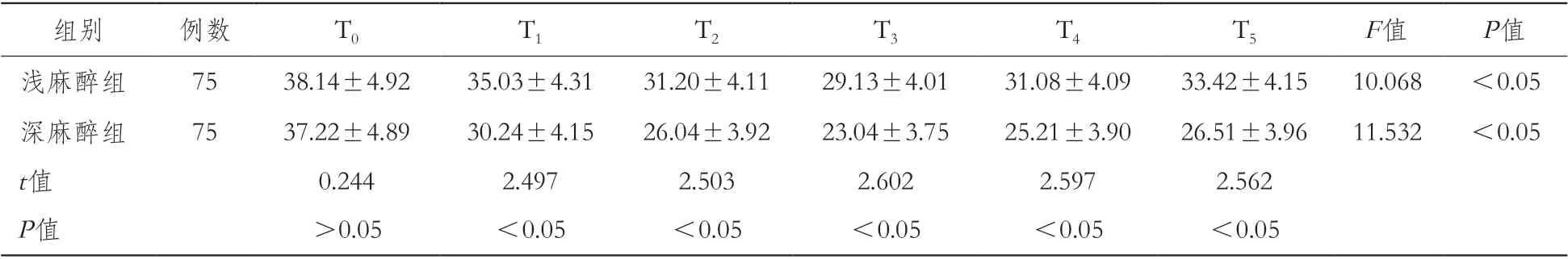
表3 浅麻醉组和深麻醉组各时间点CERO2比较(%)
从麻醉学角度来看,麻醉深度主要包括镇静深度和肌松深度等方面,尤其是前者对于保证手术安全至关重要。BIS是目前临床常用的麻醉实时监控手段之一,是以量化的脑电图指标作为判断镇静水平和监测麻醉深度效果的依据。BIS来源于对大样本的接受不同麻醉药物输注的受试者双额脑电图的记录,通过傅立叶转换计算数据库中脑电图的双谱和能量谱参数,并与相关的临床资料进行相关分析[8]。临床麻醉中,BIS数值越低表示麻醉越深,一般情况下BIS保持在<65。
本研究中,我们为了增加两组间麻醉深度的差异,将浅麻醉组BIS设定在50~59,深麻醉组BIS设定在30~39。我们选定的观察指标包括Da-jvO2和CERO2,从计算公式来看Da-jvO2和CERO2越低表示氧代谢水平越低。结果显示,两组患者DajvO2和CERO2均随着手术进程的推进呈现先降后升的表现,而深麻醉组从T1时间点开始各指标水平均低于浅麻醉组。
综上所述,我们倾向于支持“麻醉深度可以影响脑代谢水平”这一结论,即增加麻醉深度能够进一步降低腹部手术全麻患者的脑代谢水平。
参考价值:
[1] 侯改娟,姜亚昌,李雪峰.全凭静脉麻醉与硬膜外阻滞复合静脉麻醉对于老年上腹部手术患者麻醉效果差异[J].2019,29(25):319.
[2] 张建文,王保国.麻醉镇痛深度监测的研究进展[J].临床麻醉学杂志,2018,34(3):302-304.
[3] 朱作龙.脑电双频指数反馈调控异丙酚靶控输注静脉麻醉在恶性肿瘤患者手术中的应用体会[J].中国实用乡村医生杂志,2018,25(2):48-50.
[4] 孔岚,章云飞.不同麻醉深度对老年患者围术期脑氧代谢及术后认知功能的影响[J].实用医学杂志,2018,34(8):1339-1342.
[5] 谢柯祺,张永洪,李秀泽,等.不同麻醉深度老年患者全麻手术中脑氧代谢、应激反应及术后认知功能的影响[J].海南医学院学报,2019,25(9):691-694,699.
[6] 王占天,邵梅瑰,陈亚迟,等.不同麻醉深度对老年胸科手术患者脑氧代谢及术后认知功能的影响[J].中国实用医刊,2017,44(13):98-101.
[7] FARAG E, CHELUNE GJ, SCHUBERT A, et al. Is death of anesthesia as assessd by the bispectral index, related to postoperative cognitive dysfunction and recovery[J]. Anesth Analg, 2006, 103(3): 633-640.
[8] 高成永.脑电双频指数的应用进展[J].山西医药杂志,2011,40(10):1001-1002.

