附睾腺瘤样瘤1例报告并文献复习
王立民 李立坤 张金存 胡锦洋 张立国 张小军 曹凤宏
[摘要]附睾腺瘤样瘤(ATE)是一种较为罕见的附睾良性占位性疾病。其发病时多因附睾及其附近无症状肿块而就诊,肿块可出现在精索、白膜及睾丸等部位。附睾腺瘤样瘤临床诊断比较困难,经常被误诊为附睾炎性肿块、附睾囊肿等其他占位病变。本文通过对1例附睾腺瘤样瘤患者的临床资料进行分析,并进行文献复习,进一步加深对该疾病的认识。本例患者行附睾肿物切除术,病理诊断为附睾腺瘤样瘤。术后随访1年未发现肿瘤复发、转移。附睾腺瘤样瘤临床表现缺乏特异性,极易误诊为其他疾病,需借助彩超、病理明确诊断,手术切除是主要的治疗手段,一般无复发转移。
[关键词]附睾肿瘤;腺瘤样瘤;诊断;鉴别诊断;治疗
[中图分类号] R737.21 [文献标识码] A [文章编号] 1674-4721(2019)10(c)-0174-03
[Abstract] Adenomatoid tumor of epididymis (ATE) is a rare benign space occupying disease of the epididymis. In addition, the masses can also be found in spermatic cord, tunica albuginea and testis. It is widely believed that the disease is derived from mesothelium. Epididymaladenomatoid tumor is difficult to diagnose clinically, and is often misdiagnosed as epididymal inflammatory mass, epididymal cyst and other space-occupying lesions. This paper analyzed the clinical data of a patient with epididymaladenomatoid tumor and reviewed the literature to further deepen the understanding of this disease. This patient underwent a left epididymal mass resection and the pathological diagnosis was an epididymal adenoma. The patient was followed up for 1 year after surgery and no tumor recurrence and metastasis was found.The clinical manifestations of epididymal adenomatoid tumors lack specificity. It is easily misdiagnosed as other diseases. It needs to be diagnosed with color ultrasound and pathology. Surgical excision is the main treatment, usually without recurrence or metastasis.
[Key words] Adenomatoid tumor of epididymis; Adenomatoid tumor; Diagnosis; Differential diagnosis; Treatment
附睪腺瘤样瘤(ATE)是一种起源于间皮组织细胞的附睾良性肿瘤,临床上比较罕见,临床表现缺乏特异性,多因发现阴囊内或附睾无症状肿块而就诊,经常被误诊为附睾炎性肿块、附睾囊肿等其他附睾占位性病变,影像学检查不典型,主要依靠病理诊断进行确诊。近期,我院收治1例附睾腺瘤样瘤患者,分析其临床特点、影像学及病理学特点,并进行相关文献复习,旨在加深对该病的认识程度,现报道如下。
1病例资料
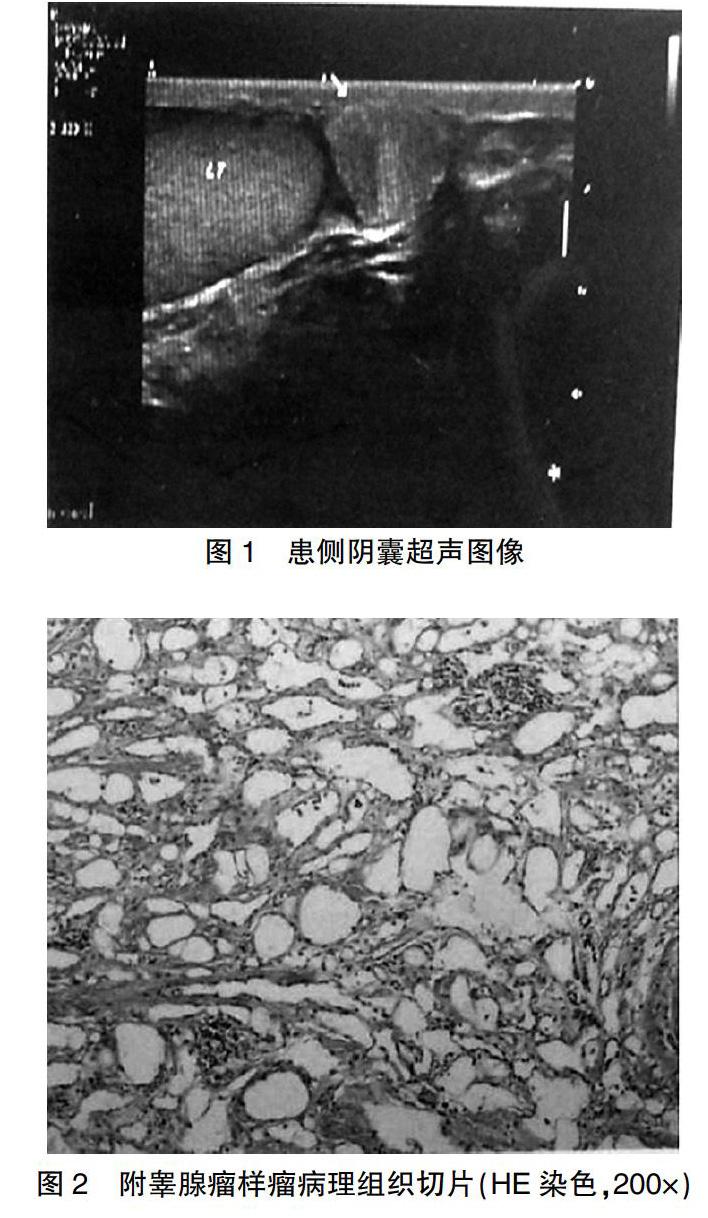
患者55岁,中年男性,2018年4月15日主因查体发现左侧附睾肿物2年余入院。患者于2年余前自我查体发现左侧附睾部位有一硬结,黄豆粒大小,质硬,无触痛,活动性好,阴囊无坠胀感,无尿频、尿急、尿痛、血尿、血精。2年来,患者发现左侧附睾内肿物进行性增大,鹌鹑蛋大小,无任何明显症状。既往无肝炎、结核、阴囊外伤、家族遗传病史。体格检查:双侧阴囊皮肤、睾丸检查均未见异常,于左侧附睾尾部触及一直径约1.5 cm的圆形肿物,质地硬,表面光滑,移动性好,无触痛,与睾丸分界清楚,透光实验阴性,右侧附睾未见异常。下腹部、腹股沟区及会阴区查体未见异常。结核菌素纯蛋白衍生物(TB-PPD)试验阴性,红细胞沉降率检验正常。男性系列肿瘤血清标记物均阴性,人绒毛膜促性腺激素(β-hCG)、乳酸脱氢酶(LDH)均正常。阴囊彩超:双侧睾丸形态轮廓清楚,包膜完整,实质回声均匀,于左侧附睾尾部可见大小约1.54 cm×1.24 cm中等回声肿物,边界清楚。彩色多普勒血流显像(color Doppler flow imaging,CDFI)提示,肿块内探及少量血流信号,右侧附睾检查未见异常改变(图1)。为明确诊断,于椎管内麻醉下行左侧附睾肿物切除术,术中大体所见:左侧附睾尾部可见直径约1.0 cm×1.5 cm×1.0 cm实性占位,质硬,表面光滑,周围组织无明显粘连,睾丸形态大小正常,完整切取肿物标本,剖面灰白色。术后病理检查:肿物切面灰白色,实性。镜检:瘤细胞呈柱状、立方状或扁平状,胞浆富嗜酸性,部分瘤细胞胞浆中可见大小不一空泡。核呈圆形或卵圆形,核膜清楚,无核分裂像,部分可见嗜碱性小核仁。肿瘤细胞呈大小不一的腺管状、条索状排列,细胞外间质可见纤维结缔组织,可见散在淋巴细胞及少量浆细胞浸润(图2)。免疫组化结果:MOC-31(-)、Ber-Ep4(-)、CEA(-)、CD34(脉管+)、CK(+)、EMA(+)、WT-1(+)、Calretinin(+)、CK5/6(+)。诊断为:左侧附睾腺瘤样瘤。
2讨论
阴囊内非睾丸来源肿瘤约占全部阴囊内肿瘤的5%。附睾上皮来源肿瘤是睾丸组织来源外占位性病变的罕见亚型,以腺瘤样瘤多见,其次是乳头状囊腺瘤及平滑肌瘤。腺瘤样瘤常见于男性、女性的生殖器官组织,男性多见于附睾、前列腺、精索、白膜、睾丸实质等部位,女性则多见于子宫、输卵管、卵巢等部位,少部分出现在肾上腺、胰腺、淋巴结、纵隔和胸膜组织中[1-3]。附睾腺瘤样瘤成因不详,有学者认为慢性炎性细胞作用和纤维化改变在该肿瘤的发生、发展过程中发挥了一定的作用[4]。
附睾腺瘤样瘤由Goldon等[5]在1945年进行首次正式描述,阴囊附睾区无任何临床症状、质地较硬、无触痛的类圆形小肿块[5]。临床上多为患者偶然间自我查体发现,部分患者诉阴囊疼痛不适就诊检查发现。附睾腺瘤样瘤多位于单侧附睾尾部,其次为头部及体部,左侧多于右侧,双侧少见。15%~20%患者合并鞘膜积液[6],其发病年龄范围較为广泛,多发生于20~60岁,病变组织发展缓慢,透光性试验阴性,极少侵及周围组织[7-9]。由于本病临床症状较轻且不典型,术前确诊较困难,极易误诊为附睾炎性肿块、附睾囊肿、结核病变等。本例患者55岁,病变位于左侧附睾尾部,大小约1.5 cm,符合该病发病特点。
超声检查是临床上阴囊内病变首选检查方法之一,有较高的敏感性和特异性,可以区分睾丸占位及睾丸外占位。附睾腺瘤样瘤超声检查提示患侧附睾内局部实性占位,形态规则,边界清晰,与周围组织相比呈低回声、强回声或等回声,CDFI血流信号多不丰富[10]。超声显像结合经皮细针针吸细胞学检查有助于明确占位的良、恶性,并且对手术方案的制定、正常组织保留范围具有重要意义,但对于恶性肿瘤,存在穿刺通道种植、转移风险[11]。新兴超声造影技术、弹性成像技术对腺瘤样瘤的临床诊断也有一定的帮助。张惠等[12]对该病临床超声造影进行研究发现,腺瘤样瘤的超声造影结果具有一定特征性表现,肿物在超声造影时表现出高信号强于周围正常组织,肿瘤边界较清晰,肿瘤内超声造影剂消退较缓慢。弹性剪切波成像检查腺瘤样瘤的硬度与周围的正常组织相比明显增高,也可根据肿瘤组织的硬度大小对占位的性质进行初步判断[9]。相关研究发现,占位性肿块的硬度与其进展程度以及是否发生浸润等情况具有一定相关性。对于腺瘤样瘤来说,CT和MRI检查很大程度上缺乏特异性。但是,CT及MRI可比较清楚显示出肿瘤的范围、密度大小、信号高低以及与周围组织结构比邻关系,有助于术前评估。由于MRI对睾丸组织来源的占位性病变具有良好的分辨力,在常规超声检查提示增生肿物边界不清或考虑肿物来源于白膜等周围其他组织时,应常规行MRI检查明确诊断[13]。本例患者超声学检查提示附睾中等回声肿物,CDFI:肿块内探及少量血流信号,符合本病超声特点,但很遗憾术前未进行穿刺活检及超声造影,以后应重视完善术前检查方案。
附睾腺瘤样瘤最终的临床诊断依靠病理学检查,其大体病理外观呈圆形或椭圆形,实性结节状,质硬或韧,包膜不明显,直径大多<5 cm(多数2 cm左右),但少数也可生长至10 cm以上。肿物切面灰白至棕黄色,偶尔含有小的囊腔、纤维样梁状结构。光镜下观察:肿瘤细胞形态呈立方形、扁平状或印戒状不等,胞浆丰富,嗜酸性或双嗜性,部分细胞浆中见空泡,形成管腔样、小管或细胞索结构,细胞核呈圆形、椭圆形或空泡形,常见小核仁,核分裂像极少见。纤维性间质可见含量丰富的平滑肌及弹性纤维成分。关于附睾腺瘤样瘤的组织来源至今未能明确。根据胚胎的发生和演变,结合组织结构及细胞的特点,多数学者认为,来自内皮源性,中肾源性,Müller管和间皮源性等,电镜表现和免疫组化表型支持瘤细胞间质细胞来源,WT-1、Calretinin、CK、AE1/AE3、EMA阳性,而CD34、荆豆凝集素Ⅰ、第Ⅷ因子阴性可与附睾其他病变如结核、其他类型肿瘤相鉴别[14-16]。本例病理免疫组化Calretinin、WT-1、CK5/6阳性,符合腺瘤样瘤来源于间皮细胞组织。
附睾腺瘤样瘤的鉴别诊断主要有:附睾炎性肿块、附睾平滑肌瘤、附睾囊肿、血管瘤、腺癌等[17-18]。附睾炎临床特点为起病急、症状重,常伴阴囊不适,可伴有触痛,超声检查提示附睾及周围组织弥漫性增大,边界不清,CDFI可见非常丰富的血流信号,在进行有效的治疗过程后血流信号逐渐减少,呈动态变化。附睾平滑肌瘤一般大体病理外观与附睾腺瘤样瘤相似,可见漩涡状横切面,肿瘤内部可伴有少量积液。附睾平滑肌瘤彩超声像表现为漩涡样,部分呈囊实性或实性不均回声,占位内见曲张的静脉穿行。附睾囊肿具有囊肿无回声、边界清晰的典型影像学表现,CDFI显示肿块内部及边缘无血流信号,超声检查诊断准确率高[19]。血管瘤超声检查主要声像表现为网格状分布、大小不一的无回声区,且部分区域表现为透声较差的无回声区或呈现出可见移动的小点状回声区,部分无声区CDFI可见非常丰富血流信号。其腔内可见血液组织成分,病理诊断CD34阳性可相鉴别。由于附睾腺瘤样瘤包膜不明显,常与周围组织分界不清,易误诊为腺癌,其与腺癌的主要鉴别点有:腺瘤样瘤生长相对缓慢,很少局部浸润破坏周围生精小管等正常组织,瘤体范围较小,瘤细胞无异常核分裂像。
目前附睾腺瘤样瘤行单纯病变切除术即可治愈,手术过程中尽量保留附睾、睾丸等组织[20]。若手术前、手术中无法判断占位性质,完整切除肿瘤后应该立即行快速冰冻切片病理检查明确诊断。术前检查提示病变累及睾丸实质,手术切口多选择患侧腹股沟区部位,术中行快速病理检查,如为恶性肿瘤应行根治性睾丸、附睾切除术,若为本病,则保留部分睾丸、附睾组织[21]。术前积极进行影像学检查、肿瘤标记物检查、肿瘤针刺活检等方法有助于附睾腺瘤样瘤诊断,几乎可以避免患侧睾丸切除,这对一些性活跃期的青壮年术后保留睾丸生理功能、性功能以及改善术后心理状态等非常重要。
附睾腺瘤样瘤确诊需借助病理结果,影像学检查为重要辅助诊断手段,临床上需仔细与其他附睾占位疾病相关鉴别。该病为良性病变,行手术切除肿物便可达到治愈,一般预后好,无复发、远处转移报道。本例患者目前随访1年未见复发及转移。
[参考文献]
[1]沈华,李权,缪俊俊,等.睾丸腺瘤样瘤2例并文献复习[J].中国男科学杂志,2016,30(2):37-41.
[2]郭雄飞.附睾腺瘤样瘤1例[J].河北医药,2014,36(7):1060.
[3]Alexiev BA,Xu LF,Heath JE,et al.Adenomatoid tumor of the testis with intratesticular growth:A case report and review of the literature[J].Int J SurgPathol,2011,19(6):838-842.
[4]Kontos S,Fokitis I,Karakosta A,et al.Adenomatoid tumor of epididymidis:A case report[J].Cases J,2008,1(1):206-208.
[5]Golden A,Ash JE.Adenomatoid Tumors of the Genital Tract[J].Am J Pathol,1945,21(1):63-79.
[6]Akbar SA,Sayyed TA,Jafri SZ,et al.Multimodality imaging of paratesticular neoplasms and their rare mimics[J].Radiographics,2003,23(6):1461-1476.
[7]Pereiro B,Badiola A,Gallego C,et al.Adenomatoid tumor of intratesticular localization[J].Eur Urol,1996,30(1):127-128.
[8]张占五,陈林英.原发性良性附睾肿瘤(附8例报告)[J].河北医科大学学报,2003,24(2):105.
[9]翟振兴,杨立,王志平.附睾腺瘤样瘤1例报告[J].现代泌尿外科杂志,2016,21(3):211.
[10]李志强,崔立刚,陈文,等.阴囊内腺瘤样瘤的声像图表现[J].中国超声医学杂志,2013,29(11):1047-1049.
[11]刘芳,陈红艳,罗燕,等.附睾腺瘤样瘤的超声表现[J].中华超声影像学杂志,2013,22(10):917-918.
[12]张惠,邓立强,向素芳.附睾腺瘤样瘤高频彩色多普勒超声与超声造影表现[J].四川医学,2015,36(12):1747-1749.
[13]李涛,焦林,傅崇德,等.附睾腺瘤样瘤1例报告[J].中国男科学杂志,2018,32(5):63,67.
[14]刘烨,高丽.附睾腺瘤样瘤15例临床病理分析[J].内蒙古民族大学学报(自然科学版),2009,24(1):97-98.
[15]Makkar M,Dayal P,Gupta C,et al.Adenomatoid tumor of testis:A rare cytological diagnosis[J].J Cytol,2013,30(1):65-67.
[16]胡艳萍,李雪,崔莉,等.9例附睾腺瘤样瘤临床病理分析[J].中外医疗,2008,27(32):137-138.
[17]党民,宁亮,邢俊平.附睪腺瘤样瘤1例报告并文献复习[J].中国男科学杂志,2016,30(12):51-54.
[18]高伟,孙玉成,李进,等.睾丸附睾良性肿瘤10例[J].现代中西医结合杂志,2001,10(16):1515-1518.
[19]李镇超,覃兴尤,唐荣德.高频彩色多普勒超声对附睾囊肿的诊断价值[J].中国当代医药,2013,20(3):102-103.
[20]罗能钦,张志华.附睾腺瘤样瘤2例报告并文献复习[J].中国男科学杂志,2014,28(11):33-36.
[21]苏煌,刘边疆,宋宁宏,等.保留睾丸手术治疗良性睾丸肿瘤的临床应用[J].中华男科学杂志,2014,20(11):1020-1024.
(收稿日期:2019-05-22 本文编辑:焦曌元)

