翼点入路显微手术治疗前循环动脉瘤的临床效果
傅祥明

[摘要]目的 分析翼點入路显微手术治疗前循环动脉瘤的临床效果。方法 选取2016年1月~2018年1月我院收治的60例前循环动脉瘤患者作为研究对象,依据手术方式将患者分为对照组与观察组,各30例。对照组给予血管内栓塞术治疗,观察组采用翼点入路显微手术治疗。比较两组患者的预后情况,分析其神经功能缺损情况与日常生活能力,记录两组患者的手术指标。结果 观察组患者的美国国立卫生研究院卒中量表(NIHSS)评分明显低于对照组,Barthel指数(BI)评分明显高于对照组,差异有统计学意义(P<0.05);观察组患者的预后良好占比明显高于对照组,轻度残疾占比低于对照组,差异有统计学意义(P<0.05);观察组患者的手术耗时短于对照组,出血量少于对照组,差异有统计学意义(P<0.05)。结论 翼点入路显微手术治疗前循环动脉瘤的临床效果显著,具有手术耗时短、出血量少等优势,且可以提升预后效果,对患者神经功能与日常生活能力的改善具有促进作用,在临床中具有进一步推广实施的价值。
[关键词]翼点入路;显微手术;前循环动脉瘤;预后;日常生活能力
[中图分类号] R732.2+1 [文献标识码] A [文章编号] 1674-4721(2019)10(a)-0075-03
[Abstract] Objective To analyze the clinical effect of pterional approach microsurgery in the treatment of anterior circulation aneurysms. Methods A total of 60 patients with anterior circulation aneurysms admitted to our hospital from January 2016 to January 2018 were enrolled. According to different surgical methods, the patients were divided into the control group and the observation group, 30 cases in each group. The control group was treated with endovascular embolization, and the observation group was treated with pterional approach microsurgery. The prognosis of the two groups was compared, and the neurological function impairment and activity of daily living were analyzed. The surgical indexes of the two groups were recorded. Results The National Institutes of Health Stroke Scale (NIHSS) score of the observation group was significantly lower than that of the control group, the Barthel index (BI) score of the observation group was much higher than that of the control group (P<0.05). The proportion of good prognosis of the observation group was higher, and mild disability was lower compared with those of the control group and the differences rate statistically significant (P<0.05). The operation time of the observation group was shorter, and the amount of bleeding was less compared with those of the control group, and the differences rate statistically significant (P<0.05). Conclusion Pterional approach microsurgery in the treatment of anterior circulation aneurysms can obtain a remarkable clinical effect. It has the advantages of short operation time and little bleeding, and can improve the prognosis and promote the improvement of neurological function and activity of daily living, which deserves to be further promoted in future clinical practice.
[Key words] Pterional approach; Microsurgery; Anterior circulation aneurysm; Prognosis; Activity of daily living
前循环动脉瘤具有位置深、解剖关系复杂等特征,因穿通多支,血管变异复杂,增加了临床手术治疗的难度[1]。前循环动脉瘤的瘤体直径通常在5 mm以上,瘤颈较宽,瘤体不规则或者呈现出梭形,或动脉瘤个数≥2个,属于处理难度较大的颅内动脉瘤,此类疾病具有极高的致残率与死亡率[2]。本研究选取在我院接受治疗的前循环动脉瘤患者进行比较分析,旨在研究翼点入路显微手术的临床应用价值,现报道如下。
1资料与方法
1.1 一般资料
选取2016年1月~2018年1月我院收治的60例前循环动脉瘤患者作为研究对象,根据患者的手术方式分为对照组与观察组,每组各30例。本研究经医院医学伦理委员会批准。对照组中,男19例,女11例;年龄42~71岁,平均(53.38±10.76)岁;首发症状:首发脑神经症状患者7例,首发蛛网膜下腔出血症状患者23例;Hunt-Hess分级:Ⅰ级17例,Ⅱ级9例,Ⅲ级3例,Ⅳ级1例。观察组中,男21例,女9例;年龄43~70岁,平均(53.41±10.72)岁;首发症状:首发脑神经症状患者5例,首发蛛网膜下腔出血症状患者25例;Hunt-Hess分级:Ⅰ级19例,Ⅱ级7例,Ⅲ级2例,Ⅳ级2例。纳入标准:符合《外科学》中颅内动脉瘤相关临床诊断标准的患者;经CT血管造影检查(CTA)或者数字减影血管造影技术(DSA)检查被确诊为前循环动脉瘤的患者;发病至就诊时间≤1 d的患者;患者与家属均对本次研究知情;Hunt-Hess分级在I~Ⅳ级的患者[3]。排除标准:有血液系统严重病变、呼吸系统严重病变、循环系统严重病变存在的患者;经过影像学检查,结果显示有颅内血肿存在的患者;有严重感染性疾病存在的患者。两组前循环动脉瘤患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审核批准。
1.2方法
对照组患者接受血管内栓塞术治疗,以Seldinger技术穿刺股动脉,于股动脉当中置入5F或6F导管鞘,通过交换导丝在颈内动脉中插入5F或6F导管,于动脉瘤中送入微导管,借助微导丝或者专用推进导丝将微弹簧圈推出至微导管的前端,进入动脉瘤腔中,使动脉瘤闭塞。
观察组患者给予翼点入路显微手术治疗,结合患者的具体病情为其开展急诊手术治疗、早期手术治疗或者延期手术治疗,手术均依据Yasargi翼点入路,实施开颅操作以后,借助显微镜实施蛛网膜分离操作,对外侧裂池、视交叉池以及颈动脉池进行解剖,将脑脊液释放出;脑组织塌陷以后,将载瘤动脉找出,随着载瘤动脉将动脉瘤颈找出,取合适的动脉瘤夹与闭角度夹将动脉瘤夹闭,对夹闭的位置是否准确进行仔细的检查,可适当调整夹闭位置。实施动脉瘤颈分离操作时,术者需要实施控制性降壓操作,即疾病发生前,若患者的血压正常,在手术过程中,其收缩压可较基础血压下降20%左右;若患者发病前有高血压存在,其术中收缩压则可较基础血压下降35%左右,患者的平均动脉压控制为60~80 mmHg以后,使用罂粟碱棉片对载瘤动脉进行湿敷,并且对患者的硬膜下腔展开仔细的冲洗,完善常规关颅操作。手术结束通常不放置引流管,手术结束1周后拆线。
手术结束后,医务人员应当加强观察患者头部的血流灌注情况,结合患者的具体情况使用尼莫地平对脑血管痉挛进行预防。为患者开展常规腰椎穿刺操作,必要情况下开展腰大池引流操作,与此同时需要完善补液治疗、脑保护治疗。
1.3观察指标及评价标准
①记录所有前循环动脉瘤患者的预后情况,依据格拉斯哥预后评分量表进行评定,若患者治疗以后有轻度缺陷存在,但是对生活无影响即为预后良好;轻度残疾即为患者接受治疗以后可以独立开展生活,且可以在家属的保护之下开展正常的生活活动;重度残疾即患者经治疗以后,日常生活需要他人照顾;植物生存即患者仅有最小反应存在。②统计所有患者的神经功能缺损情况与日常生活能力,采用美国国立卫生研究院卒中量表(NIHSS)评估神经功能缺损情况,得分越高则表示患者的状态越差。③采用Barthel指数(BI)量表评估患者的日常生活能力,满分为100分,分值越高表示越占优势。④分析两组患者的手术指标,包括手术耗时、切口长度、手术出血量。
1.4统计学方法
采用SPSS 22.0统计学软件进行数据处理,计量资料以均数±标准差(x±s)表示,采用t检验,计数资料以率表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组神经功能、日常生活能力与手术情况的比较
观察组患者的NIHSS评分明显低于对照组,BI评分高于对照组,手术耗时短于对照组,手术出血量少于对照组,差异有统计学意义(P<0.05)(表1)。
2.2两组预后情况的比较
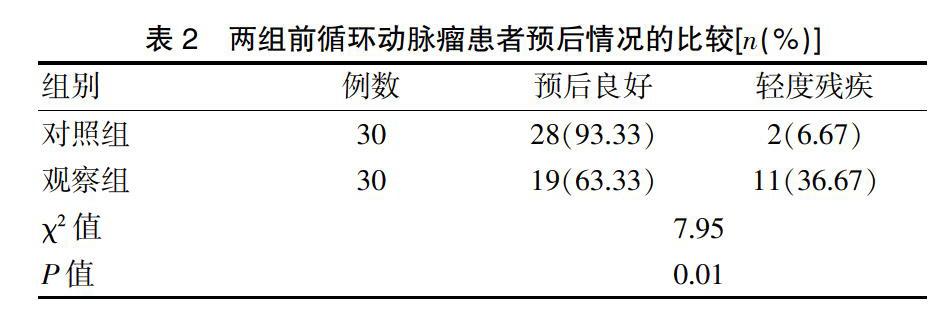
观察组患者的预后良好占比高于对照组,轻度残疾占比低于对照组,差异有统计学意义(P<0.05)(表2)。两组患者均无重度残疾和植物生存情况存在。
3讨论
前循环动脉瘤是危险性极高的一种疾病,动脉瘤破裂出血的致残率及致死率极高,目前临床主要通过显微手术直接夹闭治疗、复合手术治疗以及介入栓塞术治疗等方式改善患者的疾病状态。颅内动脉瘤主要在中老年女性人群中高发,临床常采用显微外科手术夹闭动脉瘤的方式进行治疗。针对手术开展时机的选择,临床主要依据患者的身体状况决定,在患者身体状况允许的情况下,尽可能选择早期手术治疗。目前,临床主张尽早为颅内动脉瘤患者实施手术治疗,以此避免动脉瘤破裂再出血的情况,同时可以降低脑血管痉挛所致的严重并发症发生率[4-5];针对DSA检查被明确诊断为前循环动脉瘤的患者,应尽可能地在疾病发生后12~72 h之内实施开颅显微手术夹闭动脉瘤治疗,但是适合此时机治疗患者的Hunt Hess分级通常在Ⅰ~Ⅲ级,对于Ⅳ、Ⅴ级的患者,为其实施早期手术治疗存在较高的致残率与致死率,应当为此类患者开展一段时间的保守治疗,在患者病情改善以后再开展手术治疗。但是若患者有脑疝存在,为保证其生命安全,可安排其接受急诊手术治疗[6-7]。
显微手术的立体视觉好,且具有视野清晰、照明效果良好等优势,手术医生在显微手术中可以依据具体情况对显微镜的倍数进行调整,提升对解剖结构的分辨能力[8-10]。翼点入路可以将更短、更直的视线提供给手术医生,将颅底脑池作为自然解剖间隙,充分吸收脑脊液,这使得脑组织塌陷并变软,并充分暴露动脉瘤与载瘤动脉,便于手术医生实施治疗操作,且可以将Willis环前部的动脉瘤全部清晰地显现。针对双侧动脉瘤患者,亦可通过某一侧入路,将对侧的动脉瘤暴露并且将夹闭手术完成[11-12]。动脉瘤破裂出血为术中较为常见的现象之一,为了预防此类现象的发生,手术医生在术中应避免重压操作与盲夹操作,在确保血容量的同时开展控制性低血压操作,压迫颈动脉,可临时阻断已经分离的载瘤动脉;将出血位置找出以后,吸除干净积血,并且迅速完成动脉瘤颈分离操作,放置好动脉瘤夹[13-15]。
本研究中,观察组患者的预后良好占比较对照组高,其NIHSS评分与BI评分、手术指标均明显较对照组优异,提示前循环动脉瘤患者接受翼点入路显微手术治疗可以获得理想的效果,其可促进患者神经功能缺损状态的改善,有利于提升日常生活能力与质量,且具有较高的安全性。但是翼点入路显微手术治疗具有较大的难度,且对术者的技术具有较高的要求,手术医生需熟练掌握手术的技巧,进而将疾病的致死、致残率降低。
综上所述,翼点入路显微手术治疗前循环动脉瘤的临床效果显著,在临床中具有广泛的应用价值。
[参考文献]
[1]肖高华,陈峥,陈钢,等.眶上外侧入路显微手术治疗前循环破裂动脉瘤52例[J].中国临床神经外科杂志,2017,22(7):457-459.
[2]邢振义,孙来广,郑杰,等.眶上外侧入路治疗前循环动脉瘤临床分析[J].中国实用神经疾病杂志,2018,21(5):507-510.
[3]王飞红,吴贤群,陈邱明,等.超早期经翼点入路显微手术夹闭颅内前循环动脈瘤[J].中华神经外科疾病研究杂志,2015,14(1):78-79.
[4]王潞,李俊,陈文,等.显微手术治疗前交通动脉动脉瘤(附115例报道)[J].中国临床神经外科杂志,2017,22(5):299-301.
[5]刘晓杨,王晋,洪勇志,等.眶上外侧入路或翼点入路手术治疗前循环动脉瘤的临床疗效[J].江苏医药,2017,43(7):457-459.
[6]印辰宇,马建华,刘艺春,等.眶上外侧入路夹闭前循环动脉瘤手术29例的治疗体会[J].实用临床医药杂志,2015, 19(21):88-89.
[7]吴鹏昌,苏永永,白凯,等.翼点入路夹闭前循环高级别破裂动脉瘤的临床分析[J].中华神经外科疾病研究杂志,2015, 14(6):558-559.
[8]王明圣,王勇.经小翼点入路夹闭大脑中动脉分叉部动脉瘤[J].中国临床神经科学,2017,25(3):272-278.
[9]董蔚蔚,李新星,刁宏宇,等.纵裂入路与翼点入路夹闭前交通动脉瘤临床对比研究[J].中国医师杂志,2017,19(9):1309.
[10]张恒,周小熳,杨星,等.脑室外引流在前交通动脉瘤急诊手术中的临床应用疗效[J].局解手术学杂志,2017,26(10):764-767.
[11]王帅,梁朝辉,胡福广,等.两种入路行前交通动脉瘤夹闭手术的分析[J].脑与神经疾病杂志,2017,25(2):97-101.
[12]郑攀,钱欢,王恩任.经眉弓锁孔入路夹闭前循环破裂动脉瘤[J].四川医学,2017,38(8):921-924.
[13]印晓鸿,王远传,唐晓平,等.介入栓塞术与显微外科治疗在前循环动脉瘤破裂出血并发急性脑积水的疗效评价[J].西部医学,2017,29(6):835-838.
[14]余良宏,李堃荣,姚培森,等.锁孔手术治疗合并颅内血肿的前循环破裂动脉瘤[J].中华神经外科杂志,2018,34(2):171.
[15]杨建权,赵斌杰,汪林涛,等.不同手术时机治疗颅内前循环动脉瘤破裂疗效及预后分析[J].现代生物医学进展,2017,17(8):1566-1569.
(收稿日期:2019-03-04 本文编辑:祁海文)

