老年骨质疏松患者生物型假体全髋关节置换术术后早期下地负重训练的疗效及安全性
刘 曦
(青海仁济医院骨一科,西宁市 810021,电子邮箱:liuxi197710@163.com)
骨质疏松为代谢性骨病变,主要表现为腰背疼痛、驼背、骨折、呼吸功能下降等。随着我国人口老龄化加剧,老年骨质疏松患者逐渐增多,骨质疏松引起的髋部骨折发生率也在不断上升[1]。目前治疗骨质疏松引起的髋部骨折多采用全髋关节置换术,该方案可有效减轻髋部疼痛,提高髋部功能,改善患者生活质量。随着关节假体生物力学、摩擦学、材料学等学科研究地不断深入,生物型假体(非骨水泥型)在临床上的应用愈加广泛,且其具有良好的短期与中期临床影像学结果。研究发现,生物型假体全髋关节置换术后进行早期下地负重训练可帮助患者尽快恢复髋关节功能,减少并发症发生[2]。但进行早期下地负重训练是否会对全髋关节置换术后假体的稳定性及疗效产生不良影响,目前尚无明确的研究结论。本研究对生物型假体全髋关节置换术后老年骨质疏松患者进行早期下地负重训练,取得良好效果,现报告如下。
1 资料与方法
1.1 临床资料 选取2014年6月至2017年3月间我院收治的因骨质疏松导致髋关节骨折的老年患者154例为研究对象。纳入标准:(1)经双能X线骨密度仪检测T≤2.5,显示为骨质疏松,Singh分级为1~3级,符合骨质疏松诊断标准[3];(2)符合《髋周骨折诊治临床指南》[4]中髋关节骨折诊断标准;(3)生命体征平稳,无严重心肺功能障碍,年龄≥65岁;(4)具备手术指征,无手术禁忌证,均为初次接受单侧生物型假体全髋关节置换术的患者;(5)知晓本研究详情并自愿参与。排除标准:(1)术中需进行截骨或异体骨植骨者;(2)合并严重认知功能障碍者;(3)出现假体早期脱位或髋关节伤口感染者;(4)各种原因所致术后髋关节周围组织严重不平衡、关节不稳者。采用随机数字表法将患者分为观察组与对照组,每组77例,其中观察组男性30例,女性47例,年龄(73.68±3.72)岁;股骨颈骨折50例,股骨颈骨折Garden分型[4]:Ⅰ型3例,Ⅱ型6例,Ⅲ型25例,Ⅳ型16例;股骨粗隆间骨折27例,股骨粗隆间骨折Evans分型[5]:Ⅰ型2例,Ⅱ型6例,Ⅲ型15例,Ⅳ型4例。对照组男性27例,女性50例,年龄(74.12±3.65)岁;股骨颈骨折48例,股骨颈骨折Garden分型:Ⅰ型4例,Ⅱ型5例,Ⅲ型22例,Ⅳ型17例;股骨粗隆间骨折29例,股骨粗隆间骨折Evans分型:Ⅰ型4例,Ⅱ型8例,Ⅲ型12例,Ⅳ型5例。两组患者一般资料比较,差异均无统计学意义(均P>0.05),具有可比性。
1.2 方法 (1)两组患者均行生物型假体全髋关节置换术,均由同一组医师进行手术操作,均采用静脉-吸入全身复合麻醉;取侧卧位,患侧在上,采用前外侧手术入路,分层切开皮肤、皮下组织、筋膜,暴露关节囊前外侧;切开关节囊,暴露股骨颈、股骨头,取出股骨头;清理圆韧带,安装髋臼假体;髋臼假体安装完成后于骨髓腔近端开口,打入骨髓锉,选取与骨髓锉同号假体填充远端柄;术中X线透视下显示假体植入位置良好,留置引流管,逐层缝合切口。假体均购自德国Link公司与北京Plus外科植入物公司。术后给予抗生素预防感染5~7 d,并于创口处放置引流管;术后48~72 h拔除引流管。两组患者术后在8 h均进行常规康复训练,如股四头肌静力收缩运动、臀部收缩运动、踝关节背屈背伸运动、髌骨推移运动、仰卧位运动(直腿抬高、屈髋屈膝、患肢外展运动)、侧卧位外展运动等。(2)观察组患者术后采用早期下地负重训练。术后2~4 d在医护人员协助与指导下借助拐杖或步行器进行上肢早期负重训练,依据患者耐受程度,逐步接受卧位-坐位-双手拄拐站位(患肢不负重)-一手拄拐站位(患肢半负重)-双手拄拐行走(患肢逐渐负重)等训练;拄双拐行走时,双脚先往上抬离地面再向前走,行走时应按照扶拐向前-移动患侧脚-移动健侧脚的顺序;转身时,若向患侧转,则先让患侧脚向外迈一步,若向健侧转,则先让健侧脚向外迈一步;每次行走时应先站立片刻,使身体平衡;依此方法锻炼1~2周后进行完全负重锻炼训练,负重应呈渐进性,告知患者使用双拐4周,4周后完全负重行走。(3)对照组患者术后采用常规负重训练。术后3周开始踮脚、借助双拐或步行器进行患肢部分负重训练,踮脚或负重量≤体重10%,逐渐增加负重量;患者需使用双拐6周以上,术后6周可开始单手扶拐负重,12周开始完全负重。
1.3 观察指标 (1)髋关节功能:分别于术前、术后6周、术后3个月、术后6个月采用Harris量表评分[6]评价两组患者髋关节功能;Harris评分满分为100分,分值越高表示髋关节功能恢复越好。(2)假体不稳定情况:术后6个月复查X线,比较两组患者假体不稳定情况,包括假体远端骨皮质增厚、假体柄下沉、点接合、大转子处骨溶解。(3)疼痛评分:分别于术前、术后6周、术后3个月采用疼痛视觉模拟评分(Visual Analogue Scale,VAS)[7]评价两组患者髋关节疼痛情况;VAS评分分值为0~10分,0分表示不痛,1~3分表示轻度疼痛,4~6分表示中度疼痛,7~9分表示重度疼痛,10分表示极度疼痛。(4)记录两组患者术后6个月内并发症发生情况,包括肺部感染、泌尿系统感染、下肢深静脉血栓形成等。
1.4 统计学分析 采用SPSS 19.0软件进行统计学分析。计量资料以(x±s)表示,组间比较采用t检验或确切概率法;计数资料以例数或百分数表示,组间比较采用χ2检验;重复测量资料采用重复测量方差分析。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者术后假体不稳定发生率比较 术后6个月,两组患者股骨柄下沉、假体远端骨皮质增厚、点接合、大转子处骨溶解发生率比较,差异均无统计学意义(均P>0.05)。见表1。
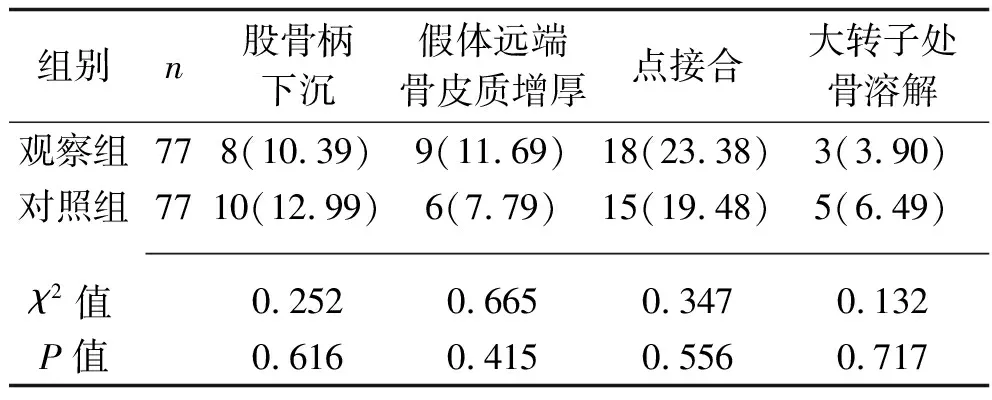
表1 两组患者术后假体不稳定发生率比较[n(%)]
2.2 两组患者髋关节Harris评分及VAS评分比较 两组Harris评分比较,差异有统计学意义(F组间=13.568,P组间<0.001),两组Harris评分均有随时间变化呈升高的趋势(F时间=8.362,P时间=0.015),分组与时间存在交互效应(F交互=6.581,P交互=0.021);其中观察组术后6周、术后3个月、术后6个月Harris评分均高于对照组(均P<0.05)。两组VAS评分比较,差异无统计学意义(F组间=1.629,P组间=0.096),两组VAS评分均有随时间变化呈降低的趋势(F时间=10.625,P时间<0.001),分组与时间存在交互效应(F交互=3.793,P交互=0.034)。见表2、表3。

表2 两组患者髋关节Harris评分(x±s,分)
注:与对照组比较,*P<0.05。

表3 两组患者髋关节VAS评分比较(x±s,分)
2.3 两组患者并发症发生率比较 两组患者肺部感染及泌尿系统感染发生率比较,差异均无统计学意义(均P>0.05);观察组下肢深静脉血栓形成发生率低于对照组(P<0.05)。见表4。
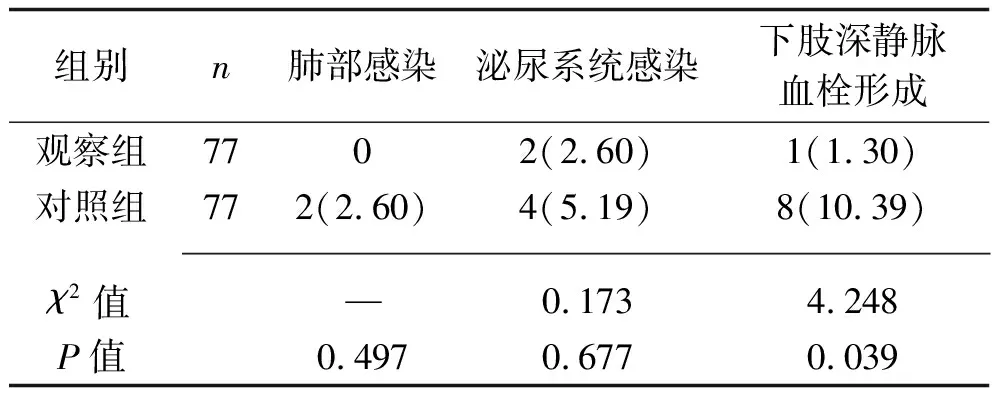
表4 两组患者并发症发生率比较[n(%)]
3 讨 论
生物型假体全髋关节置换术术中不使用骨水泥,其利用压配作用使新生骨组织与生物假体长在一起,以达到二者骨整合的目的,从而获得固定的效果。骨质疏松患者股骨矿物密度明显减小,对股骨假体负荷的承受力较非骨质疏松患者明显减弱,因此,如何确保骨质疏松患者生物型假体全髋关节置换术术后假体的稳定性一直是临床医师研究的重点。生物型假体全髋关节置换术的成败取决于假体植入后所获得的初始稳定及中长期稳定,初始稳定指的是在机械压配作用下假体与宿主骨系统之间取得的稳定,该阶段的稳定主要取决于手术技术、合理地假体选择与设计[8]。研究表明,生物型假体全髋关节置换术可有效达到稳定内固定,但术后卧床时间较长,其间易出现下肢深静脉血栓形成、系统器官并发症等[9]。因此,应尽早行功能锻炼,以促进下肢血液循环。
全髋关节置换术后早期进行康复锻炼已被临床实践认可,但有研究[10-11]指出,早期进行下地负重训练会导致假体松动,其原因可能是假体多孔表面的骨长入为骨再生过程,骨骼与骨小梁在6~12周内可获得初始生物固定,而全髋关节置换术术后行早期负重训练可导致假体松动,增加关节应力,抑制新生骨组织长入,不利于假体与宿主骨系统之间稳定,严重者甚至导致新生骨小梁断裂,最终导致生物学固定失败。因此,不提倡术后3个月内进行负重训练。而有的学者则认为,术后6周假体周围组织条件已得到有效的恢复,可进行负重训练[12]。近年来研究发现[10],生物型假体全髋关节置换术术后早期进行下地负重训练不会影响假体稳定性,且有利于降低并发症发生率。刘如月等[13]认为,生物型全髋关节置换术术后应尽早进行患肢负重训练,可有效地预防因制动等所致骨量丢失,预防假体松动。
本研究结果显示,术后6个月,两组患者股骨柄下沉、假体远端骨皮质增厚、点接合、大转子处骨溶解发生率比较,差异均无统计学意义(均P>0.05),说明生物型全髋关节置换术术后早期进行负重训练并不会增加假体不稳的发生率。有研究指出,骨量丢失被认为是假体松动的主要原因,而早期负重训练可减少骨量丢失,使假体周围的骨密度相对较高,从而预防假体松动[14]。本研究结果显示,观察组术后Harris评分随时间升高的趋势优于对照组(均P<0.05),说明生物型全髋关节置换术术后早期进行下地负重训练有利于促进髋关节功能恢复。但有研究指出,生物型全髋关节置换术术后早期下地负重训练仅能帮助髋关节早期功能恢复,并不能有效改善髋关节晚期功能恢复效果[15]。本研究结果显示,两组VAS评分均随时间呈降低的趋势(P<0.05),但两组VAS评分比较差异无统计学意义(P>0.05),说明生物型全髋关节置换术术后早期下地负重训练不会增加患者疼痛。本研究中观察组下肢深静脉血栓形成发生率低于对照组(P<0.05),说明生物型全髋关节置换术术后早期下地负重训练有利于预防下肢深静脉血栓形成,与蒋海彬等[16]研究结果相似。其原因可能为传统患肢负重时间为6~12周,而患肢最初6周内负重较少,导致患肢肌肉萎缩,易导致深静脉血栓形成;早期下地负重训练有利于增加下肢肌力,促进下肢血液循环,从而预防深静脉血栓形成的发生。
综上所述,老年骨质疏松患者生物型全髋关节置换术术后早期进行下地负重训练不会影响假体稳定性,安全性较高,且有利于髋关节功能的恢复,降低下肢深静脉血栓形成发生率,值得临床推广。

