角膜塑形镜对青少年眼表和泪膜的影响
刘兴亮,张丽霞,罗 鑫
0引言
角膜塑形镜是近视的重要矫正方式之一,因其逆几何的特殊设计能改变角膜表面曲率,暂时性地降低近视度数。目前认为,角膜塑形镜能使配戴者形成周边近视性离焦而良好地控制近视度数的增长[1]。我国因近视率高发,近视并发症导致的视力损伤越发严重[2],为了控制近视增长,角膜塑形镜得到了越来越广泛的应用。角膜塑形镜作为特殊设计的硬性透气性隐形眼镜目前主要用于夜戴,其安全性和对眼表的影响备受眼科医师关注。同时,既往研究表明,隐形眼镜导致的不适和干眼症状是弃戴的主要原因[3]。本研究通过对比配戴框架眼镜和角膜塑形镜患者的眼表参数,分析角膜塑形镜对眼表和泪膜的影响以及角膜塑形镜导致的不适症状。
1对象和方法
1.1对象前瞻性研究。选取2017-03/2018-05于成都爱尔眼科医院就诊的近视青少年患者69例138眼进行随访研究,根据患者首次就诊检查结果、个人意愿及角膜塑形镜试戴情况分为角膜塑形镜组和框架眼镜组,其中角膜塑形镜组患者38例76眼,框架眼镜组患者31例62眼。纳入标准:(1)年龄12~18岁(考虑年龄过小患者很难良好地完成主观症状评分问卷等检查,故选择12~18岁青少年作为研究对象);(2)球镜度数-0.75~-5.00D,角膜顺规散光≤1.75DC,逆规散光≤0.75DC,平坦K值41~46D,最佳矫正视力≥1.0;(3)配戴角膜塑形镜者及其监护人能够理解角膜塑形镜的原理和作用,掌握角膜塑形镜的护理和配戴方法。排除既往有角膜接触镜配戴史,药物或食物过敏史,合并其它眼表疾病及全身疾病,伴干眼症状及体征,无法定期随访者。本研究遵循《赫尔辛基宣言》,通过我院伦理委员会批准。每位入选者及其监护人均被告知研究目的、流程及随访时间,并签署知情同意书。
表1 两组患者一般资料的比较
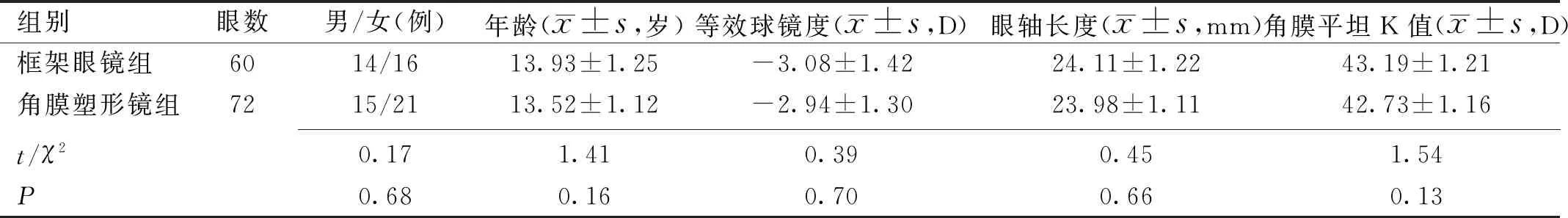
组别眼数男/女(例)年龄(x±s,岁)等效球镜度(x±s,D)眼轴长度(x±s,mm)角膜平坦K值(x±s,D)框架眼镜组6014/1613.93±1.25-3.08±1.4224.11±1.2243.19±1.21角膜塑形镜组7215/2113.52±1.12-2.94±1.3023.98±1.1142.73±1.16 t/χ20.171.410.390.451.54P0.680.160.700.660.13
1.2方法
1.2.1角膜塑形镜的配戴角膜塑形镜组均选用夜戴型角膜塑形镜,透氧系数100×10-11cm2/s,镜片中央厚度0.23mm。根据患者的检查结果选择适合的试戴片进行试戴。理想的配适为镜片中心定位良好,眨眼时垂直顺滑活动,活动度为1~2mm。荧光染色示中央基弧3~5mm淡绿色荧光暗区,旁中心反转弧约1~2mm环形浓绿色荧光充盈区,平行弧为360°均一暗区,与角膜平行接触,周边弧约0.4~0.6mm荧光充盈。获得理想配适后,确定镜片参数定制镜片。患者按要求夜间配戴8~10h,戴镜、摘镜前使用不含防腐剂的1g/L玻璃酸钠滴眼液滴眼。
1.2.2框架眼镜的配戴框架眼镜组患者常规行睫状肌麻痹验光,复验并行双眼视功能检查后确定配镜度数,予单焦点框架眼镜处方配镜。配镜期间睡前和晨起滴不含防腐剂的1g/L玻璃酸钠滴眼液各1次。
1.2.3随访观察所有入选患者均于戴镜前(首次就诊时)进行详细的眼科检查,并于戴镜1、3、6、12mo进行随访,检查内容包括最佳矫正视力、屈光度、裂隙灯、眼底情况、眼轴长度、角膜内皮镜、角膜地形图、眼表染色评分、泪膜破裂时间[泪膜破裂时间(TBUT)、非接触性泪膜破裂时间(noninvasive tear break-up time,NIBUT)]、基础泪液分泌试验(Schirmer Ⅰ试验)等检查,并进行眼表疾病指数(ocular surface disease index,OSDI)评分。其中:(1)TBUT:用荧光素试纸行眼表染色,嘱患者眨眼3次后凝视前方,用裂隙灯钴蓝光观察,记录出现首个泪膜破裂的时间,重复测量3次取平均值。(2)NIBUT:采用眼表综合分析仪检测首次泪膜破裂时间。(3)Schirmer Ⅰ试验:未予表面麻醉的情况下,使用标准Schirmer试纸(5mm×35mm)置于下睑结膜囊中外1/3交界处,嘱患者轻闭双眼,5min后记录试纸被浸湿的长度。(4)眼表染色评分:采用Oxford评分方法,该方法按角膜和结膜染色严重程度计0~5分,0表示无,1表示很少,2表示轻度,3表示中度,4表示重度,5表示极重度[4]。(5)OSDI评分:每个问题计0~4分,0表示没有,1表示有时有,2表示一般时间有,3表示大部分时间有,4表示几乎一直都有[5]。
2结果
2.1两组患者一般资料情况随访过程中,框架眼镜组患者中1例因拒绝复查而失访,最终纳入30例60眼,其中男14例,女16例;角膜塑形镜组患者中2例未完成随访(其中1例患者因转学到其他医院随访,1例患者因镜片丢失而改戴框架眼镜),最终纳入36例72眼,其中男15例,女21例。配镜前,两组患者年龄、性别、等效球镜度数、眼轴长度、角膜平坦K值差异均无统计学意义(P>0.05),见表1。
2.2两组患者OSDI和眼表染色评分情况戴镜前后,两组患者OSDI评分差异有统计学意义(F组间=250.28,F时间=22.39,F组间×时间=19.90,均P<0.01)。戴镜前,两组患者OSDI评分差异无统计学意义(P>0.05);戴镜1、3、6、12mo时角膜塑形镜组患者OSDI评分均较框架眼镜组高,差异均有统计学意义(P<0.05)。角膜塑形镜组患者戴镜后各时间点OSDI评分均较戴镜前升高,差异有统计学意义(均P<0.05)。
戴镜后,两组患者眼表染色评分差异有统计学意义(F组间=5.43,P组间=0.02;F时间=40.21,P时间<0.01;F组间×时间=6.39,P组间×时间<0.01)。戴镜6、12mo时角膜塑形镜组患者眼表染色评分较框架眼镜组升高,差异有统计学意义(均P<0.05),见表2。
2.3两组患者泪膜破裂时间和基础泪液分泌量情况戴镜前后,两组患者NIBUT差异有统计学意义(F组间=182.31,F时间=9.97,F组间×时间=14.22,均P<0.01)。戴镜前,两组患者NIBUT差异无统计学意义(P>0.05);戴镜1、3、6、12mo时角膜塑形镜组患者NIBUT均较框架眼镜组低,差异有统计学意义(均P<0.01)。角膜塑形镜组患者戴镜后各时间点NIBUT均较戴镜前降低,差异有统计学意义(均P<0.05)。
戴镜前后,两组患者TBUT差异有统计学意义(F组间=166.74,F时间=15.83,F组间×时间=14.39,均P<0.01)。戴镜前,两组患者TBUT差异无统计学意义(P>0.05);戴镜1、3、6、12mo时角膜塑形镜组患者TBUT均较框架眼镜组低,差异有统计学意义(均P<0.01)。角膜塑形镜组患者戴镜后各时间点TBUT均较戴镜前降低,差异有统计学意义(均P<0.05)。
戴镜前后,两组患者基础泪液分泌量差异无统计学意义(F组间=0.69,P组间=0.67;F时间=0.62,P时间=0.65;F组间×时间=0.03,P组间×时间=0.87),见表3。
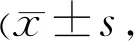
表2 两组患者OSDI和眼表染色评分比较分)
注:aP<0.05vs同组戴镜前。
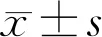
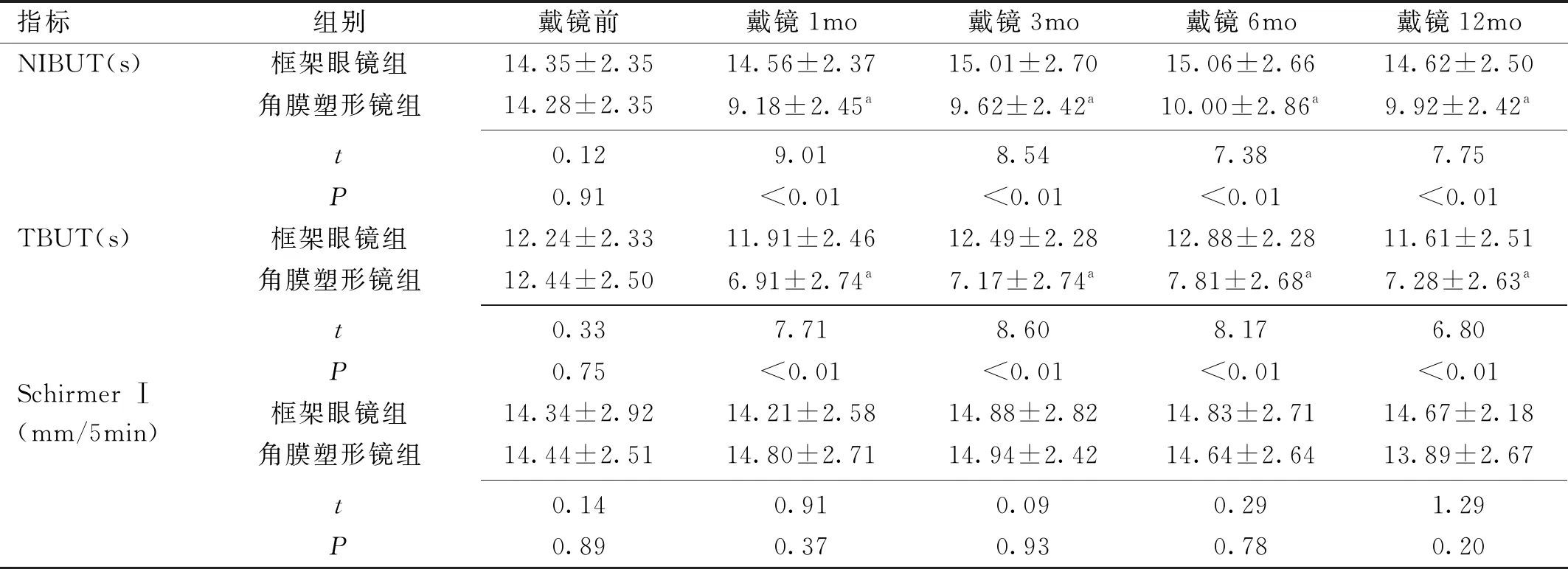
指标组别戴镜前戴镜1mo戴镜3mo戴镜6mo戴镜12moNIBUT(s)框架眼镜组14.35±2.3514.56±2.3715.01±2.7015.06±2.6614.62±2.50角膜塑形镜组14.28±2.359.18±2.45a9.62±2.42a10.00±2.86a9.92±2.42at0.129.018.547.387.75P0.91<0.01<0.01<0.01<0.01TBUT(s)框架眼镜组12.24±2.3311.91±2.4612.49±2.2812.88±2.2811.61±2.51角膜塑形镜组12.44±2.506.91±2.74a7.17±2.74a7.81±2.68a7.28±2.63at0.337.718.608.176.80P0.75<0.01<0.01<0.01<0.01Schirmer Ⅰ(mm/5min)框架眼镜组14.34±2.9214.21±2.5814.88±2.8214.83±2.7114.67±2.18角膜塑形镜组14.44±2.5114.80±2.7114.94±2.4214.64±2.6413.89±2.67t0.140.910.090.291.29P0.890.370.930.780.20
注:aP<0.05vs同组戴镜前。
3讨论
角膜塑形镜既可以使患者白天拥有良好的视力,还能有效控制近视度数和眼轴长度的增长,基于避免高度近视导致的各类严重并发症的考虑,目前角膜塑形镜在我国使用者众多。用于夜戴的角膜塑形镜因直接与角膜相接触,闭眼时角膜表面氧分压降低,会对眼表和泪膜造成影响。一般认为,配戴角膜接触镜最常见的并发症是干眼症[6]。Na等[7]发现,角膜塑形镜配戴后会导致眼部不适症状轻度提高,但该研究选择的患者年龄最小为7岁,考虑到年龄小的患者可能更难准确表达眼部不适,本研究选择12~18岁青少年患者作为研究对象。结果发现,与框架眼镜组相比,角膜塑形镜组患者OSDI评分升高,且戴镜后各时间点较戴镜前升高,表明角膜塑形镜导致的眼部不适主观症状增加,这与Na等[7]研究结果相似,但本研究仅随访了1a,尚不能说明角膜塑形镜长期配戴对眼部主观症状的影响。
此外,本研究发现,角膜塑形镜组患者眼表染色评分升高。随访期间,少数患者眼表染色评分曾达到3分,于停戴角膜塑形镜数天,使用适当滴眼液后眼表染色消失,未影响患者继续配戴。本研究发现,较短期配戴角膜塑形镜,眼表染色评分与框架眼镜组无差异(戴镜1、3mo),但较长时间配戴后,角膜塑形镜组眼表染色评分较对照组升高(戴镜6、12mo)。眼表染色尤其是角膜染色提示角膜和眼表完整性破坏,眼表抗感染能力变差,可能导致角膜感染等严重并发症。既往研究表明,配戴角膜塑形镜的患者角膜感染率为7.7/10万[1],本研究纳入患者随访期间均未发生角膜和结膜感染等并发症。
Li等[8]研究表明,角膜塑形镜配戴后会导致患者泪膜稳定性下降,泪膜破裂时间降低,但Na等[7]研究结果显示,角膜塑形镜配戴后泪膜稳定性并没有明显改变。上述研究的观察指标主要是TBUT,TBUT检测结果受检查者操作水平和患者配合度的影响较大,为了能够更加客观地反应角膜塑形镜配戴后泪膜稳定性的变化,本研究除了观察TBUT的改变外,同时应用眼表分析仪测量NIBUT的变化。结果表明,与框架眼镜组和戴镜前相比,戴镜后各时间点角膜塑形镜组患者TBUT和NIBUT均降低,充分说明角膜塑形镜配戴后泪膜稳定性下降。戴镜1mo时,角膜塑形镜组患者已能充分适应戴镜后的异物感,但其基础泪液分泌量在随访各时间点均无明显改变。Carracedo等[9]研究表明,在患者适应初期异物感导致的泪液分泌量增加后,角膜接触镜并不会导致基础泪液分泌量的改变,这与本研究结果相似。角膜塑形镜与泪膜直接接触并悬浮其上,可能导致位于泪膜最外层的脂质层减少,影响粘液层功能,从而破坏泪膜功能。角膜塑形镜对泪膜的影响也可能与夜间配戴相关,因夜间眼睑闭合不能与空气相接触,角膜表面氧分压降低,镜片活动减少,镜下泪液不能充分交换,可能导致泪膜稳定性下降。也有研究发现,角膜塑形镜配戴后可能导致睑板腺改变[7],杯状细胞数量和功能改变及眼表炎症反应等,上述情况均可能导致配戴者发生泪膜改变[10]。研究表明,角膜塑形镜镜片偏心会影响患者泪膜质量[11]。本研究纳入的角膜塑形镜组患者均为镜片配适良好者,但也有轻度偏心者,研究过程中未考虑镜片偏心对泪膜质量的影响,这可能会影响结果的可靠性,在今后的研究中我们将进一步对该因素进行研究,以完善该研究的不足。
综上所述,角膜塑形镜能明显降低泪膜稳定性,导致OSDI和眼表染色评分轻度升高,但对基础泪膜分泌量无明显影响,是青少年近视防控的安全矫正方式。配戴前和配戴中应详细检查患者眼表和泪膜情况,密切随访,关注患者的不适主诉,如有异常情况应及时停戴并处理,避免严重的并发症尤其是角膜感染的发生。

