高频超声对银屑病关节炎的诊断价值
蔡晓菡,杨舒萍,沈浩霖,钟嵘,江文婷,吕国荣
1.福建医科大学附属漳州市医院超声科,福建漳州 363000;2.福建省泉州医高专母婴健康服务技术应用协同创新中心,福建泉州 362000;*通讯作者 吕国荣 Lgr_feus@sina.com
银屑病关节炎(psoriatic arthritis,PsA)是一种慢性炎性关节炎,男女发病无明显差异,通常类风湿因子检测阴性[1]。既往研究发现,中轴关节发病,即脊柱受累以男性居多;而类风湿关节炎好发于女性,以小关节居多[2]。PsA 临床表现多样,可表现为关节炎、肌腱附着点炎、皮疹和甲病、指(趾)炎等,晚期可造成关节强直、功能障碍,甚至残疾[3]。因此,PsA 与其他关节炎的鉴别具有重要意义。20%~25%的银屑病患者会发展成PsA,而约10%的患者皮疹出现在关节炎发 病后,给临床诊断和鉴别PsA 带来一定的困难[4]。目前PsA 诊断主要依靠临床经验。本研究拟通过高频超声检测病变关节,以期为临床诊断及鉴别诊断PsA 提供参考。
1 资料与方法
1.1 研究对象 回顾性分析2017年1月—2018年6月于福建医科大学附属漳州市医院超声科行关节彩色多普勒超声检查的PsA 患者30 例。所有患者均符合2006年美国风湿病学学会关于PsA 的分类诊断标准[5]。其中男20 例,女10 例;年龄34~62 岁,平均(46.1±10.3)岁,发病时间7 个月~25年,平均(28.2±3.4)个月。选取2017年1月—2018年6月就诊于福建医科大学附属漳州市医院血液科的类风湿关节炎(rheumatoid arthritis,RA)患者30 例,均符合2010年美国风湿病学院联合欧洲抗风湿病联盟公布的类风湿关节炎分类标准[6]。其中男18 例,女12 例,年龄32~64 岁,平均(45.2±11.3)岁,发病时间6 个月~22年,平均(29.1±4.3)个月。两组患者年龄和发病时间比较,差异均无统计学意义(P>0.05)。
1.2 仪器与方法
1.2.1 仪器 采用Philips iU22 及Siemens ACUSON S3000 型彩色多普勒超声诊断仪,探头频率5~12 MHz、5~14 MHz,选用骨骼肌肉低速血流条件。
1.2.2 研究方法 参照文献[7-8],以滑膜厚度>2 mm 作为滑膜增厚标准;以血流信号占增生滑膜面积>30%定义为滑膜血流信号增多;以有关节周围骨皮质2 个垂直平面上的连续性中断认为存在骨质破坏。关节腔积液按照关节大小和部位不同有所区分:膝关节>4 mm 为积液;肘关节、腕关节>2 mm 为积液。附着点炎的诊断标准临床上多采用格拉斯哥评分系统即GUESS 标准,即股四头肌腱厚度≥6.1 mm、髌韧带近端/远端厚度≥4 mm、跟腱厚度≥5.29 mm、跖筋膜厚度≥4.4 mm[9]。本研究使用高频超声对PsA 及RA 患者掌指关节、近端指间关节、远端指间关节、腕关节、肘关节和膝关节进行观察,观察内容包括滑膜厚度、关节腔积液、骨质破坏及附着点炎,并使用彩色多普勒或能量多普勒观察滑膜的血流情况。
1.3 统计学方法 采用SPSS 17.0 软件,计数资料组间滑膜增厚、滑膜血供丰富、关节积液、骨质破坏及附着点炎发生率比较采用χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 累及关节情况 PsA 及RA 病变均可累及掌指关节、近端指间关节、远端指间关节、腕关节、肘关节和膝关节,表现为滑膜增厚、关节腔积液、骨质破坏和滑膜血流信号增多。见图1~3。
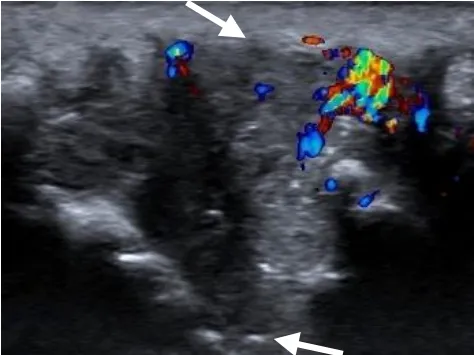
图1 男,46 岁,PsA。左侧腕关节滑膜增厚并血供丰富,滑膜厚度4.3 mm(箭)
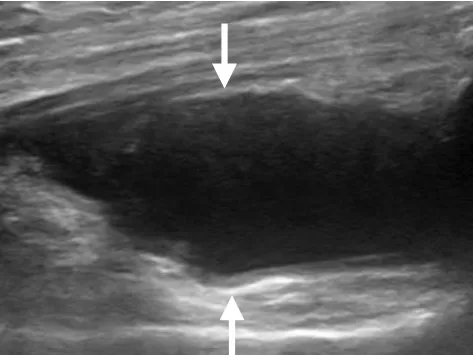
图2 女,50 岁,PsA。右侧膝关节积液,积液前后径4.2 mm(箭)
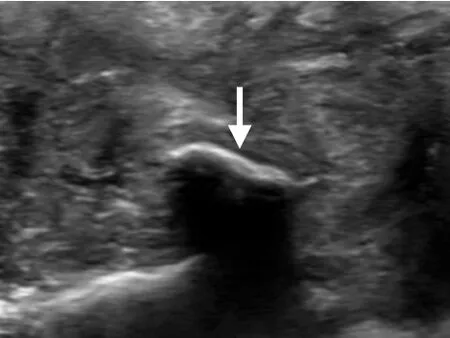
图3 男,60 岁,PsA。右侧腕关节骨质破坏,骨表面不连续(箭)
2.2 超声表现比较 本组PsA 及RA 患者滑膜增厚、滑膜血供丰富、关节积液及骨质破坏发生率差异均无统计学意义(P>0.05),见表1;而PsA 更多地表现为附着点炎(图4),与RA 比较,差异有统计学意义(P<0.01)。附着点炎超声表现为异常的低回声区和(或)骨插入点增厚的肌腱或韧带。
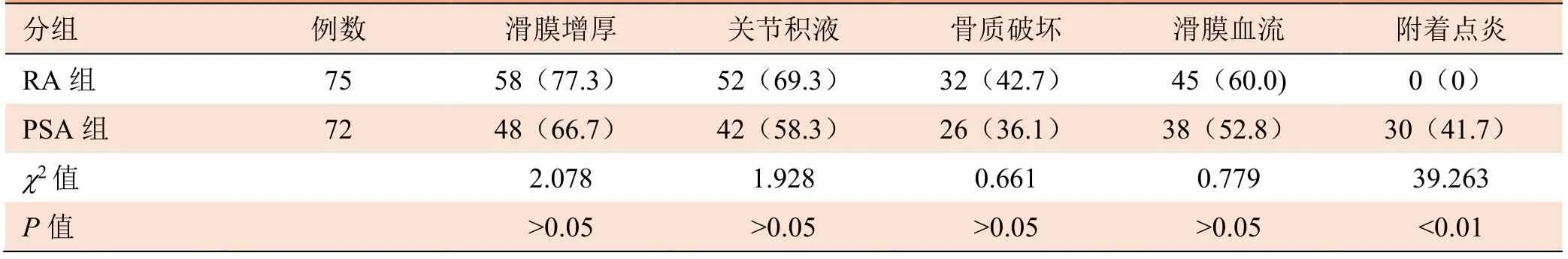
表1 PsA 及RA 患者受累关节超声表现比较[例(%)]

图4 男,50 岁,PsA 髌韧带附着点炎。箭示增厚的韧带末端
3 讨论
本研究结果表明PsA 与RA 累及关节相似,以掌指关节、近端指间关节、远端指间关节、腕关节、肘关节和膝关节常见;超声声像图表现类似,均可表现为滑膜增厚、关节腔积液、骨质破坏和滑膜血供丰富;而RA 患者附着点炎的发生率明显低于PsA 患者,可作为两者的鉴别要点。
PsA 属于血清阴性的脊柱关节炎,1818年由Alibert 首次描述,过去曾认为PsA 是RA 的一种临床变型,1964年PsA 由美国风湿病协会正式命名为一种独立的疾病[10]。PsA 患者常伴有长期皮损和慢性疼痛,血液中不含有特异性的抗体,血清学检查阴性。近年研究发现,PsA 会造成严重的关节损害,甚至致残,附着点为骨骼肌肉疾病的起始部位[10]。由于部位表浅,高频超声容易探查和诊断,能够较早地发现病变。PsA 主要表现为附着点增厚、回声减低和血流信号增多,下肢附着点炎比上肢多见,最常受累的附着点包括跟腱、髌腱末端和跖腱膜末端[11]。国外研究表明,附着点炎可能先于关节受累[12]。由于RA 和PsA 均可表现为滑膜炎,给鉴别诊断带来一定的困难,既往研究更多关注两者在远端指间关节的阳性表现[3]。本研究提示附着点炎的发现有利于PsA 和RA 的鉴别,在PsA 的早期诊断中具有重要意义。
国外研究表明,血管异常是PsA 较为重要的病理变化,特别是大关节血管;而慢性滑膜炎是RA 的病理基础[13]。RA 是一种累及周围关节为主的多系统性炎症性自身免疫病,其病理为慢性滑膜炎,累及下层的骨组织,造成关节破坏[14]。高频超声可在疾病早期清晰地显示关节滑囊、滑膜、关节腔积液、骨质表面及肌腱等结构。由于PsA 和RA 均有滑膜炎的表现,故存在多种相近的超声表现,如滑膜增厚、滑膜血供丰富、关节炎积液和骨质破坏。X 线检查是诊断PsA的传统影像学方法,可表现为骨质破坏、骨膜炎和新骨形成等[15];但早期的PsA 改变无法检测。近年来,高频超声和MRI 在PsA 的诊断及鉴别诊断中发挥越来越重要的作用。高频超声可检测出外周关节的早期变化,如滑膜炎、腱鞘炎、附着点炎、关节腔积液等;而MRI 可检测出骨髓水肿、骨侵蚀、骨质增生和关节周围炎症等[16]。但由于MRI 费用较高,不适合对多个关节同时检查;而高频超声实时动态、价格低廉、无创,可反复观察,较MRI 更加容易推广。本研究发现,高频超声对于PsA 的早期诊断具有重要价值。无论是滑膜增厚、滑膜血供丰富、关节腔积液还是骨质破坏均可通过高频超声进行检查,从而为临床早期诊断PsA 提供了思路。
附着点炎又称为肌腱端炎,是PsA 的主要特征之一,大小关节均可累及,最终导致关节强直。RA 患者主要表现为慢性滑膜炎,临床基本未发现附着点炎的发生,因此附着点炎可用于鉴别PsA 和RA。
总之,高频超声在银屑病关节炎的诊断和鉴别诊断中发挥重要作用,可表现为滑膜增厚、滑膜血供丰富、骨质破坏、关节腔积液等,而附着点炎是PsA 的特异性表现,有助于鉴别PsA 及RA。

