可视支气管堵塞器插管和可视双腔支气管导管插管的对比研究*
弓胜凯,艾英,应亮,方建超
(郑州大学第一附属医院 麻醉与围术期医学部,河南 郑州 450002)
胸科手术要求单肺通气。实现单肺通气最常用的方法是双腔管和支气管堵塞器,传统的经纤维支气管镜(fiberoptic bronchoscopy,FOB)定位的方法被视为金标准[1]。虽然FOB 可以提供清晰的气管和支气管的解剖结构,但不能提供术中持续的气道可视化,而且FOB 定位难度大,即使是有经验的麻醉医生也需要重复反复定位[2]。近年来,出现了新型可视双腔支气管导管(video double-lumen tube,VDLT),可以在不使用FOB 的情况下实现快速准确定位,且术中持续气道可视化已被证实[3-4]。可视支气管堵塞器(endobronchial blocker tube,EBB)也是一种新型的不需FOB 定位的肺隔离工具,但是关于其与VDLT 插管的单肺通气效果及对气道的炎症应激反应的比较尚少见。因此,本研究拟通过VDLT 与EBB 插管在胸科手术单肺通气中的效果及炎症应激的比较,来评价这种新型可视化肺隔离工具的可行性和安全性。
1 资料与方法
1.1 一般资料
本研究经过医院伦理委员会批准,与患者家属签署知情同意书。选取郑州大学第一附属医院行胸腔镜下肺叶切除的患者40 例。其中,男22 例,女18 例,年龄45 ~66 岁,体重50 ~80 kg,美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级。采用随机数字表法将患者分为两组,分为VDLT 组和EBB 组。采用一次性无菌双腔支气管插管和一次性使用支气管堵塞器包,均产自广州维力医疗器械股份有限公司。可视双腔管选取的型号为女35#和男37#;可视支气管堵塞器包选取的型号为女7#和男7.5#(附图)。纳入标准:选择择期行胸腔镜下肺叶切除术的患者,术前肺功能正常,无心、肝、肾和脑等疾病。排除标准:有高血压、冠心病、心脑血管意外史和有困难气道的患者;有左主支气管病变狭窄的任何影响双腔管和堵塞器放置的疾病。
两组患者一般情况比较,差异无统计学意义(P>0.05),具有可比性。见表 1。
1.2 方法
1.2.1 麻醉方法患者在清醒时入室,开放外周静脉通路,监测心电图、脉搏氧饱和度、无创血压。局麻下行桡动脉穿刺置管监测有创动脉压,局麻下行右侧颈内静脉穿刺置管监测中心静脉压。由同一名有经验的麻醉医生进行椎旁神经阻滞,完成后,让患者取平卧位,充分吸氧去氮后,依次静脉推注盐酸戊乙奎醚0.01 mg/kg、舒芬太尼0.5 ~1.0µg/kg、依托咪酯0.2 ~0.4 mg/kg 和顺阿曲库铵0.1 ~0.2 mg/kg,经过3 min,在患者意识消失、肌松起效后,由同一名有经验的麻醉医生进行气管插管。麻醉维持采用丙泊酚2 ~ 4 mg/(kg·h)和瑞芬太尼 0.5 ~ 1µg/(kg·min)输注,间断追加顺式阿曲库铵。双肺通气潮气量设置为7 ~8 ml/kg,吸呼比为1 ∶2,呼吸频率为11 ~13次/min,调节呼气末二氧化碳在35 ~45 mmHg;单肺通气潮气量为5 ~7 ml/kg,吸呼比为1 ∶2,呼吸频率为14 ~15 次/min,调节呼气末二氧化碳在35 ~ 45 mmHg。
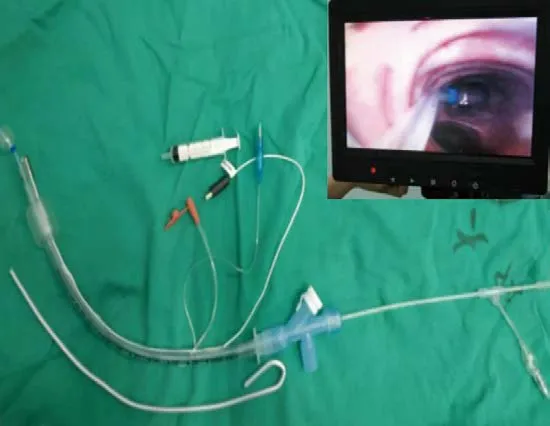
附图 一次性支气管堵塞器(可视型)Attached fig. Disposable endobronchial blocker tube(visual type)
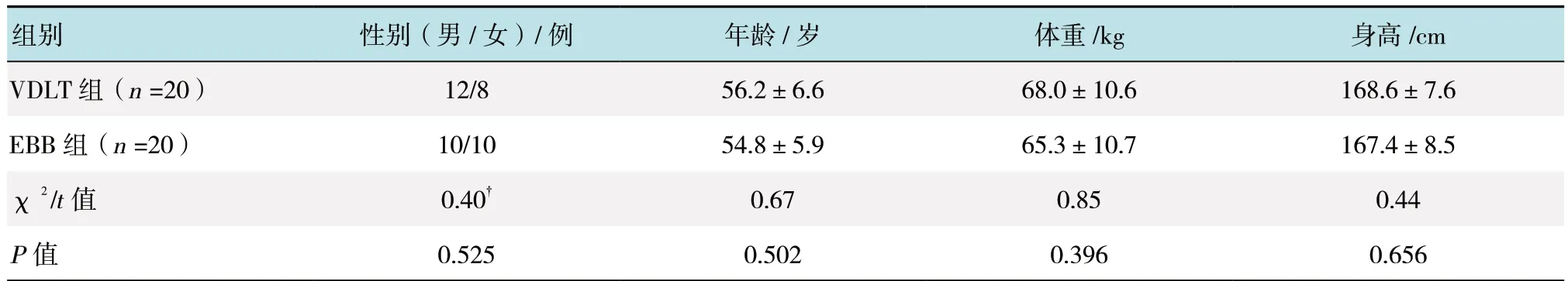
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
1.2.2 插管方法在意识消失、肌松起效后进行插管。①VDLT 组:可视喉镜引导下暴露声门,左手持喉镜,右手持导管沿右侧口角进入,待蓝色套囊过声门后,观察导管连接显示屏,在显示屏引导下,动作轻柔地将导管逐次经过主气道的气管软骨环抵达隆突,直视下进入左侧主支气管,待视野仅能看到蓝色套囊的边缘时,将气囊充气,退出喉镜固定导管;②EBB组:首先,在可视喉镜引导下进行可视单腔管气管插管,插管成功后用胶布固定气管导管连接显示屏,在显示屏引导下,将堵塞器置入对应的支气管。患者由平卧位转侧卧位时,手固定导管避免脱出移位,观察显示屏确认并纠正VDLT 或EBB 的位置。在手术开始时行单肺通气(VDLT 组直接将连接处螺旋阀扭转180°,断开非通气侧接口;EBB 组在单肺通气前行呼吸暂停法30 s[5],再将堵塞器套囊充气)。手术结束后,在显示屏的引导下将VDLT 组的气管导管退到主气道,仅给予主套囊充气;将EBB 组的支气管堵塞器拔出,留单腔气管导管通气,让患者带气管导管并送入PACU 苏醒拔管。
1.3 观察指标
1.3.1 插管指标记录插管时间(从持喉镜开始至气管导管主套囊过声门的时间)、定位时间(VDLT组:从导管主套囊过主气道到继续进入支气管定位成功;EBB 组:可视封堵器尖端过声门后成功,定位到支气管的时间)、患者由平卧位变为侧卧位时导管移位的发生率、术中导管移位的发生率和两组患者使用FOB 的例数。
1.3.2 血流动力学指标记录插管前(T0)、插管即刻(气管导管主套囊过声门的时间)(T1)、插管定位成功即刻(T2)和插管定位成功后5 min(T3)的心率(heart rate,HR)以及平均动脉压(mean arterial pressure,MAP)。
1.3.3 肺隔离程度指标术中胸膜打开后0、5、10和20 min 评估肺的萎陷效果。1 分:无萎陷,视野暴露不佳;2 分:基本萎陷,仍有少量残气但不影响手术操作;3 分:完全萎陷,视野暴露清晰。
1.3.4 血清炎症应激水平指标分别在插管前(T0)和插管定位成功后5 min(T3)抽取动脉血,采用ELISA 法测定血清去甲肾上腺素(norepinephrine,NE)、血清皮质醇(cortisol,Cor)和 C 反应蛋白(C-reactive protein,CRP)水平。
1.3.5 术后随访指标术后24 h 随访患者咽喉疼痛、声音嘶哑的发生率。
1.4 统计学方法
采用SPSS 22.0 软件。计量资料采用均数±标准差(x±s)表示,组间比较采用成组t 检验,组内比较采用重复测量资料的方差分析;计数资料用例(率)表示,并采用χ2检验或Fisher 确切概率检验进行比较。P <0.05 为差异有统计学意义。
2 结果
2.1 两组患者插管时间和定位时间比较
VDLT 组插管时间长于EBB 组,而VDLT 组的定位时间快于VBB 组,两组比较,差异均有统计学意义(P <0.05);两组患者侧卧位时导管的移位率、术中FOB 使用率和术中导管的移位率比较,差异均无统计学意义(P >0.05)。见表 2。
2.2 两组患者插管引起的血流动力学指标比较
在T0和T3时刻,两组患者HR 和MAP 相比,差异无统计学意义(P >0.05);在T1和T2时刻,两组患者插管引起的HR 和MAP 相比,差异有统计学意义(P <0.05);在同一组内,两组患者不同时点插管引起的 HR 和 MAP 变化,差异均有统计学意义(P <0.05)。见表3。
2.3 两组患者肺萎陷程度比较
两组患者在胸膜打开后0、5、10 和20 min 肺萎陷程度比较,差异均无统计学意义(P >0.05)。见表4。
2.4 两组患者血清NE、Cor 和CRP 水平比较
两组患者在T0和T3时刻的血清NE、Cor 和CRP比较,VDLT 组在 T3时刻的血清 NE、Cor 和 CRP 高于VBB 组,差异有统计学意义(P <0.05)。见表5。
2.5 两组患者术后并发症比较
VDLT 组咽痛和声嘶的发生率高于EBB 组,差异有统计学意义(P <0.05)。见表 6。
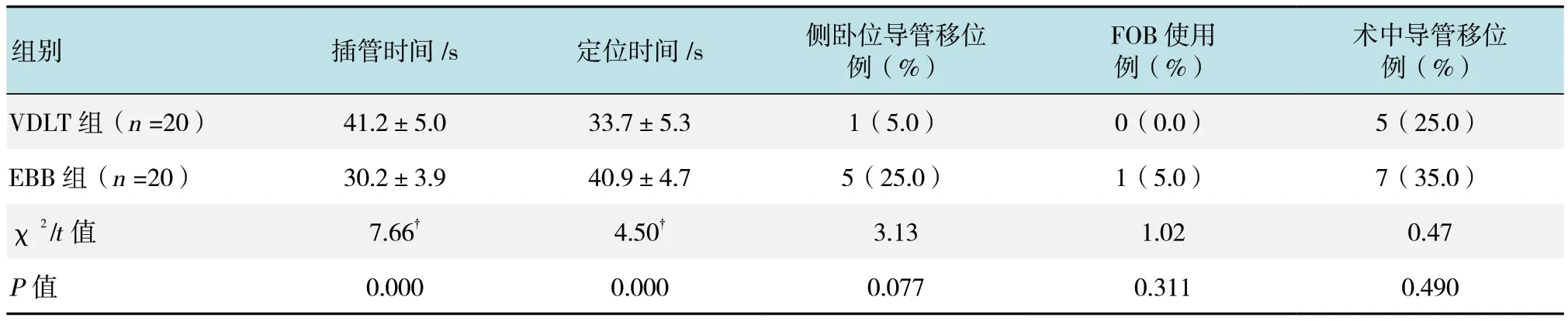
表2 两组患者术中相关指标比较Table 2 Comparison of intraoperative related indexes between the two groups
表3 两组患者血流动力学比较 (±s)Table 3 Comparison of hemodynamic between the two groups (±s)
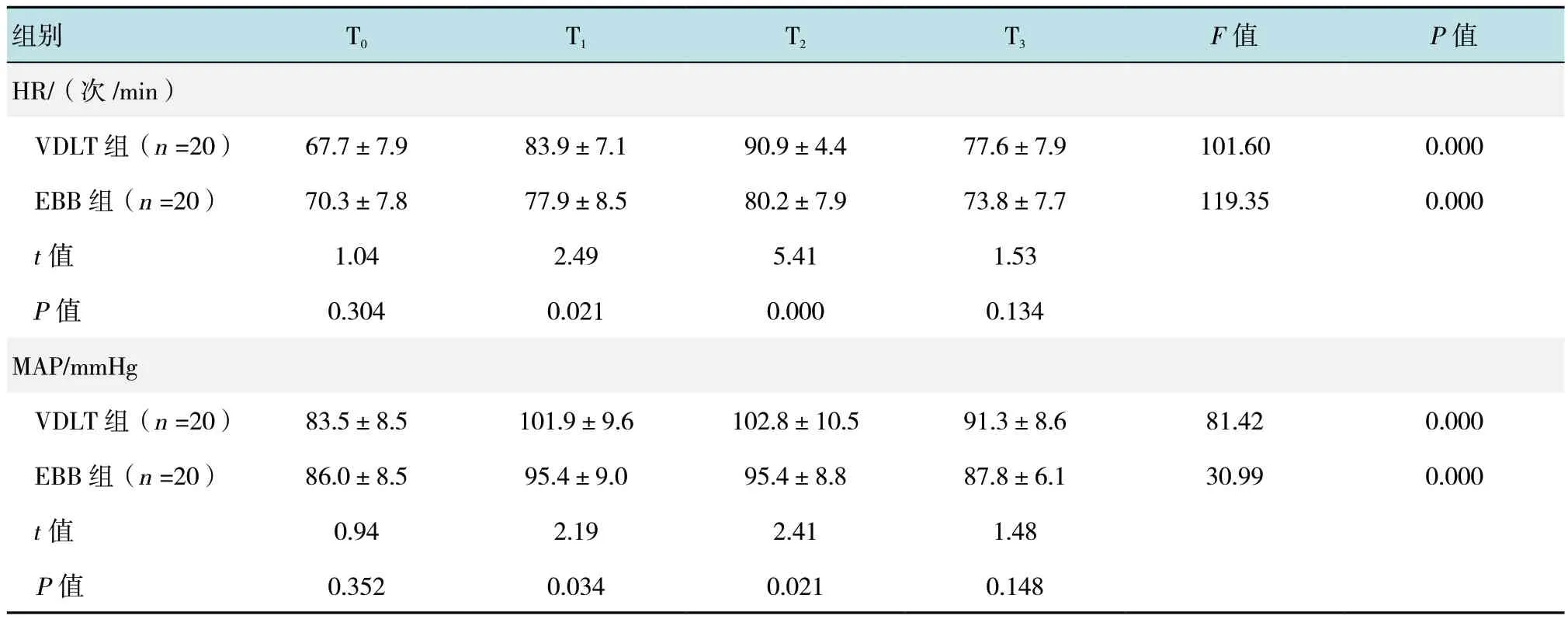
表3 两组患者血流动力学比较 (±s)Table 3 Comparison of hemodynamic between the two groups (±s)
组别 T0 T1 T2 T3 F 值 P 值HR/(次 /min)VDLT 组(n =20) 67.7±7.9 83.9±7.1 90.9±4.4 77.6±7.9 101.60 0.000 EBB 组(n =20) 70.3±7.8 77.9±8.5 80.2±7.9 73.8±7.7 119.35 0.000 t 值 1.04 2.49 5.41 1.53 P 值 0.304 0.021 0.000 0.134 MAP/mmHg VDLT 组(n =20) 83.5±8.5 101.9±9.6 102.8±10.5 91.3±8.6 81.42 0.000 EBB 组(n =20) 86.0±8.5 95.4±9.0 95.4±8.8 87.8±6.1 30.99 0.000 t 值 0.94 2.19 2.41 1.48 P 值 0.352 0.034 0.021 0.148
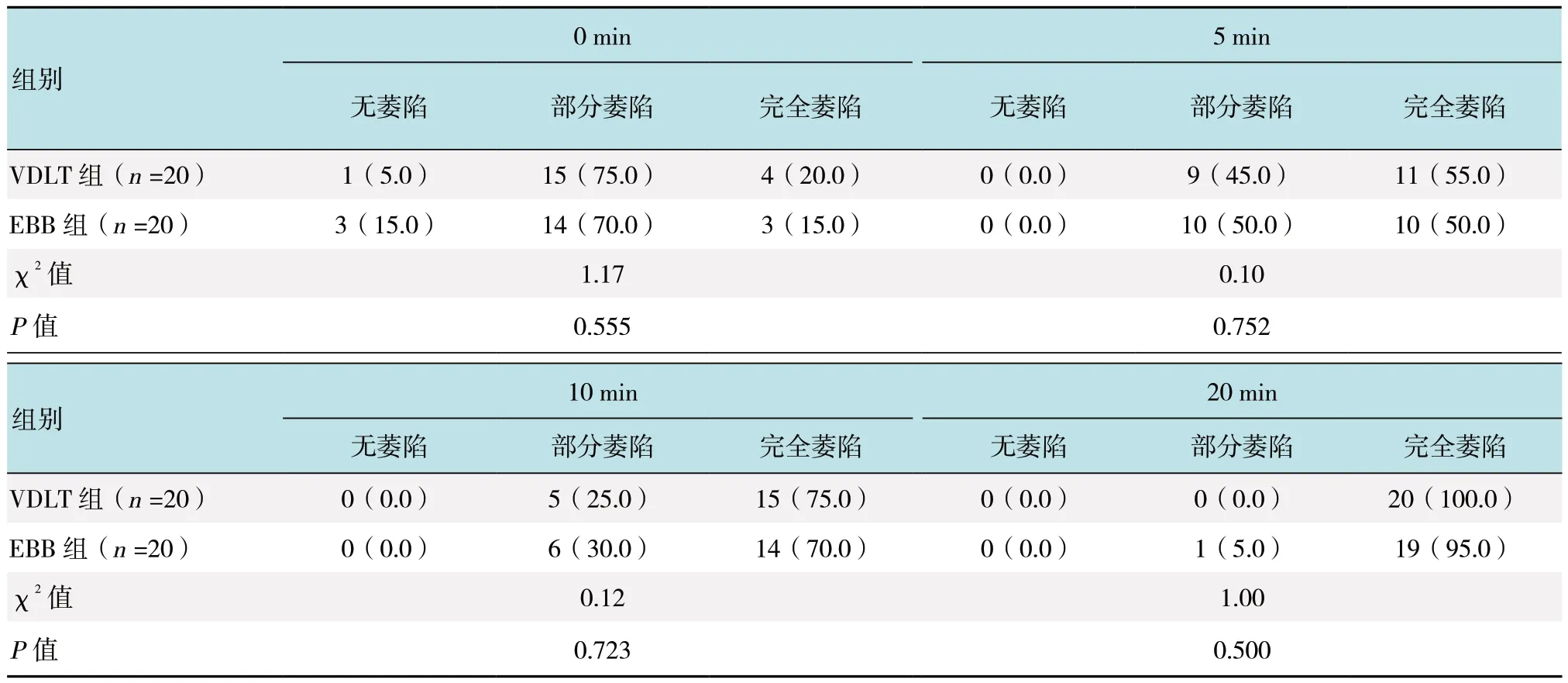
表4 两组患者胸膜打开后不同时点肺萎陷程度比较 例(%)Table 4 Comparison of the degree of lung collapse at different time points after pleural opening between the two groups n(%)
表5 两组患者血清NE、Cor 和CRP 水平比较 (±s)Table 5 Comparison of serum norepinephrine, serum cortisol and C-reactive protein levels between the two groups (±s)

表5 两组患者血清NE、Cor 和CRP 水平比较 (±s)Table 5 Comparison of serum norepinephrine, serum cortisol and C-reactive protein levels between the two groups (±s)
组别Cor/(µg/L) NE/(ng/L) CRP/(mg/L)T0 T3 T0 T3 T0 T3 VDLT 组(n =20) 55.1±3.4 66.9±4.8 0.3±0.1 0.4±0.1 16.4±0.5 17.9±0.7 EBB 组(n =20) 56.9±2.7 60.1±2.3 0.3±0.1 0.3±0.1 16.4±0.6 16.9±0.8 t 值 1.83 5.61 0.14 2.61 0.22 4.28 P 值 0.075 0.000 0.891 0.013 0.829 0.000
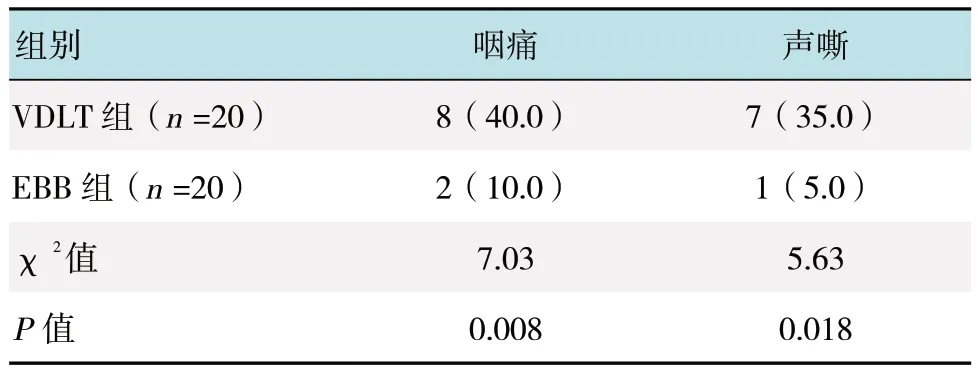
表6 两组患者术后咽痛和声嘶比较 例(%)Table 6 Comparison of the number of postoperative sore throat and hoarseness between the two groups n(%)
3 讨论
VDLT 在主套囊导管侧口前方装有嵌入式摄像头和光源,通过通用的小型USB 接口连接外部显示屏,可在插管定位期间实现持续的气道可视化。若患者气道内有痰液污染镜头使得视线模糊不清,在镜头侧方还有一个细小端口,可以在外部推注适量生理盐水进行抽吸、冲洗镜头。在患者由平卧位转换为侧卧位时,利用VDLT 可以第一时间观察到导管是否移位,并及时发现气道内的血液、痰液等。EBB 在单腔管前端装有嵌入式摄像头和光源,可以连接外部显示屏,实时显示隆突的情况,引导支气管堵塞器定位到单侧支气管,与VDLT 一样,带有冲洗镜头装置。
本研究发现,VDLT 组插管时间长于EBB 组,可能是因为VDLT 管管径粗、质地硬所致,EBB 组是单腔管,置入相对容易。两者在定位时间上,VDLT 组用时较短,与EBB 组比较,差异有统计学意义。这可能是由于VDLT 的镜头与其主管一体,调整支气管端的同时,镜头也随之调整到合适的位置;EBB 则是通过可视单腔管管端的镜头连接外部显示屏指引,调整内置堵塞器的同时,还需对单腔管调整以便更好地看到隆突,直视下引导其进入单侧支气管。在由平卧位转为侧卧位时,VDLT 组的移位发生率低于EBB 组,但两组差异无统计学意义。由于有显示屏的实时监视,术中即使发生移位,也可及时调整到正确的位置。笔者在术中观察发现,一些肿瘤靠近上叶支气管,术中牵拉主支气管容易将支气管端套囊脱出;以往只有在术中出现明显气道压升高、潮气量减小和氧合下降的情况下,才会主动用FOB 再次对位,而在这种可视化显示屏监视下,对于套囊脱位等情况都能第一时间发现并调整,避免了由于管脱位引起的低氧血症。有文献[6]不建议在插管时使用任何润滑剂,因常规用的奥布卡因凝胶或者利多卡因乳膏等润滑剂不可避免地会模糊镜头,建议用石蜡油或生理盐水在导管外部润滑,可避开镜头。
本研究在单肺通气0、5、10 和20 min 时评估肺萎陷的情况,单肺通气到20 min 后,97%能达到完全肺萎陷。EBB 组有1 例术中反复对位还是只达到部分萎陷,借助FOB 辅助调整其放置位置,未影响手术操作。EBB 组在各时点达到完全萎陷的例数少于VDLT组,但两组各时点肺萎陷的程度比较,差异均无统计学意义,均能满足手术需要,可能与本试验在用EBB进行单肺通气时,只进行了一次呼吸暂停有关。吴一霄等[7]的研究指出,支气管封堵器在单肺通气和胸膜打开时行两次呼吸暂停法,可以更快地实现肺萎陷。
本研究通过对插管后血流动力学和炎症应激反应的观察发现,VDLT 组在T1和T2即刻HR 和MAP的高于EBB 组,T3时刻血流动力学水平基本都能回到稳定水平。有研究[8]指出,咽喉部感觉神经分布丰富,插管时剧烈的刺激使交感肾上腺轴兴奋,使血液中儿茶酚胺、Cor 等水平升高。对两者插管的炎症应激水平进行比较发现,VDLT 组较VBB 组引起的刺激较大,插管后VDLT 组的Cor、NE 和CRP 水平高于EBB 组。VDLT 组的术后咽喉疼痛、声音嘶哑的发生率高于EBB 组,与既往的研究[9]一致,可能与其本身的设计特性有关。
综上所述,EBB 和VDLT 都能很好地实现单肺通气,VDLT 在定位时间上短于EBB,且术中对非通气侧气道可以较方便地吸引,由于双腔管本身的特性不可避免,VDLT 插管引起的血流动力学波动和炎症应激高于EBB,且VDLT 仅有左侧型,使用范围有一定的局限[10]。EBB 对于左肺和右肺手术都能满足,且结合了VDLT 的优点,实现了围术期持续的气道可视化,患者术后咽痛和声嘶发生率低,值得临床推广。

