脑脊液糖/乳酸、脑脊液糖/血糖比值对颅内感染的诊断价值
郭海志,李 跃,谢 飞,李经伦
1)西南医科大学附属医院神经内科 四川泸州 646000 2)资阳市第一人民医院神经内科 四川资阳 641300
常见的颅内感染有病毒性脑膜炎、细菌性脑膜炎、结核性脑膜炎、硬膜下血肿、脑脓肿及血栓性静脉炎等,可发生于任何年龄段人群,若治疗不及时或治疗不当往往可遗留一系列中枢神经系统后遗症,甚至引起残疾、死亡[1-3]。因此,早期预测或诊断颅内感染对于改善患者预后至关重要。值得关注的是,随着抗生素滥用及病原体耐药现象的增多,近年来颅内感染的临床症状不典型现象日益突出,临床血液常规检查诊断颅内感染的难度也明显增大[4]。探寻更简便、高效的颅内感染诊断指标具有重要意义。作者以颅内感染患者和神经系统非感染性疾病患者为研究对象,分析脑脊液糖/乳酸、脑脊液糖/血糖比值诊断颅内感染的价值。
1 对象与方法
1.1研究对象研究对象为2014年2月至2018年5月西南医科大学附属医院神经内科收治的64例颅内感染患者(感染组)和56例神经系统非感染性疾病患者(对照组)。感染组中男33例,女31例,年龄20~72(46.7±8.8)岁,包括细菌性感染28例、病毒性感染20例、结核性感染16例;对照组中男36例,女20例,年龄18~70(47.2±9.3)岁,包括脑梗死18例、中枢神经性头痛16例、低颅内压头痛15例、重症肌无力7例;两组性别构成(χ2=0.116,P=0.733)、年龄(t=0.089,P=0.931)具有可比性。对象入选标准:①年龄≥18岁。②感染组患者符合原卫生部2001年发布的《医院感染诊断标准》中颅内感染诊断标准,明确存在颅内感染证据,包括突发高热、头痛、呕吐,脑脊液细菌培养阳性或发现结核杆菌,脑膜刺激征阳性等。③均可取得血液、脑脊液标本,并完成各项常规和生化检查。④临床各项资料完整。⑤对本研究目的知情同意。排除标准:①合并颅脑外伤、脑肿瘤及神经外科感染性疾病。②合并其他部位感染或既往0.5 a内曾有颅内感染者。③采集血液、脑脊液标本时,抗菌药物应用时间超过72 h。④合并糖尿病、冠心病、急性心肌梗死、心力衰竭、血液疾病及自身免疫性疾病者。⑤发生全身炎症反应综合征、脓毒血症者。
1.2脑脊液乳酸、糖、WBC与血糖、WBC检测方法所有患者于入院24 h内在无菌条件下采集外周静脉血3 mL,常规分离血清后置于-80 ℃冰箱保存;通过腰穿、腰大池引流等途径采集脑脊液3 mL置于-80 ℃冰箱保存。所有标本均于48 h内完成检测。采用GEM Premier 3000血气分析仪检测脑脊液乳酸水平,采用葡萄糖氧化酶法测定脑脊液糖水平,采用罗氏ACCU-CHEK血糖仪检测血糖,计算脑脊液糖/乳酸、脑脊液糖/血糖比值;采用电阻抗法测定血WBC、脑脊液WBC。
1.3统计学处理采用SPSS 19.0处理数据。两组性别构成的比较采用χ2检验,脑脊液糖、脑脊液乳酸、血糖、血WBC、脑脊液WBC及脑脊液糖/乳酸、脑脊液糖/血糖比值的比较采用两独立样本的t检验;不同颅内感染类型患者上述指标的比较采用单因素方差分析,两两比较采用SNK-q检验;采用Pearson相关分析颅内感染患者脑脊液糖/乳酸、脑脊液糖/血糖比值与血WBC、脑脊液WBC的关系;绘制ROC曲线,分析脑脊液糖/乳酸、脑脊液糖/血糖比值诊断颅内感染的价值。检验水准α=0.05。
2 结果
2.1两组患者各指标的比较与对照组相比,感染组患者脑脊液糖水平及脑脊液糖/乳酸、脑脊液糖/血糖比值降低,脑脊液乳酸、血糖水平、血WBC、脑脊液WBC升高,见表1。
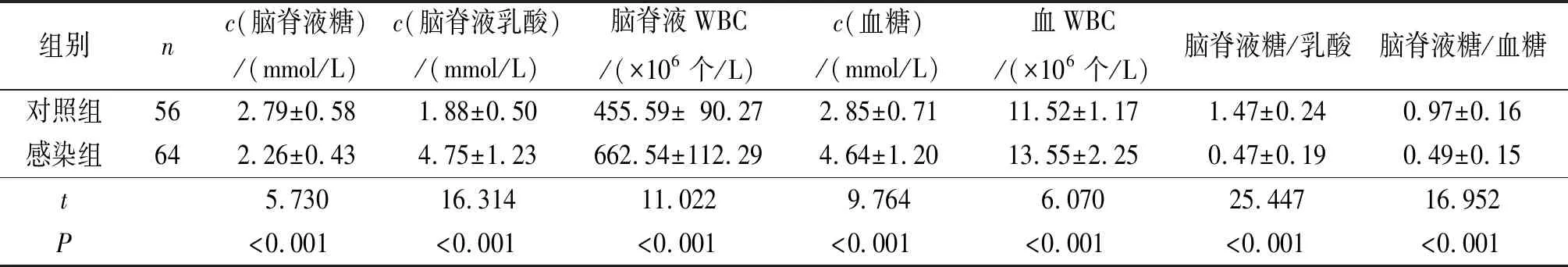
表1 两组患者各指标的比较
2.2不同颅内感染类型患者各指标的比较细菌性感染患者脑脊液糖水平、脑脊液糖/乳酸、脑脊液糖/血糖比值低于病毒性感染、结核性感染患者,脑脊液乳酸、血糖水平、血WBC、脑脊液WBC高于病毒性感染、结核性感染患者;病毒性感染、结核性感染患者上述指标比较,差异无统计学意义,见表2。
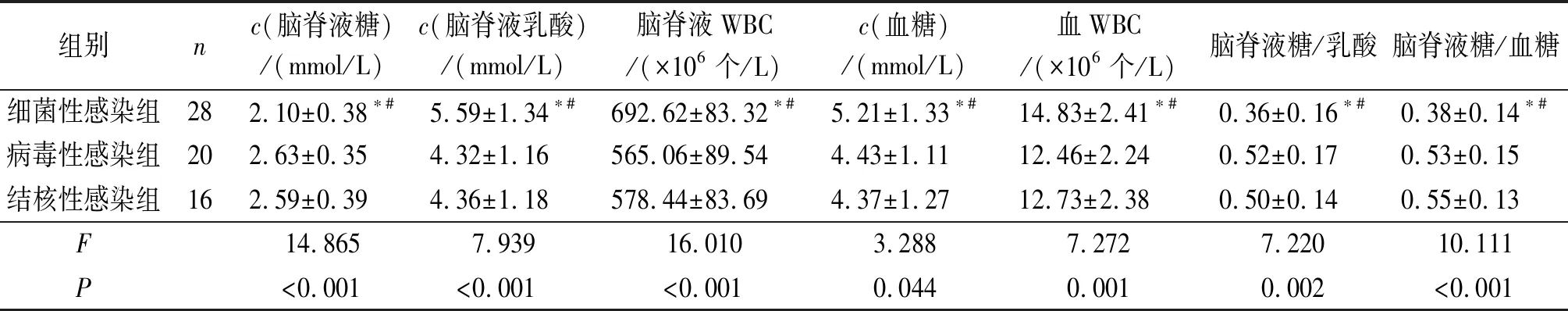
表2 不同颅内感染类型患者各指标的比较
*:与病毒性感染组相比,P<0.05;#:与结核性感染组相比,P<0.05
2.3颅内感染患者脑脊液糖/乳酸、脑脊液糖/血糖比值与脑脊液WBC、血WBC的相关性分析颅内感染患者脑脊液糖/乳酸、脑脊液糖/血糖比值与脑脊液WBC、血WBC呈负相关,见表3。
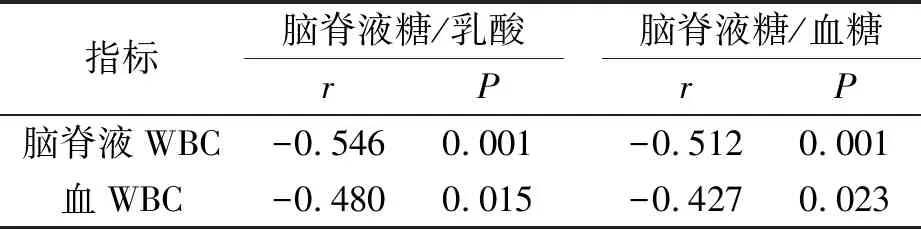
表3 颅内感染患者脑脊液糖/乳酸、脑脊液糖/血糖比值与WBC的相关性分析结果
2.4脑脊液糖/乳酸、脑脊液糖/血糖比值诊断颅内感染的价值结果见表4。诊断界点为0.56、0.58时,脑脊液糖/乳酸、脑脊液糖/血糖比值诊断颅内感染的灵敏度分别为91.18%、88.24%,特异度分别为91.86%、94.19%。
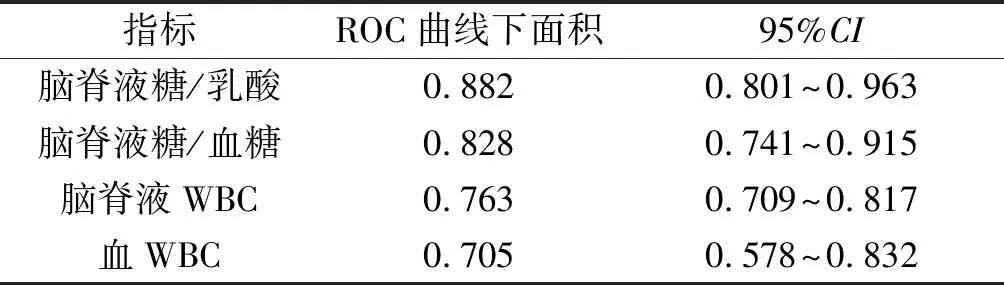
表4 脑脊液糖/乳酸、脑脊液糖/血糖比值诊断颅内感染的价值
3 讨论
颅内感染患者可能伴随血脑屏障、脑膜破坏,常出现头痛、发热及呕吐等非特异性症状,但是很少见出现严重意识障碍等缺陷性神经症状[5];患者可伴随脑细胞代谢紊乱、急性颅内压升高,因而导致网状结构功能损害,随之产生意识障碍,而这与脑缺血缺氧、糖供给不足、酶代谢异常密切相关[6]。正常生理情况下,血脑屏障的存在使得血液中蛋白质、乳酸、糖等物质只能选择性地透过血脑屏障进入脑脊液;然而,病理情况下如颅内感染时,血脑屏障受损,通透性增加,血浆中糖代谢紊乱及转运障碍使得蛋白质、乳酸、糖等进入脑脊液,导致脑脊液中相关指标水平异常升高。
本研究发现,与对照组相比,感染组患者脑脊液糖水平及脑脊液糖/乳酸、脑脊液糖/血糖比值明显降低,脑脊液乳酸、血糖水平、血WBC、脑脊液WBC明显升高。乳酸是葡萄糖厌氧反应的最终产物,正常人脑脊液乳酸含量很低,其水平升高可由脑缺氧所致,感染时脑组织受到病原菌破坏,可释放糖并分解酶,促使脑脊液中糖转化为乳酸。有文献[7-8]表明,大多数颅内感染病例的脑脊液乳酸浓度增高是继发于脑脊液WBC数量增加,故认为脑脊液乳酸升高不仅提示脑缺血缺氧严重程度,也可间接反映脑脊液WBC升高程度,可评估脑部炎症反应是否加重。本研究还发现与病毒性感染、结核性感染相比,细菌性感染患者脑脊液糖水平、脑脊液糖/乳酸、脑脊液糖/血糖比值明显降低,脑脊液乳酸、血糖水平、血WBC、脑脊液WBC明显升高;而病毒性感染、结核性感染患者比较,差异无统计学意义,提示上述指标变化对细菌性颅内感染可能更敏感,与以往研究[9]结果一致。本研究结果还显示,颅内感染患者脑脊液糖/乳酸、脑脊液糖/血糖比值与脑脊液WBC、血WBC呈负相关,进一步证实脑脊液糖/乳酸、脑脊液糖/血糖比值可用于评估颅内感染患者脑部炎症反应。
既往研究[10]表明,脑脊液乳酸在鉴别细菌性脑膜炎和无菌性脑膜炎中具有高度敏感性和特异性。Namani等[11]的分析显示,脑脊液糖水平降低(≤1.5 mmol/L)提示化脓性脑膜炎患者预后不良。由于脑脊液糖含量很大程度依赖于血糖浓度,正常情况甚至能够低至1.1~1.7 mmol/L,故同时测定空腹血糖,确定脑脊液糖/血糖比值更能进一步说明脑脊液糖含量的变化。洪琳亮等[12]的研究显示低脑脊液糖/血糖比值是儿童化脓性脑膜炎近期不良预后的独立危险因素。此外,赵翠等[13]认为,颅内细菌感染时,细菌消耗脑脊液糖进行无氧酵解可促使脑脊液糖水平降低、乳酸水平升高,因此脑脊液糖/乳酸比值降低更明显,其诊断颅内细菌感染较单纯乳酸诊断更灵敏。本研究结果显示,脑脊液糖/乳酸、脑脊液糖/血糖比值对颅内感染有较高的诊断价值,与上述报道结果一致。
综上,颅内感染患者脑脊液糖/乳酸、脑脊液糖/血糖比值对于颅内感染早期诊断有一定价值,尤其当两项比值明显下降时应及时采取干预措施。

