内侧柱支撑重建结合锁定钢板内固定在不同类型老年肱骨近端骨折中的临床疗效
夏丽平 杨德福
(盐城大丰同仁医院,江苏 盐城 224100)
肱骨近端骨折是常见骨质疏松骨折,占全身骨折的4-5%[1],随着人口老龄化,肱骨近端骨折有增加趋势,其中以老年女性患者居多[2-3]。老年肱骨近端骨折大部分可以保守治疗,对于移位较大和不稳定的肱骨近端骨折,需要手术治疗[4]。目前锁定钢板治疗肱骨近端骨折是最常见的手术方式,且治疗效果逐渐在提升[4-6]。但由于偏心固定的生物力学弊端,钢板并发症的发生率仍较高,老年骨质疏松患者更增加了固定失效的风险[7]。单纯应用锁定钢板的并发症主要有内固定失效,内翻移位,螺钉穿出等[8]。因为锁定钢板在张力侧并不能完全对抗肱骨头内侧应力,因此强调重建内侧支撑有利于维持复位并提高术后疗效,降低并发症[9]。具体技术包括距螺钉、植骨、双钢板等方法治疗肱骨近端骨折,但每种技术适用那种类型骨折,在临床中仍需实践并验证。我们从2012年11月-2018年8月根据肱骨近端骨折内侧损伤的严重程度,实践内侧支撑理念采用不同内侧支撑技术结合锁定钢板治疗38例老年肱骨近端骨折,取得了满意的疗效。
临床资料
1 一般资料:患者,男10例,女28例;年龄65-81岁,平均71岁;左侧18例,右侧20例;骨折类型按Neer分型:2部分骨折12例,3部分骨折20例,4部分骨折6例;受伤原因:走路摔倒17例,骑自行车或电动车单方事故摔倒为9例,其他原因摔倒5例,高处坠落伤2例,车祸致多发骨折5例。多发骨折合并骨盆、髋、腕及胸部肋骨骨折,未合并头颅、胸腹等内脏损伤。患者同时有不同程度高血压、糖尿病、心脏病等基础疾患25例,术前并发贫血、肺部感染6例,个别患者伴有原发老年性精神障碍。骨质疏松情况常规用双能X线骨密度仪检查,正常8例,均为正常下限;骨量减少16例;骨质疏松14例。合并腋神经损伤9例,合并肩袖损伤6例。术前完善相关检查,多发骨折按轻重缓急制定治疗方案。同时治疗患者基础疾病以及伤后并发症,直至患者能够耐受手术。术前拍肩部正位片、三维CT重建了解骨折的形态及分类,并依此制定手术入路、复位方法及固定方式。创伤较大或骨折粉碎、移位较大患者MRI检查,排查肩袖损伤。伤后至手术时间平均为6.5天。手术采取三角肌胸大肌入路34例,经三角肌入路4例。
2 手术方法:臂丛麻醉或全麻,沙滩椅位,三角肌胸大肌入路或经三角肌入路。逆创伤机制,对骨折进行复位。对于简单骨折,克氏针控制肱骨头保持不动,结节间沟作为旋转标志,牵引患肢同时纠正侧方移位及前后成角。当肱骨头内翻头干角<130°时,可用摇杆技术向外撬拨肱骨头纠正至需要的外翻角度。残留的内翻也可利用钢板杠杆撬拨的作用辅助纠正。对于复杂肱骨近端骨折,优先恢复头干解剖对位。首先用缝线标记缝合大结节、小结节腱骨结合部。大结节骨块的缝线牵拉可对抗岗上、下肌、小圆肌的向上及外旋肌力,小结节骨块的牵拉可对抗肩胛下肌的内旋肌力。当大小结节骨块与肱骨头绞锁时,牵拉大小结节骨块加大移位,分离与肱骨头的包裹或嵌顿,为肱骨头回到原位腾出空间。再于骨折间隙用骨膜剥离器撬拨内翻、外翻的肱骨头,当肱骨头绞锁解开时,撬拨力有落空感,大小结节回落到肱骨头下方。可用手指在肱骨头内侧或后侧触摸肱骨头干的相对位置并推挤纠正残留移位。用直径1.5mm克氏针多枚从结节间沟向后临时固定肱骨头与肱骨干。牵拉大小结节骨块围绕头干间接复位,大结节可用克氏针临时固定。外侧放置肱骨近端锁定钢板,缝线穿入钢板缝线孔中。钢板距结节间沟5-10mm,距肱骨大结节顶点5-8mm。钢板缝线孔可穿1.5mm克氏针临时加强固定骨折近端,椭圆孔内安置锁定套筒,钻入直径2.5mm克氏针临时固定骨折远端,避免透视时旋转患肢造成骨折移位。透视肩关节正侧位观察骨折对位情况及钢板位置。透视满意后肱骨远近端骨折拧入相应锁定螺钉或普通螺钉。钢板近端钻孔只钻透皮质,用测深器通向肱骨头软骨下硬化骨,防止螺钉过长医源性穿出。对于内侧皮质完整,有稳定支撑,可用或不用距螺钉固定;对于内侧皮质粉碎尚有骨性支撑患者,使用距螺钉内侧支撑;对于内侧柱粉碎无骨性支撑或干骺端粉碎,无法重建内侧骨性支撑患者,距螺钉固定同时植骨(同种异体松质骨条)治疗。Neer分型4部分骨折分离型患者内侧使用直径2.7mm微型钢板支撑。严重骨质疏松患者头内空虚、大小结节骨量丢失、干骺端粉碎骨质缺损时考虑植骨,可使用自固化磷酸钙强化固定。电透肩关节正侧位及肩胛骨正位证实骨折、钢板、螺钉在位,结节腱骨结合部缝线扎紧。肩袖损伤予以修补或锚钉重建。逐层关闭切口。
3 术后康复:术后预防伤口感染、活血消肿对症治疗,继续调整患者的一般状态,治疗基础疾患及手术并发症。骨质疏松患者口服碳酸钙胶囊及鲑鱼降钙素皮下注射或喷鼻抗骨质疏松治疗。适当控制输液量,指导患者早期运动,尽早恢复内脏功能,正确活动防止再次摔倒。术后麻醉清醒后手指屈伸、腕肘关节功能锻炼,第2天可耸肩、钟摆练习,上臂、前臂肌肉等长收缩肌力练习。根据术中固定牢固程度指导肩关节主被动抬肩、爬墙练习,出院时争取达到被动外展超过90°,肩关节主动外展能对抗重力。术中肩袖缝合的患者术后三角枕制动,间歇时被动锻炼,6周后肩袖肌群等长收缩肌力练习并逐渐肩关节主动功能锻炼。
4 疗效评价:术后第1天及术后各次门诊随访。随访时拍摄X线片及按Constant-Murley标准评分。通过肩关节正位片观察骨折的在位、愈合情况以及内固定变化,同时测量头干角和肱骨头高度(肱骨头相对于钢板高度:过钢板上缘与肱骨头顶点与肱骨干纵轴垂直的两条线的距离),并计算高度的术后即刻与末次随访的差值。术后末次随访按照Constant-Mudey标准评分,分数>90分为优,80-89分为良,70-79分为可,<70分为差。同时记录术后相关并发症,如骨折不愈合,内固定失效,螺钉穿出,肱骨头坏死,感染等。
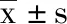
6 结果:所有患者获得随访,随访时间大约9-24个月(平均21个月)。末次随访拍片骨折复位良好,无1例内固定失效及螺钉穿出发生。38例患者全部获得骨性愈合,骨折愈合时间约为3-8(5.4±0.6)个月。末次随访时2、3、4部分骨折头干角分别是129°±4°、127°±3°、121°±4°,4部分骨折头干角明显低于2、3部分骨折,差异有统计学意义(P<0.01);2、3、4部分骨折肱骨头相对高度丢失值分别是(1.6±0.4)mm、(1.7±0.5)mm、(1.9±0.5)mm,3组骨折之间差异无统计学意义(P>0.05);2、3、4部分骨折肩关节功能Constant-Mudey评分分别(85±4.2)分、(81±4.7)分、(66±3.9)分,4部分骨折功能明显低于2、3部分骨折,差异有统计学意义(P<0.01),见表1。患肩功能评分优12例,良20例,可4例,差2例,优良率占84.21%。7例患者出现术后并发症,发生率占18.4%。4部分骨折有2例患者,发生率为33.3%,明显高于2部分骨折(1例)发生率8.3%,3部分骨折(4例)发生率20.0%。2部分骨折1例患者为低位肱骨近端骨折,干骺端粉碎,肱骨头复位不良内翻移位,但骨折愈合后功能尚可。3部分骨折中1例患者钢板高于大结节顶点,发生肩峰撞击,影响外展功能;2例患者大结节后方骨块复位不良,高于肱骨头,但功能尚可;另1例患者复位不良,钢板放置过低,肱骨头略有内翻。4部分骨折中1例肱骨头粉碎出现坏死,功能尚可;另1例4部分骨折复位不良,肱骨头略有内翻。没有患者需要翻修手术。

表1 不同类型骨折末次随访评估情况
讨 论
锁定钢板治疗干骺端骨质疏松骨折具有优势,肱骨近端锁定钢板治疗肱骨近端骨折目前为主要流行趋势[4-6]。但由于钢板放在张力侧,当对侧不稳定时需要内侧支撑。生物力学研究也证实内侧皮质缺损大大降低了肱骨近端骨折内固定后轴向稳定性[10],单靠钢板螺钉支撑是不够的。内侧有效支撑理念[11]被引用到临床实践:(1)内侧皮质骨折线复位良好;(2)肱骨近端干骺端骨折线与肱骨头稳定嵌插;(3)单纯锁定螺钉打入肱骨头内侧皮质进行支撑。如果该骨折内侧皮质复位不良、力线不佳或无支撑螺钉则视为无内侧皮质支撑。肱骨近端锁定钢板重视内侧有效支撑,临床治疗已证实疗效确切,降低了肱骨头塌陷、螺钉穿出等并发症的概率[12-14]。本组老年患者在实践这个理念同时,将2、3、4部分骨折复位后患者再分为4类:内侧皮质完整,有稳定支撑;内侧皮质粉碎,有部分支撑;内侧皮质粉碎,无法重建有效支撑或骨质缺损;4部分分离骨折。针对内侧皮质完整,有稳定支撑的患者采用或不用距螺钉固定;对内侧皮质粉碎,有部分支撑患者采用距螺钉辅助固定;内侧皮质粉碎,无法重建有效支撑或骨质缺损患者采用距螺钉同时植骨;4部分分离骨折距螺钉植骨同时采用内侧微型支撑钢板。本组38例患者采用上述方法固定牢固,无1例内固定失效。
肱骨近端骨折锁定钢板结合内侧支撑增加了固定的稳定性,减少了肱骨头塌陷,肩关节功能活动良好,但部分患者仍不能避免相应并发症的发生[15]。本组患者运用锁定钢板结合不同的内侧支撑技术治疗老年肱骨近端骨折,在2、3部分骨折中影像结果头干角及肱骨头高度的指标及临床效果满意。但对于4部分骨折,头干角121°±4°、肱骨头相对高度丢失值(1.9±0.5)mm、Constant-Mudey评分(66±3.9)分,1例患者肱骨头粉碎出现坏死,1例患者骨折复位不良,肱骨头略有内翻,并发症发生率是33.3%,肩关节功能较差。4部分与2、3部分骨折比较头干角及功能方面有统计学差异,在肱骨头高度丢失值方面没有统计学差异。这样的结果可以认为部分4部分骨折难于达到解剖复位,导致患者功能较差,但由于充分内侧支撑,肱骨头高度丢失没有明显统计学差异。所以即使重视内侧支撑,未发生固定失效,部分4部分骨折患者功能仍不理想,并面临2次手术可能,给老年患者带来不利影响。基于部分4部分骨折并不理想结果,分析原因可能有以下3点:(1)部分4部分骨折处于早期治疗病例,对于肱骨近端骨折没有深刻认识,复位的经验还处于积累阶段,对于复位标准没有充分理解,导致复位不充分、临床效果欠佳。(2)4部分骨折较2、3部分骨折移位较大,骨折粉碎,肱骨头解剖标志难以辨认,并被周围关节囊及肩袖遮挡,不能直视下复位,加上老年患者骨质疏松,反复操作会加重损伤,复位难度较大,头干角位置可能相对不理想,4部分骨折难于达到解剖复位。又由于4部分骨折血运破坏较大,骨折愈合后可能发生坏死,进一步影响了临床效果。(3)对于4部分骨折内固定手术指征的边界仍在探索当中,需要对其综合考虑。文献[11]认为以下几种情况不适合内固定:(1)肱骨近端4部分骨折同时严重骨质疏松,(2)肱骨头劈裂骨折、肱骨头关节面压缩超过40%,(3)合并严重骨质疏松的3部分骨折同时合并盾骨折。本组1例4部分骨折的老年患者为早期处理病例,上述原因兼而有之,患者同时肱骨头劈裂、压缩,没有获得很好的头干角,最终的结果肱骨头吸收、坏死,没有达到预期的临床效果。因此,在提高内固定技术的同时,应认识到部分患者不适合内固定治疗,可以考虑进行人工肱骨头置换。患者对于人工肱骨头置换治疗结果的满意率大约70%-92%[16]。本组后期患者慎重选择病例内固定手术,没有严重并发症,取得满意疗效。
老年肱骨近端骨折常伴有骨质疏松,骨中锚定不充分是一个主要问题,再次移位主要原因是骨质量低、钢板刚度大,钢板与骨界面应力大[18]。骨的内在稳定性主要依靠皮质的框架支撑,内侧皮质相对完整是内侧有效支撑的基础。Lecheid[19]认为重建骨的内侧支撑作用,主要包括后内侧干骺端的完整和对合及内侧铰链的完整性。其次,由于骨质疏松,螺钉把持力下降。内下方距螺钉长度要足够长,到软骨下骨才增加螺钉的把持力。植骨可以增加干骺端内侧及大小结节区域的骨量,建立肱骨头下方有效骨性支撑,同时增加距螺钉把持力,促进骨折愈合。骨折愈合后形成内侧骨性支撑,减少距螺钉应力,防止钢板螺钉断裂。丝线缝合大小结节止点可有效对抗肩袖的牵拉,维持复位和稳定固定。本组有30例患者不同程度骨质疏松,遵循上述原则,无1例患者出现再次移位。
治疗要点和注意事项:(1)锁定钢板的放置不能太高,以减少肩峰撞击和肩袖和肱二头肌干扰。但也不能放置过低,钢板固定骨折有效长度减少,固定强度降低,骨折移位风险加大。另外肱骨头内翻移位时,钢板有杠杆撬拨的作用,放置位置低,纠正的角度减少,会残留部分内翻畸形。(2)老年肱骨近端骨折需要固定螺钉尽可能到达软骨下骨,但同时不穿过关节面。我们的经验是钻孔时只钻透皮质,头内不钻,减少骨量丢失;测深时测深器顺钻孔方向进行通道,感觉阻力变大时意味到达软骨下的硬化骨,根据患者的骨质疏松程度决定继续进入的深度,停止后的测深长度即为钉长度,避免穿透肱骨头。如果不慎穿透肱骨头,则回钩关节面测深,螺钉长度比测得长度略短。因此,螺钉长短术者已心中有数,减少了不必要的多角度透视,减少了透视时间和次数。(3)骨折复位后用克氏针临时固定,从肱骨前侧穿针避免影响钢板放置,在骨质疏松患者多枚直径1.5mm克氏针固定强度好于单根粗的克氏针,穿针至肱骨头软骨下骨临时多点固定牢固,骨折位置不佳需要调整克氏针时不影响固定强度,不会因多次穿针加重骨的损伤。(4)术后早期功能锻炼,预防关节黏连可以更好恢复肩关节功能。如术中修复肩袖,应逐渐被动功能锻炼,休息时三角枕制动。本研究的不足之处在于是回顾性分析,且病例较少,随访时间较短,仍需进一步观察临床效果;由于肩袖的遮挡,肱骨近端骨折复位具有挑战性,对复位标准的认识及在实践中逐渐积累复位技巧仍需总结提高,以获得更好的临床疗效。
老年肱骨近端骨折治疗也应遵循整体观,兼顾全身和局部治疗,筋骨并重,动静结合,预防和治疗骨质疏松,防止再次摔倒。骨折治疗原则复位、固定牢固,早期功能锻炼仍适合老年肱骨近端骨折。内侧支撑理念结合锁定钢板固定老年肱骨近端骨折,针对2、3部分骨折可以取得满意疗效,对于4部分骨折慎重选择病例,同时能够重建骨折的解剖位置也可取得良好的临床疗效。

