腰椎终板Modic改变Ⅱ型对腰椎椎间融合的影响
赵存赛 马 东 陈 建 郭 龙 田进财
( 银川国龙医院 , 宁夏 银川 750000 )
全世界大部分人随着年龄的增长会经历不同程度的腰痛。引起腰痛的原因众多,其中腰痛的主要病因为腰椎间盘突出。临床上常见伴有Modic改变的退变性腰椎间盘疾病[1]。目前关于Modic改变定义为腰椎终板及终板下骨质信号在MRI上发生改变。对退变性腰椎间盘疾患,采用椎间融合治疗,已经是较常用的手术方式,而作为终板的Modic改变是否影响椎间融合,国内未见研究,本研究主要回顾性分析了银川国龙医院伴有ModicⅡ型改变的退行性腰椎疾病患者对腰椎经椎间孔入路椎体间融合术后(Transforaminal Lumbar Interbody Fusion,TLIF)椎间融合率的影响,目的在于分析腰椎终板ModicⅡ型改变对椎间孔入路椎体间融合术后(Transforaminal Lumbar Interbody Fusion,TLIF)短期椎间融合率的影响。
临床资料
1 一般资料:收集2015年9月-2017年10月在银川国龙医院实施腰椎后路融合手术的患者,筛选出符合纳入标准及排除标准的患者80例,纳入标准:退行性腰椎疾病(Degenerative lumbar spine,DLS)无Modic改变的单节段(L4-5或L5-S1)患者;腰椎终板伴有ModicⅡ 型改变的单节段(L4-5或L5-S1)退行性腰椎疾病(DLS)患者;患病时间为6个月以上且保守治疗效果不佳者; 接受手术治疗及随访的患者;排除标准:由其他疾病所引起的腰腿痛等症状者;严重骨质疏松症患者;伴有退变性脊柱侧凸、后凸畸形、腰椎滑脱者;有精神、心理等疾病患者;有肿瘤及结核等其他疾患者;不同意手术治疗及随访的患者。按照定义进行分组,其中伴有ModicⅡ型改变组36例(男性17例,女性19例),平均年龄为(59.44±6.73)岁。不伴有ModicⅡ型改变组(对照组)44例(男性20例,女性24例),平均年龄为(56.95±11.77)岁。
2 方法:2组患者均行腰椎经椎间孔入路椎体间融合术(Transforaminal Lumbar Interbody Fusion,TLIF)。
3 观察指标:(1)术前记录患者一般情况:性别、年龄、住院号、病变节段;(2) 术中观察并记录2组患者手术时间、术中失血量;(3)术后观察2组并发症、住院时间;(4)观察并比较2组患者术后6个月椎间融合情况。
4 术后椎间融合率评价方法:所有患者均获得术后随访,在术后6个月随访时拍摄腰椎正侧位片及腰椎重建CT评估腰椎椎间融合情况,本实验所采用的CT融合标准为Mayer 等[2]的 CT 融合评价指标。
6 结果
6.1 2组术中出血量及手术时间比较:我们对80名患者完成了回顾性研究,其中包括伴有ModicⅡ型改变组36例(男17例,女性19例),平均年龄为(59.44±6.73)岁。不伴有ModicⅡ型改变组44例(男20例,女24例),平均年龄为(56.95±11.77)岁。2组手术时间(P=0.316)、术中出血量(P=0.671),差异无统计学意义(P>0.05),见表1。

表1 2组术中出血量及手术时间比较
6.2 2组间椎间融合率比较:I 级融合率:对照组和Modic组比较,x2=0.332,P=0.565>0.05,2组比较无统计学差异;Ⅱ级融合率,对照组和Modic组比较,x2=4.246,P= 0.039<0.05 ,2组比较有统计学差异;Ⅲ级融合率,对照组和Modic组比较,x2=6.653,P= 0.010<0.05,2组比较有统计学差异;Ⅳ级融合率,对照组和Modic组无可比性,因此不做比较。伴有ModicⅡ型改变组 Ⅱ级椎间融合率为21/36(58.3%),Ⅲ级椎间融合率为15/36(41.6%);对照组Ⅱ级椎间融合率为36/44(81.8%),Ⅲ级椎间融合率为6/44(13.6%),见表2。
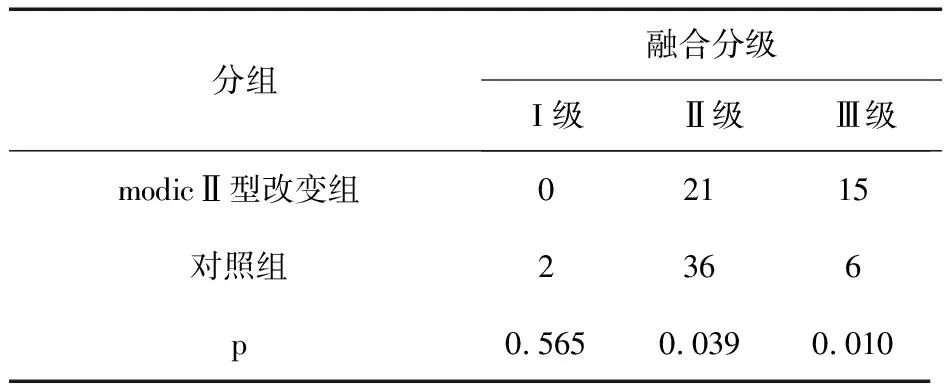
表2 2组间椎间融合率的比较(n)
6.3 ModicⅡ型改变组不同阶段椎间融合率比较:L4-5Ⅱ级椎间融合率为12/36(33.33%),L5-S1Ⅱ级椎间融合率为9/36(25%);L4-5Ⅲ级椎间融合率为7/36(19.44%),L5-S1Ⅲ级椎间融合率为8/36(22.22%),见表3。

表3 ModicⅡ型改变组内不同阶段椎间融合率的比较
6.4 对照组不同阶段椎间融合率比较:L4-5Ⅱ级椎间融合率为17/44(38.63%),L5-S1Ⅱ级椎间融合率为19/44(43.18%);L4-5Ⅲ级椎间融合率为2/44(4.545%),L5-S1Ⅲ级椎间融合率为4/44(9.090%),见表4。
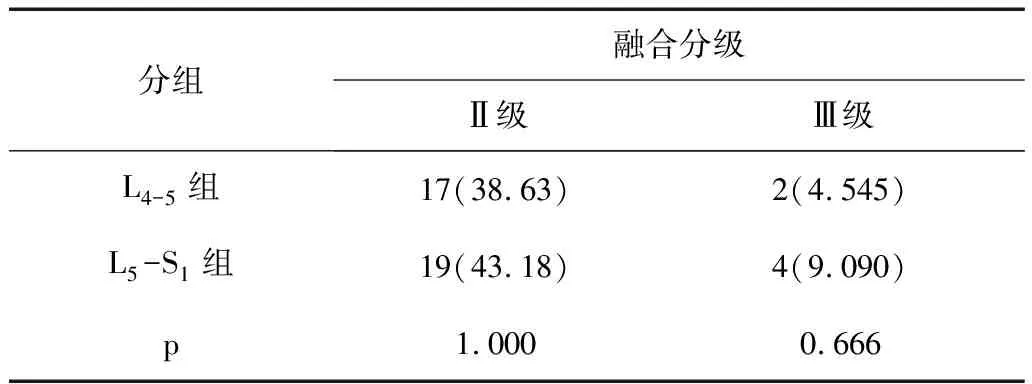
表4 对照组内不同阶段椎间融合率的比较(n,%)
讨 论
1 目前关于Modic改变的病因学仍然知之甚少,但在过去20年的基础研究中取得了一些进展,其发病机制主要包括:(1)生物力学因素(Biomechanical factors,BF)。终板和椎体是脊柱的“薄弱环节”,因为在退变的椎体中经常会观察到终板微骨折导致发生微裂缝,随后出现出血、水肿和损伤修复等过程[3-6]。这是Modic改变发生的基本过程。(2)生物化学因素(Biochemical factors,BF)。有研究者在免疫组织学研究中发现终板上具有与Modic 1型改变相关的TNF表达[7-10]。肿瘤坏死因子-α的表达和感觉神经纤维瘤的生长可能使终板局部发生炎症反应。(3)细菌学及其他因素(Bacteriological factors ,BF)。有报道提示与炎症相关的异常终板是疼痛的来源。Burke et al 等[11]研究报道,突出的椎间盘出可能是细菌的进入点,并且可能是厌氧菌进入的结果,但是,这个假设到现在还未被证明。丹麦的HB Albert小组研究显示这强烈表明伴有Modic I改变组中的腰背痛的原因之一是椎间盘的低度感染。
2 有关椎间融合:椎间融合需多种细胞和活性因子的参与,其融合过程受到多种因素的影响[12-13]。临床上具有多种植骨材料,目前最常用的植骨方式为自体松质骨移植和自体非血管化皮质骨移植[14-15]。本研究采用自体局部骨粒填充入椎间融合器并置入椎间隙,自体局部骨粒来源于自身组织,具有操作简单、成骨能力强,取材方便、骨诱导快,炎症反应较少,花费小、损伤低、易于融合等特点,为及早融合提供了有利条件。骨生成、骨传导及骨诱导是骨移植进行椎间融合的重要特性。带有自体局部骨粒的椎间融合器不足之处在于它不能单独使用,必须联合应用后路椎弓根螺钉及花费较大等缺点。一些报告表明随着时间的推移,Modic1型信号(椎间不稳定)将逐渐改变为2型(稳定),但这种说法的可靠性尚不清楚。目前的主要研究为Modic 1型改变在后外侧融合手术后转变为其他型的变化。分段融合手术也经常作为伴有Modic 1型改变和2型改变的退行性腰椎间盘疾病治疗。有文献指出未融合与Modic I改变持续存在关联,目前有学者采用椎间融合术治疗伴有Modic改变的退行性腰椎疾病患者,发现所有椎间融合患者均有2型Modic改变,而椎间未融合的患者均出现1型Modic改变。原因可能为未融合患者的Modic 1型改变可能与肉芽组织的修复、炎症、水肿和充血改变有关。而本研究主要分析2型Modic改变是否为椎间融合的影响因素。Chataigner等[16]研究了56例慢性下腰痛患者接受前路植骨手术,他们的最佳结果是在Modic 1型病变患者中获得的。结果在Modic 2型病变患者中较差,在5个非融合患者中,3个Modic 2型改变患者需要后翻修手术。Vital et al 等[17]使用后外侧融合术治疗了17例伴有1型Modic改变的慢性下背痛患者,评估其临床效果显示所有1型改变已转换,其中76.5%转换为2型改变,23.5%转换为正常,并且在所有患者的临床症状均得到改善,他们认为,椎间融合可能为Modic 1型发生改变的基本因素之一,可能是通过纠正其机械不稳定性,并且这些改变似乎是关节融合术后良好的外科指标。说明Modic 1型改变与不稳定性以及与不稳定性相关的疼痛性疾病有关。Kwon[18]等人采用PLIF治疗了带有椎体终板变化的退行性腰椎间盘疾病患者,经过长期随访临床疗效,结果表明Modic 1型、2、3型改变患者的融合率分别为80.8%、83.6%、20%,而Modic 3型术后改变率为54.5%,说明Modic改变并非一成不变,各型之间可以相互转化。TLIF手术方式是从传统手术方法PLIF发展而来,具有一定的益处,虽然不能提供更广泛和更熟悉的手术区域,神经根充分减压以,但术后脊柱更加稳定,在不明显牵拉硬膜囊的情况下,安全进入椎间隙,从后路达到前方和后方的融合,PLIF则通过双侧更偏内的入路达到同样的目的,所以TLIF手术方式降低了手术并发症[19-20]。根据Woff理论,张应力可以促进骨融合,而拉应力则抑制骨融合。TLIF手术方式使后部结构可能承受更多重力和前部分别可能承受较小的重量,扩大椎间隙,增加了融合率,降低了假关节的形成的风险。本研究通过术后6个月随访,观察术后6个月腰椎CT,发现对照组融合率较好,笔者分析其原因可能为ModicⅡ型(出血、水肿、损伤修复、细菌学因素、肿瘤坏死因子、白细胞介素、细胞外毒素、脂肪酶 、蛋白酶 、透明质酸酶等产生)改变所致,但是目前有关终板 Modic改变的发病机制仍不明确。然而影响椎间融合的因素有很多,还包括局部力学稳定性、骨质量、椎间融合器因素、植骨量、纤维环及软骨终板及残存的软组织处理程度、营养状况和全身性疾病(如糖尿病和恶病质)等。本研究为回顾性研究,所有随访的患者行 6个月腰椎CT检查,探讨脊柱融合术后Modic改变对其融合率的影响,本研究患者人数相对较少,随访时间较短,由于随访困难,未研究Modic 1型和Modic 3型信号对融合的影响,术后随访也未采用MRI检查,忽略了Modic 1型和Modic 3型是否为融合率的额外影响因素。
3 脊柱椎间融合的影像学评价:CT和X射线是目前临床上判断脊柱融合应用最普通、简单的2种检查方法。关于二者有各自的优缺点。腰椎正侧位片目前是腰椎融合术前检查必不可缺,也是最基本的检查方法,也是术后评价融合率常用的影像学方式。CT可以提供融合节段骨的形态、范围、位置等[21]。CT对椎间融合率判断较平片更加具有说服力,CT扫描的层厚可以达到1mm,还可进行有效的二维、三维重建[22]。Sugiyama等[23]认为相对于单纯X射线片,静态平片、CT及动态X射线片三者的准确性、敏感性、特异性更高,他们也认为相比X射线片,CT检查的准确性要更高。当然也有研究表明[24],对腰椎融合的研究表明CT与X射线在特异度上无明显差异。本研究采用Mayer等的 CT 融合评价,相比X射线片,其敏感度、特异度更好。其融合分为4级,1 级: 完全融合; 2 级: 大部分融合;3级:部分融合;4 级:未融合;通过目前的文献报道,笔者认为,相比X射线片,CT检查其在敏感度、特异度等方面更优,但CT检查具有花费较高、随访较困难、射线剂量大等缺点。然而,可靠的评价还包括患者的症状、体征等。
总之,在脊柱融合与否的判定上,目前X射线和CT是最常用及最普遍的2种检查方法,二者的原理基本接近,但各有利弊,对于X射线,CT检查结果更加可靠、准确、真实,为大多数学者所采纳,尤其在临床及科研工作中将CT检查作为一项可观、必要的判断指标。因此,腰椎终板伴有ModicⅡ型改变的患者经椎间孔入路椎体间融合术(Transforaminal Lumbar Interbody Fusion,TLIF)后的短期椎间融合率相比腰椎终板无ModicⅡ型改变的患者较低,腰椎终板ModicⅡ改变可能是影响TLIF术后短期椎间融合率的重要因素之一。

