糖尿病合并冠心病患者血脂水平及载脂蛋白B/载脂蛋白A1比值与患者预后相关性分析
唐仁强,张肃川,肖勇强
(1.四川省自贡市中医医院检验科,四川 自贡 643000;2.四川省自贡市第一人民医院a.检验科,b.心内科,四川 自贡 643000)
随人口老龄化加剧,人们生活水平提高,我国2型糖尿病(T2DM)患病急剧上升[1]。与此同时,其引发的心血管病发病率亦居高不下,研究显示约23%的T2DM患者已存在冠心病(CHD)[2]。经皮冠状动脉介入术(PCI)为治疗CHD的有效手段,但有研究表明T2DM合并CHD患者PCI术后主要心血管不良事件(MACE)]发生率高于非T2DM患者,预后较差[3]。脂蛋白(TRL)在动脉内膜沉积是动脉粥样硬化(AS)斑块形成的重要起始过程,TRL代谢受载脂蛋白的调控,可能与患者不良预后存在一定联系[4]。本研究分析血脂水平及载脂蛋白B(ApoB)/载脂蛋白A1(ApoA1)比值(ApoB/ApoA1)与T2DM合并CHD患者预后相关性,以期为患者预后评估提供帮助,现报道如下。
1 资料与方法
1.1 一般资料2016年4月至2018年4月两家医院经PCI治疗的120例T2DM合并CHD患者。纳入标准:①符合《中国2型糖尿病防治指南》[5]中T2DM诊断标准和《实用内科学》[6]中CHD诊断标准者;②年龄≥20岁者。排除标准:①合并恶性肿瘤者;②合并心肌病或瓣膜病、中枢神经系统疾病、肝肾疾病、自身免疫系统疾病、传染性疾病及感染性疾病者;③临床资料不全者。其中男76例,女54例;年龄37~77岁[(66.37±12.82)岁];T2DM病程1~18年[(5.23±1.04)年];CHD病程1~11年[(3.57±0.72)年]。根据其预后情况[术后12个月内是否发生主要心血管不良事件(MACE)]将其分为MACE组(n=38)和非MACE组(n=82),MACE包括心绞痛反复发作、心肌梗死、心力衰竭、支架内血栓、心源性猝死等。所有患者均知情同意。
1.2 方法比较两组患者一般资料、血脂指标[三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)]、ApoB、ApoA1水平和ApoB/ApoA1差异,分析影响T2DM合并CHD患者PCI术后发生MACE的影响因素,评估血脂水平及ApoB/ApoA1对T2DM合并CHD患者PCI术后发生MACE的预测价值。
1.3 统计学方法采用SPSS 20.0统计学软件分析数据。计数资料比较采用χ2检验;计量资料比较采用t检验;影响因素分析采用Logistic回归分析;对血脂水平及ApoB/ApoA1进行ROC曲线分析,分析其对T2DM合并CHD患者PCI术后发生MACE的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 影响T2DM合并CHD患者PCI术后发生MACE的单因素分析MACE组年龄、TG、LDL-C、ApoB水平及ApoB/ApoA1高于非MACE组(P<0.05)。见表1。
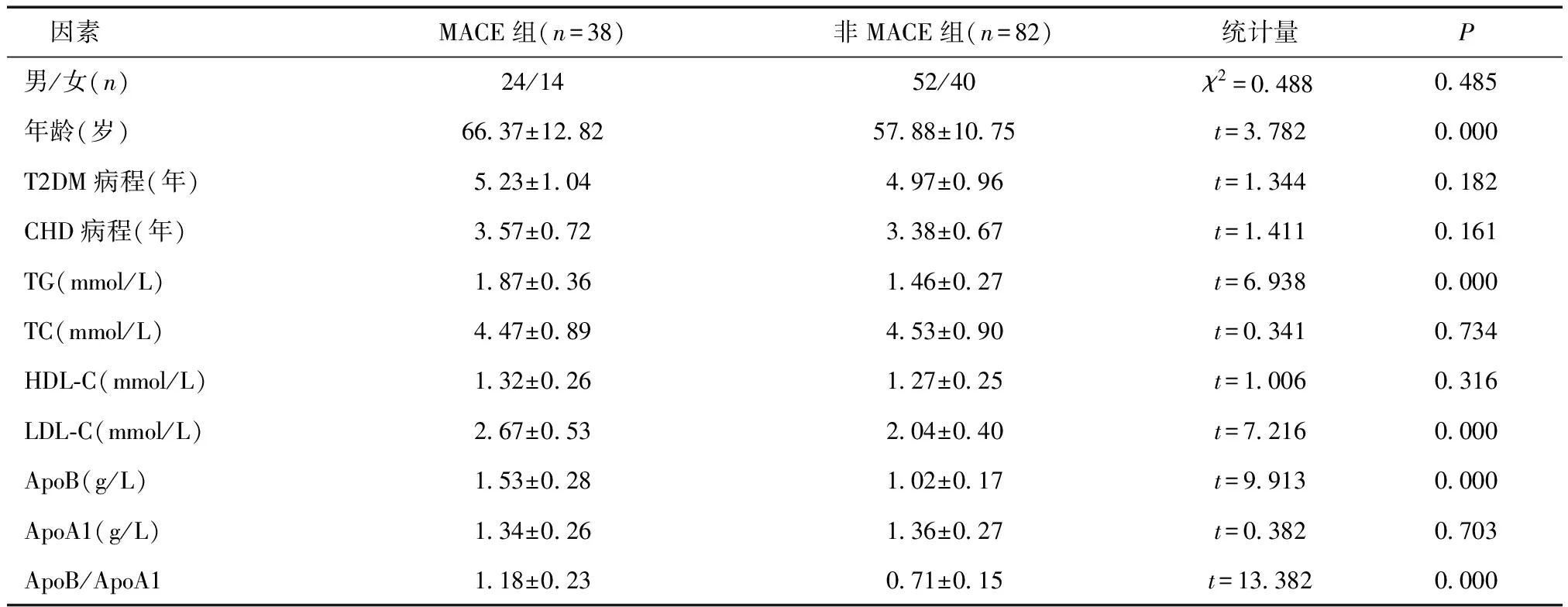
表1 影响T2DM合并CHD患者PCI术后发生MACE的单因素分析
2.2 影响T2DM合并CHD患者PCI术后发生MACE的多因素分析结果显示:T2DM合并CHD患者LDL-C、ApoB水平及ApoB/ApoA1与其术后发生MACE密切相关(P<0.05)。见表2。
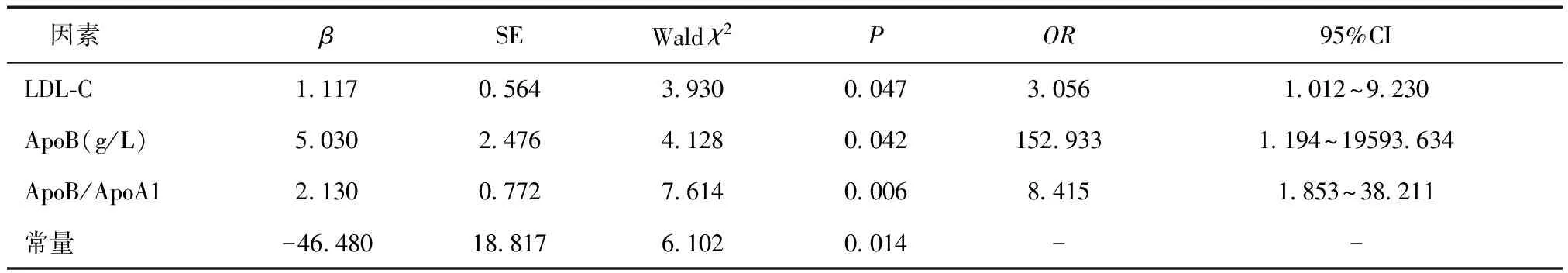
表2 影响T2DM合并CHD患者PCI术后发生MACE的多因素分析
2.3 血脂水平及ApoB/ApoA1对T2DM合并CHD患者PCI术后发生MACE的预测价值LDL-C预测ROC曲线显示AUC为0.747,临界值为2.49 mmol/L,敏感性、特异性分别为0.767、0.667。ApoB/ApoA1预测ROC曲线显示AUC为0.841,临界值为0.88,敏感性、特异性分别为0.837、0.854。二者联合预测ROC曲线显示AUC为0.971,敏感度、特异度分别为0.878、0.946,优于各自单独预测(P<0.05)。见图1。
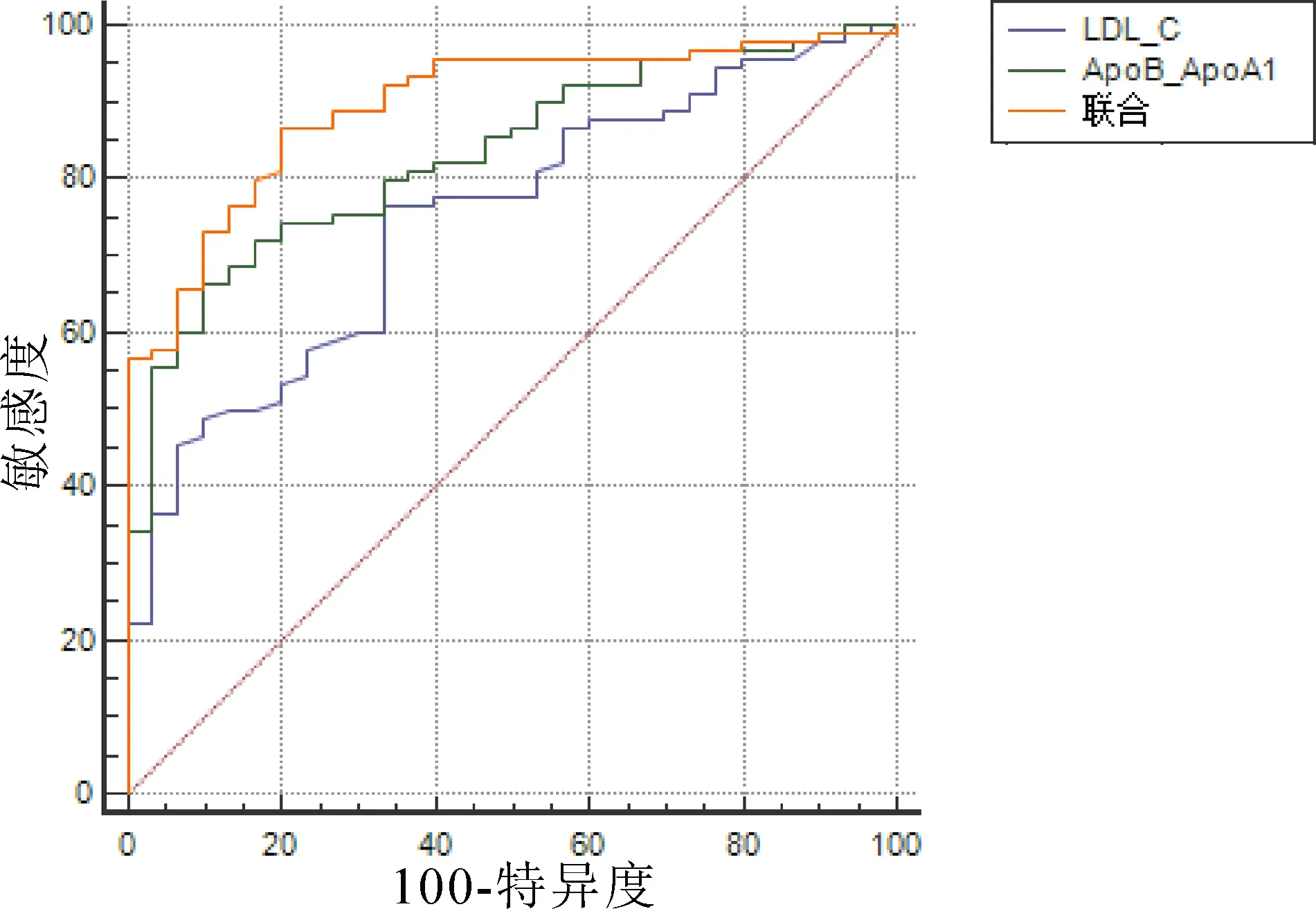
图1 LDL-C、ApoB/ApoA1及2者联合预测T2DM合并CHD患者PCI术后发生MACE的ROC曲线
3 讨论
目前T2DM、CHD已经逐渐成为威胁人类健康的两大疾病。T2DM为代谢综合征(MS)的肝脏表现,胰岛素抵抗(IR)是代谢综合征的核心,于T2DM等MS相关病变中普遍存在[7,8],与AS密切相关,易促成动脉粥样硬化性心血管病。T2DM患者不仅易合并CHD,且相关研究表明,T2DM合并CHD患者MACE发生率较高,T2DM死亡患者中合并CHD的患者占比高达69.5%,预后较差[9,10]。
T2DM患者常常合并血脂紊乱,IR可通过促进脂肪动员和抑制极低密度脂蛋白(VLDL)及乳糜微粒(CM)清除,使富含TG的TRL增加;亦可提高肝脂酶、胆固醇酯转移蛋白活性,加强TRL与低密度脂蛋白(LDL)、高密度脂蛋白(HDL)间的脂质交换,进而使小而密低密度脂蛋白(sLDL)水平显著升高,HDL-C水平显著降低。血脂异常是AS的重要病理生理基础,HDL-C通过胆固醇的逆转运,清除血液及组织中过多的胆固醇,对AS形成具有阻碍作用[11,12]。本研究中,MACE组患者LDL-C水平高于非MACE组,且Logistic回归分析显示:T2DM合并CHD患者LDL-C水平与其术后发生MACE密切相关,可见T2DM合并CHD患者LDL-C水平升高将增加MACE发生风险,推测与高水平LDL-C加剧AS程度有关。
HDL-C主要参与胆固醇从外周到肝脏的逆向转运,ApoA1主要存在于HDL中,是卵磷脂胆固醇脂酰转移酶活化剂,可通过活化该酶使胆固醇转化为胆固醇酯,促进胆固醇的运输,调节HDL代谢,抑制动脉壁平滑肌细胞社区LDL-C,防止胆固醇在细胞内过度堆积[13]。含ApoB的潜在致AS颗粒中不含ApoA1,故多数情况下ApoA1仅反映血管保护成分。
apoB分为ApoB-100和ApoB-48,主要存在于LDL、CM中,是LDL的主要载脂蛋白,在运输内源性胆固醇、TG及LDL的代谢中发挥重要作用[14]。ApoB可作为ApoB、E受体的配体促进肝脏和外周组织摄取胆固醇。血浆中90%的ApoB存在于LDL,可反映LDL的颗粒数,但其与血浆中LDL-C浓度并非始终保持一致,LDL-C水平正常或偏低时,高水平的ApoB则表示最易导致AS的sLDL数量增加,更易氧化并促进炎症反应和AS斑块形成。VLDL、中间密度脂蛋白(IDL)等包含ApoB的大颗粒则可通过抑制纤溶系统和刺激炎症反应产生细胞因子来增加AS发生风险。ApoB/ApoA1则反映了血浆中致AS及抗AS因素间的平衡点。本研究中,MACE组患者ApoB/ApoA1高于非MACE组,且Logistic回归分析显示:T2DM合并CHD患者ApoB/ApoA1与其术后发生MACE密切相关,可见T2DM合并CHD患者存在不同程度的致AS及抗AS因素失衡,ApoB/ApoA1增大将增加MACE发生风险。本研究经ROC曲线分析,显示LDL-C、ApoB/ApoA1对T2DM合并CHD患者PCI术后MACE发生情况有一定帮助,且二者联合预测AUC、敏感性、特异性高于各自单独预测,具备更好的预测价值。
综上所述,T2DM合并CHD患者LDL-C水平及ApoB/ApoA1与其不良预后密切相关,二者联合检测对预测患者预后有一定价值,对防治措施的及早实施、患者预后改善有积极意义。

