颗粒体上皮蛋白前体在脓毒血症中的变化及其与疾病严重程度的关系
储珍玉,侯淼,黄芳,王俊,郝艳,黄坚,金钧△
1苏州大学附属第一医院重症医学科(江苏苏州 215000); 2苏州大学附属儿童医院心血管内科(江苏苏州 215025)
脓毒血症是由于感染引起的全身炎症反应综合征[1],国内外报道显示ICU中脓毒血症患者比例约占40%,病死率高达30%~60%[2]。因此,探讨早期反映脓毒血症疾病严重程度的生物学标志物,对指导脓毒血症的诊治并降低病死率有重要的临床意义。研究表明,脂肪组织不仅可以作为机体的能量储存器官,还可以通过分泌脂肪细胞因子,参与机体炎症和免疫反应的调节。近期的研究发现,脓毒血症患者血清脂肪细胞因子脂联素[3]、瘦素[4]水平均明显变化,并可影响脓毒血症患者的预后。因而,脓毒血症患者中脂肪细胞因子的功能失调及其与脓毒血症的关系正成为近期的研究热点。颗粒体上皮蛋白前体(progranulin,PGRN) 是一种新的脂肪细胞因子,既往研究提示,PGRN有趋化作用,可以吸收单核细胞和单核细胞趋化蛋白1,并与免疫细胞生成的细胞因子共同参与急性或慢性炎症反应过程[5]。但是目前国内外关于脓毒血症患者PGRN水平的变化规律及其与疾病严重程度关系的研究十分有限。本研究拟探讨脓毒血症患者PGRN在脓毒血症中的变化情况,并进一步探讨PGRN与脓毒血症炎症和疾病严重程度的关系。
1 资料与方法
1.1 一般资料 选择2017年6月至2017年12月入住苏州大学附属第一医院急诊ICU符合SEPSIS 3会议脓毒血症诊断标准[6]的患者41例为脓毒血症组,其中男32例,女9例,并以20例健康志愿者作为对照组,两组患者临床资料见表1。排除标准:24 h内死亡或转出ICU患者;年龄<18岁,妊娠,人类免疫缺陷病毒/获得性免疫缺乏综合征(HIV/AIDS),基础疾病为血液系统疾病,入住ICU前6个月使用免疫抑制剂或接受细胞毒性治疗,2型糖尿病,重度肥胖[体质指数(BMI)>35 kg/m2],严重代谢性疾病如甲状腺功能亢进、甲状腺功能减退等患者;入ICU前6 h内进食者;自动出院要求终止治疗者。本研究经医院伦理委员会通过,所有入选患者或授权人(当本人无行为能力时)签署知情同意书。


项目对照组(n=20)脓毒血症组(n=41)P值年龄(年)61.34±13.3559.44±17.330.667性别(例)0.718 男1532 女59上机时间(d)7.30±8.78-住院时间(d)16.07±12.55-BMI(kg/m2)25.86±6.3224.33±4.450.273PCT(μg/L)1.34±0.2825.38±12.180.001CRP(μg/mL)4.11±1.0434.43±14.040.001TNF-α(pg/mL)3.12±0.7816.01±7.920.001APACHEⅡ18.93±8.73-SOFA10.81±3.87-
1.2 检测指标及方法 脓毒血症患者分别在收住ICU当天、治疗3及7 d清晨空腹采集外周静脉血,健康志愿者于空腹6 h后采集外周静脉血,3 000g×10 min离心,分离血清。分别用于进一步检测。采用酶联免疫吸附试验(ELISA)血清检测炎症因子降钙素原(procalcitonin,PCT)、C反应蛋白(C-reactive protein,CRP)、肿瘤坏死因子-α(tumor necrosis factorα,TNF-α)和PGRN的浓度,试剂盒由均由美国R&D公司提供。记录患者生命体征等基本资料,并进行急性生理学与慢性健康状况评分系统Ⅱ(APACHE Ⅱ)、序贯器官衰竭评分(SOFA),记录机械通气时间和住院时间。
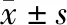
2 结果
2.1 脓毒血症患者血清PGRN浓度 脓毒血症患者入ICU时血清PGRN浓度明显低于对照组[(212.01±101.57)vs(432.11±67.44)ng/mL,P<0.001],但治疗3 d后PGRN血清浓度[(312.33±79.55)ng/mL]高于入院时水平(P<0.001),治疗7 d后PGRN水平[(378.12±57.43)ng/mL]高于入院3 d(P<0.001)及入院时水平(P<0.001)。男性患者与女性患者血清PGRN水平差异无统计学意义[(217.67±106.50)vs(190.56±81.91)ng/mL,P>0.05]。见图1。
2.2 血清PGRN浓度与临床资料的相关性比较 脓毒血症患者入ICU时血清PGRN浓度与BMI呈正相关,与年龄无相关性。入ICU时血清PGRN浓度与CRP、PCT及TNF-α水平均呈负相关。见表2。
2.3 血清PGRN与脓毒症严重程度的相关性 脓毒血症患者入ICU当天血清PGRN浓度与SOFA和APACHE Ⅱ评分均呈负相关,但与机械通气时间、住院时间指标无相关性。见表3。
3 讨论
脓毒血症是由细菌感染导致的系统性炎症反应综合征,具有高发病率、高病死率的特点,是当今重症医学所面临的最大挑战[7]。因此,寻找早期合适的脓毒血症监测指标,以反映其炎症程度及预后,对脓毒血症的诊疗具有重要的临床意义。近年来的研究表明脂肪细胞因子在脓毒血症发病过程中发挥关键作用[8],这为脓毒血症的检测提供了新的思路。本研究发现脓毒血症患者血清脂肪细胞因子PGRN水平较正常人群明显降低,且PGRN水平与炎症因子水平、脓毒血症疾病严重程度呈负相关,提示脂肪细胞因子PGRN水平可作为判断脓毒血症患者炎症程度和预后的新指标。

A:脓毒血症患者入ICU时血清PGRN与对照组比较;B:脓毒血症患者入ICU时、治疗3 d和治疗7 d血清PGRN比较。与入院时比较*P<0.05
图1脓毒血症患者血清PGRN浓度

表2 血清PGRN与BMI、年龄和炎症因子的相关性

表3 血清PGRN与脓毒症严重程度、住院和机械通气时间的相关性
PGRN是一种新的脂肪细胞因子,是由593个氨基酸构成的生长因子类蛋白,分子量为68.5~90 kDa,其在脂肪细胞、免疫系统和神经元细胞中广泛表达,目前研究证实其在包括早期胚胎发生,伤口愈合、动脉粥样硬化,肥胖和神经退行性疾病中发挥重要作用[9]。既往动物实验发现,PGRN基因敲除小鼠的巨噬细胞中,抗炎细胞因子白细胞介素-10水平明显降低,而经内毒素注射干预后,PGRN基因敲除小鼠血清中炎症细胞因子水平明显高于野生型(WT)小鼠[10],提示体内PGRN的缺乏可能加剧炎症的发生;而另一方面,重组PGRN(rPGRN)可抑制金黄色葡萄球菌感染小鼠肺部的细菌生长,并降低其肺损伤和死亡率[11],说明PGRN是一种保护性蛋白,可发挥抗炎、抗感染的保护性作用。
本研究中脓毒血症患者血清PGRN水平较正常人群明显降低,说明机体在脓毒血症感染后其保护反应减弱,提示PGRN可能参与脓毒血症的发展过程。既往临床研究也发现了类似的研究结果,蕈样真菌病患者其血清PGRN水平较正常人明显减少,且其低表达与皮肤的反复感染有关[12],支持PGRN对感染的具有保护作用。但是近期Zou等[11]发现社区获得性肺炎患者血清PGRN水平较正常人增加,与本研究结果不一致。我们推测这种不一致,可能与本研究中研究对象的感染严重程度明显较高有关,提示感染严重程度可能是影响循环中PGRN浓度的重要因素。
进一步,我们发现随着ICU的治疗,入院3、7 d的血清PGRN水平较入院时逐渐上升。目前研究显示,PGRN可通过PI3K和ERK/MARK途径增加细胞增殖和迁移,进而促进炎症反应后的组织修复[13];并且PGRN可通过促进巨噬细胞募集在败血症期间在宿主防御中起重要作用[14]。因此随着治疗的进展,脓毒症患者PGRN水平逐步上升,说明机体抗炎、修复能力恢复,提示PGRN可作为脓毒血症病程中抗炎和修复能力恢复的指标。但目前有关感染性疾病中PGRN浓度变化趋势的研究尚且十分有限,近期动物实验发现,肠道感染小鼠发病内其血清及腹腔灌洗液PGRN浓度随病程时间逐步增高,且与死亡率负相关[14],这与本研究的发现类似。但是PGRN在临床感染性疾病中变化规律仍需要进一步的大样本临床实验证实。
已有研究显示炎症因子PCT增加可以提示感染的存在,尤其是在革兰阴性杆菌引起的全身感染时,PCT水平可明显升高[15]。CRP、TNF-α均是反映机体炎症反应及疾病严重程度的非特异性指标[16]。本研究中PGRN水平与急性炎症因子CRP、PCT及TNF-α均呈负相关[17],而既往体外实验也发现,PGRN可通过作为TNF-α受体的配体与TNF-α竞争性阻断TNF-α的信号通路来发挥抗炎作用[18],因此提示PGRN可能在通过降低促炎细胞因子的产生控制炎症强度,从而在感染中发挥积极的保护作用。近期的临床研究也类似发现,COPD患者血清PGRN水平与气道分泌物中细菌负荷、中性粒细胞炎症标志物均呈负相关[19],进一步支持PGRN在对炎症的负性控制作用。
进一步,我们分析了PGRN浓度与脓毒血症严重程度和预后指标的相关性。SOFA评分和APACHE Ⅱ评分系统作为目前临床上广泛应用的危重症评分系统[20-21],可以较为准确地评价患者脏器功能障碍程度,预测患者死亡风险,判断重症患者疾病危重程度,并为疾病严重性分级提供依据。SOFA评分和APACHE Ⅱ评分越高,病情越重,预后越差[22]。本研究中PGRN浓度与SOFA及APACHE Ⅱ评分均呈负相关,提示PGRN水平可能影响脓毒血症的病情程度和预后,而血清PGRN绝对水平及变化趋势可能对判断疾病预后有一定提示意义。但是,本研究并没有发现PGRN浓度与住院时间和机械通气时间无关,可能与本研究样本量相对较小有关。
综上所述,本研究发现脓毒血症患者血清PGRN水平明显下降,且PGRN浓度与炎症水平和疾病严重程度呈负相关,说明PGRN可能是脓毒血症发病过程中的一种重要保护性应答因子,其参与脓毒血症的病理生理过程,并影响预后。因此,血清 PGRN可作为脓毒症的监测指标,在危重医学中具有监测病情和预测预后的实用价值,但其复杂的作用机制及变化规律等问题有待进一步研究。

