肩胛骨恶性肿瘤保肢手术的功能评价分析
张本源, 高原, 夏铁男, 张芷豪, 邱恩铎, 张晓晶, 商冠宁
肩胛骨肿瘤由于症状和体征通常轻微且不具有特异性,早期很难被发现,通常在就诊前肿瘤体积已较大,且多扩展至胸壁和肱骨近端,侵犯了周围血管及神经。大部分肩胛骨恶性肿瘤需要广泛切除肩胛骨及周围肌肉,而广泛切除可导致肩关节的不稳定和上肢肌肉力量丧失。全肩胛骨切除后有不同的重建方式,如肱骨悬吊、假体置换、同种异体骨移植、体外照射再植入等,但肩胛骨切除术后重建方法的选择对其术后功能的影响目前尚无定论。本研究通过对我科收治的17例肩胛骨恶性肿瘤患者的手术方式及术后功能情况进行回顾性分析,旨在探讨适合肩胛骨恶性肿瘤患者的保肢手术方式及对其临床功能的影响。
1 资料与方法
1.1 一般资料 选取2015年7月至2018年8月于辽宁省肿瘤医院骨与软组织外科就诊的肩胛骨恶性肿瘤患者17例,其中男6例,女11例,年龄17~74(53.6±15.2)岁。17例中肩胛骨原发性恶性肿瘤9例,其中软骨肉瘤5例、滑膜肉瘤2例、未分化肉瘤1例、浆细胞骨髓瘤1例;转移性肿瘤8例,其中肺癌3例、肝癌1例、喉癌1例、甲状腺癌1例、乳腺癌1例、上皮细胞恶性肿瘤1例。Enneking分期:ⅡB期6例,Ⅲ期11例。
1.2 手术方法 全组患者均行肩胛骨切除术,手术方式依据Malawer分型和Hayashi分型选择。Malawer分型主要针对肩胛带肿瘤、肩关节受累、骨外侵犯广的高度恶性肿瘤,而Hayashi分型主要针对局限于肩胛骨的肿瘤。Malawer有6种分型[1],包括Ⅰ型,肱骨近端关节内切除;Ⅱ型,肩胛骨部分切除;Ⅲ型,关节内全肩胛骨切除;Ⅳ型,关节外全肩胛骨和肱骨头切除(经典Tikhoff-Linberg切除术);Ⅴ型,关节外肱近端及关节盂切除;Ⅵ型,关节外肱骨和全肩胛骨切除。Hayashi有5种分型[2],包括1型,完全性肩胛骨切除术(包括关节外切除术);2型,保留关节盂;3型,保留肩峰;4型,保留肩峰和关节盂;5型,肩胛骨下半部切除。
本组患者采用Malawer分型17例,其中Ⅱ型9例,Ⅲ型6例,Ⅳ型2例;采用Hayashi分型15例,其中1型3例,2型1例,3型3例,4型6例,5型2例。综合两分型结果,最终确定行全肩胛骨切除5例,保留肩峰3例,保留肩峰及肩胛盂8例,肩胛下部切除1例。其中7例(全肩胛骨切除4例、保留肩峰2例、保留肩峰及肩胛盂1例)患者通过补片进行肩胛部软组织修复、肩袖重建及肱骨断端袖套悬吊固定;其余患者采用肌肉复位缝合。
1.3 观察指标及随访 对所有患者进行门诊随访,术后2年内每3个月随访1次,2年后改为每半年随访1次。采用肌肉骨骼肿瘤协会(MSTS)评分系统评估患者的术后功能[3],并记录患者疼痛、肢体功能、生活质量、恶性肿瘤的局部复发以及转移等情况。
2 结果
所有患者随访3~39个月,平均15.9(10.0,23.0)个月。末次随访时,患者MSTS评分平均为75.5%(43.3%~100.0%)。5例行全肩胛骨切除患者的MSTS评分平均为69.4%,其中行补片重建者为71.7%,未行补片重建者为60.0%。3例保留肩峰患者的MSTS评分平均为70.0%,其中行补片重建者为73.4%,未行补片重建者为63.3%。8例保留肩峰及肩胛盂患者的MSTS评分平均为83.8%,其中行补片重建者为93.3%,未行补片重建者为82.4%。1例肩胛下部切除患者未进行补片重建,其MSTS评分为83.3%。
所有患者的肩部活动均受到一定程度的限制,但总体来说,患者对术后手、肘功能及手部灵活性是满意的。患者术后的疼痛症状完全缓解,均无感染、切口愈合延迟等并发症发生。9例肩胛骨原发恶性肿瘤中复发1例,无转移和死亡患者;8例转移性肩胛骨恶性肿瘤患者中复发1例,死亡3例,其中死亡原因均为原发病转移。5例全肩胛骨切除患者中1例死亡;3例保留肩峰者中复发1例;8例保留肩峰及肩胛盂者中2例死亡;1例肩胛下部切除者复发(表1)。
表1 17例肩胛骨恶性肿瘤患者的基本信息、切除方式、MSTS评分及临床结果
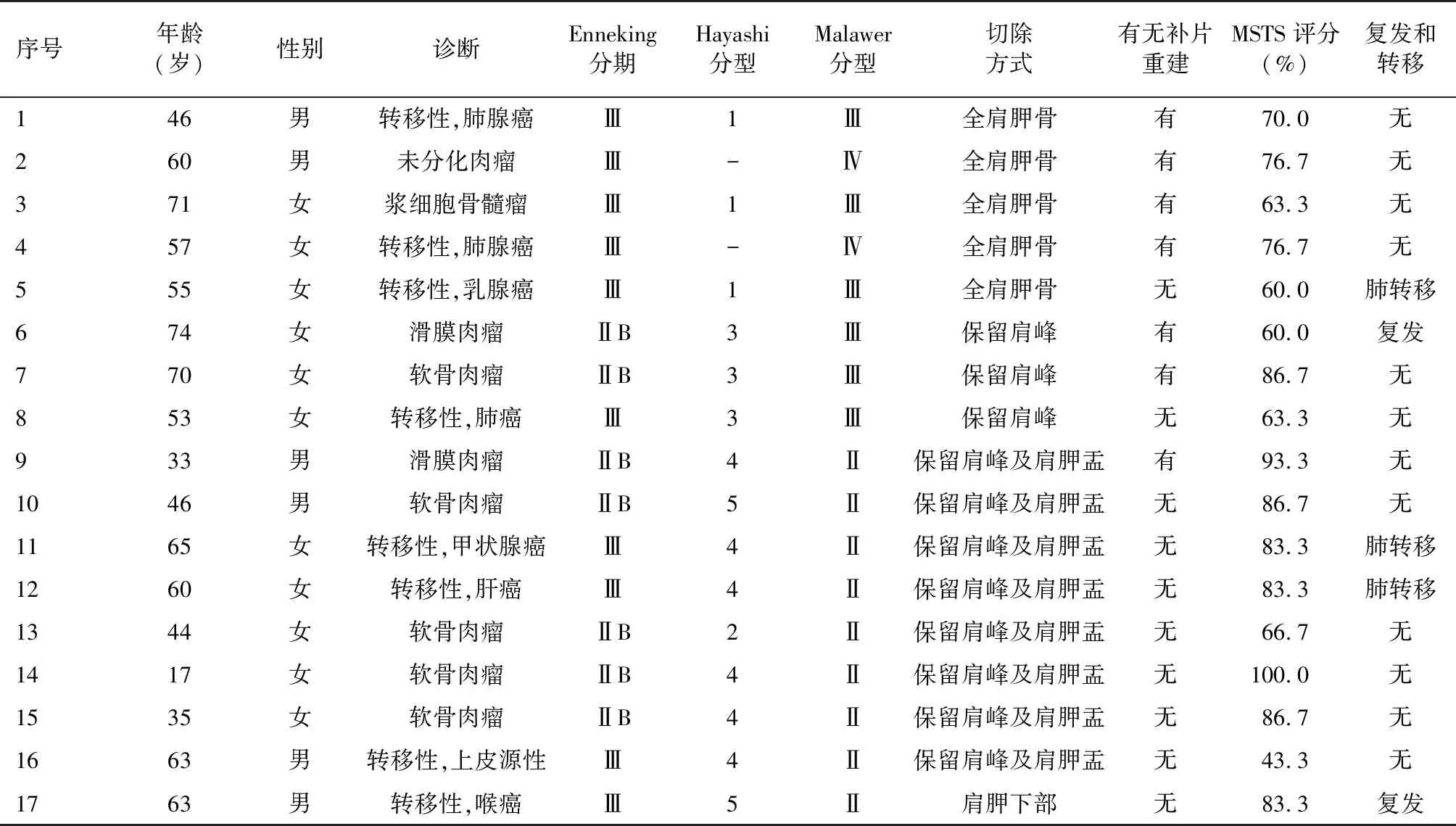
序号年龄(岁)性别诊断Enneking分期Hayashi分型Malawer分型切除方式有无补片重建MSTS评分(%)复发和转移 146男转移性,肺腺癌Ⅲ1Ⅲ全肩胛骨有70.0无 260男未分化肉瘤Ⅲ-Ⅳ全肩胛骨有76.7无 371女浆细胞骨髓瘤Ⅲ1Ⅲ全肩胛骨有63.3无 457女转移性,肺腺癌Ⅲ-Ⅳ全肩胛骨有76.7无 555女转移性,乳腺癌Ⅲ1Ⅲ全肩胛骨无60.0肺转移 674女滑膜肉瘤ⅡB3Ⅲ保留肩峰有60.0复发 770女软骨肉瘤ⅡB3Ⅲ保留肩峰有86.7无 853女转移性,肺癌Ⅲ3Ⅲ保留肩峰无63.3无 933男滑膜肉瘤ⅡB4Ⅱ保留肩峰及肩胛盂有93.3无 1046男软骨肉瘤ⅡB5Ⅱ保留肩峰及肩胛盂无86.7无 1165女转移性,甲状腺癌Ⅲ4Ⅱ保留肩峰及肩胛盂无83.3肺转移 1260女转移性,肝癌Ⅲ4Ⅱ保留肩峰及肩胛盂无83.3肺转移 1344女软骨肉瘤ⅡB2Ⅱ保留肩峰及肩胛盂无66.7无 1417女软骨肉瘤ⅡB4Ⅱ保留肩峰及肩胛盂无100.0无 1535女软骨肉瘤ⅡB4Ⅱ保留肩峰及肩胛盂无86.7无 1663男转移性,上皮源性Ⅲ4Ⅱ保留肩峰及肩胛盂无43.3无 1763男转移性,喉癌Ⅲ5Ⅱ肩胛下部无83.3复发
3 讨论
流行病学报道显示,肩胛带是原发性恶性骨肿瘤的第三大好发部位,包括肱骨近端、肩胛骨和锁骨,但仅肩胛骨的恶性肿瘤发病相对罕见[4]。Unni等[5]报道称,280例原发肩胛骨肿瘤中良性(包含中间型)74例(26.43%),恶性206例(73.57%)。Cleeman等[6]认为肩胛骨处的肿瘤为恶性的可能性大。Rizzoli数据库中,有7 830例原发恶性骨肿瘤,仅248例(3.2%)发生在肩胛骨区域[7]。高明等[8]对166例肩胛骨肿瘤进行分析发现,其中原发性恶性肿瘤占44.58%,转移瘤占19.88%。原发性恶性肿瘤中以软骨肉瘤(41.89%)、Ewing肉瘤(22.97%)、骨肉瘤(16.22%)最为常见。本组17例肩胛骨恶性肿瘤中原发性恶性肿瘤9例(53%),其中软骨肉瘤(5例)所占比例最高,这与文献报道基本一致。
20世纪70年代之前,上肢截肢和肩胛带离断是治疗肩胛带恶性骨肿瘤的主要方法,但目前约95%的病例可行保肢手术[1]。肩胛骨切除丧失了肩关节悬吊位点,从而导致肩关节活动严重受损,因此肩胛骨切除术后的骨性重建显得尤为重要,其具有恢复肩胛骨骨性支撑及周围肌肉的附着,改善肩关节功能的作用。目前重建的方式有肱骨悬吊[9-10]、同种异体骨重建[11]、体外照射[12]、假体置换再植入等[13-15]。尽管肩胛骨切除术早在1819年就已经开始,但肩胛骨切除术后重建方法的选择对维持术后最佳功能仍有争议。肱骨悬吊是肩胛骨切除术后常用的重建方法,保留了手、肘的功能,且并发症发生率低。但术后患者对肩关节活动度和外观接受程度不满意,MSTS评分为54%~69%。Mayil Vahanan等[9]研究显示肱骨悬吊术后7个月随访出现肩关节下垂、外展受限。Puchner等[10]研究显示,15例肩胛骨切除行肱骨悬吊,MSTS评分平均为69%,4例出现创面愈合不良。同种异体骨移植的重建有较好的外观和肿瘤学效果。Capanna等[4]研究表明,同种异体骨重建的优点在于可以更好地重建肩胛骨周围肌肉及关节囊,更准确地恢复原有的生理解剖,具有较好的稳定性,避免了感染、脱位等并发症。Mnaymneh等[11]研究表示同种异体骨重建是一种生物替代方法,可以骨性修复和软组织重建,以优化稳定性和功能。同种异体肩胛骨重建患者的MSTS评分为66.7%~81.7%,但同种异体肩胛骨重建存在资源有限、适应证严格、置换不匹配和异体骨骨折等并发症。体外照射和再植入是骨肿瘤外科生物重建的常用方法,然而应用在肩胛骨肿瘤中少有报道。El Ghoneimy等[12]报道指出,照射后的肩胛骨再植入为肩胛骨全切除术后肌肉附着提供了稳定的支点,从而提高了肩关节抬高范围,MSTS评分平均为87.0%(66.6%~100.0%)。10例患者中有8例前屈和外展均可达到90°以上,但存在骨吸收率较高、切口裂开及延迟愈合等严重并发症。Tang等[13]、Schwab等[14]报道称肩胛骨假体置换术是肩胛骨切除术后安全可靠的重建方法,术后功能结果满意,MSTS评分为76.7%~82.0%,常见并发症有肩关节脱臼、皮肤溃疡、创面坏死及假体周围血肿。Tang等[13]的研究中10例肩胛骨假体重建患者中,1例患者因长期提重物引起球窝关节脱位,1例患者出现浅表伤口感染。Hayashi等[15]指出肩胛骨假体与软组织相容性差,假体因不能固定在骨骼中,常导致术后假体不稳定或错位。
本研究中,软骨肉瘤患者主要行保留肩峰及肩胛盂的部分切除,5例中有2例采用Hayashi 4型;而转移瘤的临床表现与原发肿瘤相关,手术方式采用了瘤段切除,8例中4例采用Malawer Ⅲ型,1例采用Ⅳ型。在切除范围允许且不违反外科手术原则的情况下,通常保留重要骨性结构,如肩峰、关节盂等关于重建方式,本组部分病例采用了补片修复重建的方法。
本研究发现肩胛骨切除术后补片重建可获得较好术后的功能。徐海荣等[16]对5枚无病变髌韧带-补片复合体进行拉力试验及HE染色,结果表明,补片对于重建韧带的附丽具有较好的生物力学特点和组织学表现。补片还具有加强肌腱和松弛及修复韧带的作用,虽然补片对机体而言是一种异物,但已有的临床研究表明补片没有毒性,机体对其没有或者只有轻微的炎症反应,因此应用补片不会增加术后感染的风险[17]。本研究发现全肩胛骨切除或保留肩峰、肩胛盂行补片重建者,与其同类型切除方式未行补片重建者相比,可以获得更高的功能评分。所有未行补片重建的患者,MSTS评分受剩余骨量的影响,即保留肩峰及肩胛盂者MSTS评分平均值(82.4%)高于保留肩峰者(63.3%),保留肩峰者MSTS评分平均值(63.3%)高于全肩胛骨切除者(60.0%)。这与Hayashi等[2]、Gibbons等[18]的报道保留肩峰或关节盂可获得更好功能的结论是相似的。肩袖的保留在恢复肩关节运动中起重要作用,肩袖完整的患者有更好的功能。Zhang等[19]研究表明保留肩袖有助于术后关节活动度的改善。Nota等[20]报道肩胛骨切除术后的上肢功能取决于是否保留肩袖和三角肌。肩袖、三角肌、背阔肌、胸大肌和胸小肌,是肩胛骨切除术后影响肱骨近端的重要稳定因素[21]。Schoch等[22]报道称肩胛骨次全切行局部肌腱转移,术后患者肩关节功能恢复较好,可屈曲至130°,外展至120°,外旋至30°。影响术后功能因素还与年龄相关,本研究中,共2例高龄(>70岁)患者,1例行保留肩峰的肩胛骨切除MSTS评分为63.3%,低于相同手术方式MSTS评分(73.4%);1例行全肩胛骨切除补片重建MSTS评分为60%,低于相同手术方式MSTS评分(71.7%)。其原因可能与高龄患者身体机能较弱、肌肉力量差、重建覆盖松弛、患者对功能诉求不强烈等有关。
综上,肩胛骨切除术后行补片重建者较未行补片重建者,可以获得更好的术后功能。术后功能受剩余骨量、肩袖、年龄及复发等因素的影响。在切除范围允许的前提下,应尽可能保留骨性结构及肩袖。高龄患者术后功能普遍较差,且术后的功能评价结果受复发等因素的影响。

