DRGs评价体系应用于医院管理运行模式探讨
贾 农 罗 薇
按疾病诊断相关分组(diagnosis related groups,DRGs)是一个把患者病情和医疗资源消耗相统一的病例分类系统,是根据疾病诊断、治疗方式、年龄、合并症、并发症、病症严重程度及转归等因素,将患者分入若干诊断组进行管理的体系。DRGs被广泛地认为是一种直接、合理、有效的医疗产出测量单位,利用DRGs可以进行不同服务提供者之间同质病例服务绩效的比较,大大提高了评估结果的可靠性[1]。多年来,由于缺乏对临床能力评价的科学方法与客观指标,评价医院、临床科室、医务工作者水平高低基本以论文、SCI收录指数、科研项目经费、成果以及学历、学位来评定,忽略了临床实践与操作技能的重要性。DRGs恰恰给我们提供了这样一个科学方法与客观指标,是评价临床能力极好的工具[2]。DRGs指标体系将抽象的管理指标进行标准量化,可以方便地用于医院间各科室及科室内部的比较和管理,作为基层医院该如何有效实施呢?本文从构建管理运行模式的角度,阐述某医院是如何具体实施DRGs指标体系的。
1 方法
1.1 DRGs评价体系
DRGs评价体系分为3个维度、6项指标,综合体现医院的服务能力、服务效率、服务质量[1]。见表1。
1.2 高质量的病案首页与编码数据是进行指标评价的基石
DRGs评价指标数据全部来源于病案首页,病案首页涵盖4个部分的内容,分别是患者信息、诊治信息、住院信息、费用信息,共计117个项目。既往在病案首页的填写过程中,大多是临床科室、医技科室、财务科、统计科、信息科各自为阵,鲜有沟通。疾病诊断编码是否反映临床实际,医生不关注;手术操作编码是否完整、正确,医生不关心、编码人员不知晓。这种碎片式工作模式阻碍了团队协作,严重影响首页质量。现在,在信息系统的支持下,临床科室、病案科、财务科、统计科、信息科各部门人员突破信息孤岛的限制,紧密协作,各司其职,各尽其责,建设医院信息高速公路,从源头上实施有效管理,提高病案首页信息填写的完整、准确性[3]。

表1 DRGS评价指标体系
首先,临床医生是实施医疗行为的主体,由临床医师按照规范全面准确地填写病人首页的全部项目,要求是“填得全、写得准”。如,患者信息无缺漏项;诊治信息中主要诊断选对,并发症、合并症填全,手术操作正确完整。
其次,病案人员要正确理解首页上的诊疗信息,对疾病和手术操作根据ICD-10及 ICD-9-CM-3的规则进行编码,做好临床医生的翻译,要求“编得对”。统计人员认真审核病历首页数据,可以根据“卫健统4表”整理事前控制的项目,从患者信息、诊治信息、住院信息、费用信息4个方面对相关数据的逻辑性、非空性把关,并提交信息部门进行事前控制,要求“控得好”,见表2。
再次,财务数据要根据病案首页收费分类数据标准进行归集[4],要求“费用准”。
最后,信息系统保证数据传送无误,防止数据丢失、上传错误,保证数据上传的质量,要求“传的全”[5]。

表2 首页数据逻辑审核控制表(基本信息、住院信息、费用信息、诊疗信息)

表2(续)
1.3 构建合理、有效的管理模式是推进DRGs指标体系的组织保证
医院层面设立相适应的管理组织,领导重视,多部门配合,拟定工作职责,加强协同合作。各管理部门如医务科、质控科、医保科、设备科、药事科、财务科等加强医院运营质控管理,理顺医院流程;信息部门,加强HIS系统整合与提升,实施标准化的数据信息管理;病案统计部门,学习标准编码,提高编码技术。DRGs数据挖掘分析,为医疗管理决策提供数据支持;各临床科室设立DRGs专管员,应用DRGs指标体系改进工作。
1.4 多层面培训和建设高素质的编码人员队伍
培训模式采用“请进来,走出去”,邀请院外行业内专家讲授行业的方向,交流积累的经验,编码人员要了解行业动态,才能与时俱进;邀请院内临床医技专业人员讲述临床过程,编码人员熟悉临床过程,有助于建立完整的编码思维,不漏填,不错填,做好临床医生的翻译。如:根据心脏移植的临床过程,不能只编一个心脏移植的码,要把关键的临床过程描述清楚才完整,分别是心脏移植,低温循环,器官来源[6]。
培训内容注意“点面结合,主题明确”,培训要有重点,有广度,国际疾病分类ICD-10,手术与操作ICD-9-CM-3及诊断填写原则的学习方面是重点,对疾病的临床过程,医技指标要熟悉,这是广度。培训形式多样化,“充分讨论,互帮互学”,建立病案讨论制度。
1.5 建立临床科室DRGs专管员制度
在每个临床科室设立DRGs专管员,围绕职责、权益、任务,制定行之有效的临床DRGs专管员管理办法,对专管员实施重点培训,以点带面,落实科室DRGs的工作。为保证培训效果,DRGs工作组跟进,实施实时督查,对专管员培训效果实行评分制(见表3),奖励先进者,促进落后者。形成医院主导、科室医生主动参与、持续改进首页质量的良好局面。
表3 DRGs专管员科内培训评分表
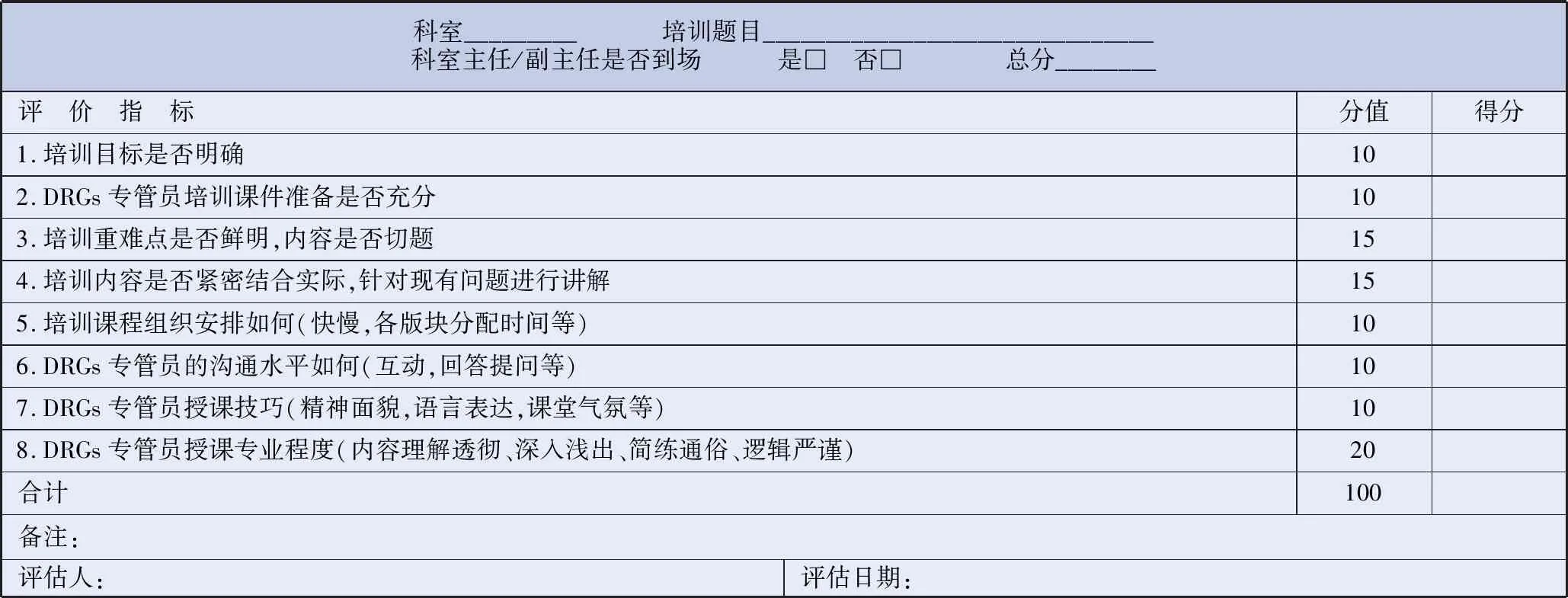
科室_________ 培训题目_______________________________科室主任/副主任是否到场 是□ 否□ 总分________评 价 指 标分值得分1.培训目标是否明确102.DRGs专管员培训课件准备是否充分103.培训重难点是否鲜明,内容是否切题154.培训内容是否紧密结合实际,针对现有问题进行讲解155.培训课程组织安排如何(快慢,各版块分配时间等)106.DRGs专管员的沟通水平如何(互动,回答提问等)107.DRGs专管员授课技巧(精神面貌,语言表达,课堂气氛等)108.DRGs专管员授课专业程度(内容理解透彻、深入浅出、简练通俗、逻辑严谨)20合计100备注:评估人:评估日期:
1.6 交流
针对临床医生不熟悉编码,而编码人员不熟悉临床过程的问题,搭建微信平台,在临床医务人员与病案编码人员之间建立良好的沟通。
针对不同科室的问题,由管理部门主持开展各层面的DRGs专管员促进会,以强带弱。
1.7 层层推进,将DRGs指标引入科室绩效考核体系,用于科室日常管理
围绕DRGs指标体系3个维度(产能、效率、安全),6项指标(DRGs组数、CMI、总权重、时间效率指数、费用效率指数、低风险死亡率),制定各科室定额指标,来综合反映科室的服务能力、服务效率、服务质量,以此实施绩效考评[7-9]。
1.8 PDCA循环
以问题为导向,应用PDCA思维,持续改进,最终形成一整套科学高效、规范有序的运作模式。
2 结果
2.1 构建医院管理运行模式,DRGs效果明显提升
DRG总量、CMI、DRG组数均有提升;时间消耗指数、费用消耗指数在逐年降低。低风险死亡率为零。医院内涵管理有了成效。在全省同级医院综合排名从2015年第12位提升到了2017年的第6位,上升了6位。见表4。
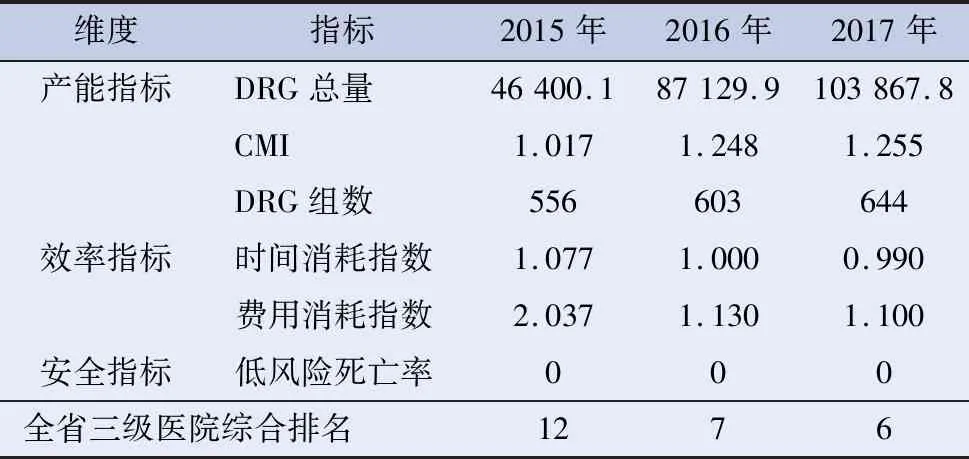
表4 某院2015—2017年DRGs各项指标一览表[10]
2.2 医院病案首页质量的提高
2016年和2017年病案首页质量考核结果见表5,2017年病案首页质量优于2016年(Z=40.949,P<0.001)。
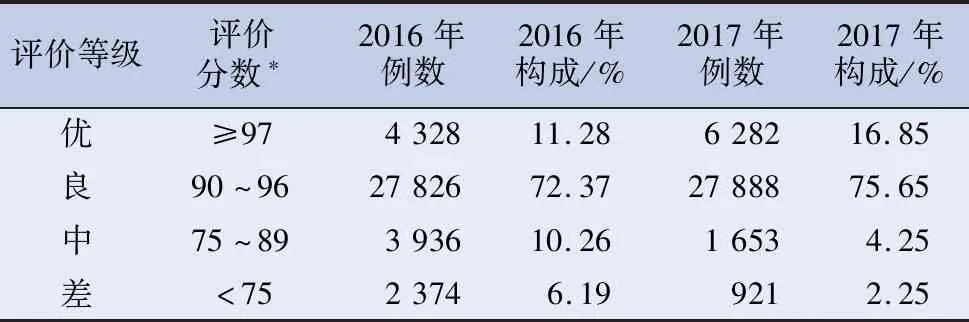
表5 某院2016—2017年病案首页质量考核一览表
注:*打分参照住院病案首页数据质量管理与控制指标(2016版,国卫办医发〔2016〕24号)执行。
2.3 编码人员编码质量的提高
2016年编码人员编码合格率平均值88.2%,2017年编码人员编码合格率平均值92.2%,见表6。2017年编码人员编码合格率高于2016年(t=2.221,P=0.038)。

表6 某院病案编码人员2016—2017年编码合格率一览表
3 讨论
DRGs涉及面广,精细到每一位医务人员,考验的是医院整体管理水平和内涵质量的管理。实施DRGs需要扎实推进基础性工作,DRGs是建立在出院病案首页数据基础上的分组工具,首先要求首页填写要完整规范,医生能够正确选择主要诊断和主要治疗方式,使用的疾病诊断与手术操作名词术语要准确,疾病及手术操作编码要统一标准,采集报送首页数据的信息接口改造要正确无误。这些工作涉及医院临床、医技、财务、病案编码、信息等岗位众多工作人员,需要反复多次培训及督导检查才能逐步提高病案质量,达到分组的标准。
本文探讨了某医院具体实施DRGS指标体系的运行模式。通过架构管理体系,整合医院各方资源,多部门联动,是将DRGs指标体系引入医院管理的组织保证。通过建立临床科室DRGs专管员制度,实施点面结合的培训,提高了每一位临床医生DRGs的知晓率,从源头抓起,让科室医生主动参与,做到病案首页诊断“填得全、写得准”,持续改进病案首页质量。通过多层面的培训,建设高素质的编码人员队伍,力求对每一个诊断“编得对”。通过各种形式的交流,如:搭建微信平台,主持开展各层面的DRGs促进会等,是打破壁垒,在临床医务人员与病案编码人员之间,临床医务人员之间建立良好沟通的有效途径。通过加大考核力度,将DRGs指标引入科室绩效考核体系,用于科室日常管理。通过明确职责,要求其他管理部门如财务、信息等做到“费用准,传得全”。构建合理、有效的运作模式,扎实开展基础性工作,将DRGs指标体系规范引入医院管理,取得了较好的效果。

