彩色多普勒超声和MRI对前置胎盘并胎盘植入的诊断价值和对比分析*
罗 晓
东莞市虎门医院超声科,广东 东莞 523900
近年来我国前置胎盘并胎盘植入的发生率呈不断上升趋势,此种症状不仅将会造成严重的并发症,同时还将对患者的生命安全构成较大的威胁[1]。以往由于技术的缺少,主要以病理诊断作为金标准[2]。随着技术的不断改进,目前临床中常使用彩色多普勒超声与MRI等方式进行检测。为早期发现病变,并进一步的提升确诊率,降低漏诊率与误诊率,则需要将上述两种方式进行联合使用[3]。本研究将探讨彩色多普勒超声与MRI对前置胎盘并胎盘植入的诊断价值与对比分析。
1 资料与方法
1.1 一般资料
选取2017年1月到2018年10月我院门诊产检时拟为胎盘植入的患者共60例作为研究对象,年龄为25~36岁,平均年龄为(30.5±4.9)岁。经病理检测后可知,共有45例患者获得确诊,确诊率为75%。纳入标准:①均为疑似胎盘植入患者;②获得患者及家属的同意。排除标准:①未具有完整的临床资料;②患有严重的合并症。患者及家属了解相应的研究方式后签署知情同意书,同时由医院伦理委员会对本实验进行监督。
1.2 方法
(1)彩色多普勒超声检测。选用PHILIPS-HD7 XE与PHILIPS Affinity 70超声显像仪,将探头频率设定为3.5 MHz,进行纵向、横向与动态探测,首先常规检查胎儿、羊水及附属物情况,然后重点观察胎盘位置、胎盘后间隙、胎盘实质与子宫壁情况,检查是否属于前置胎盘并胎盘植入。
(2)MRI检测。选用德国西门子Novus 1.5T超导型MRI对患者均进行MRI扫描,进行SE序列T1W1(TR400~600 ms,TE5~30 ms)、T2W2(TR1500~2000 ms,TE80~150 ms)及STIR(TR3000~4000 ms,TE80~150 ms)序列扫描。成像参数:矩阵设定为256×256,采集次数为2~3次,厚度设定为3~5 mm,层间距设定为0.5~1.0 mm,根据病变范围扫描层数为24~40层。所有患者均实施常规矢状面与横断面扫描,对于可疑部位使用垂直子宫壁非常规切面法进行扫描及动态增强。
1.3 观察指标
①彩色多普勒超声检查与病理检测的一致性情况。②MRI与病理检测的一致性情况。③联合检测与病理检测的一致性情况。
1.4 统计学处理

2 结 果
2.1彩色多普勒超声检查与病理检测的一致性情况比较。见表1。

表1 彩色多普勒超声检查与病理检测的一致性情况比较(n,%)
2.2MRI与病理检测的一致性情况比较。见表2。
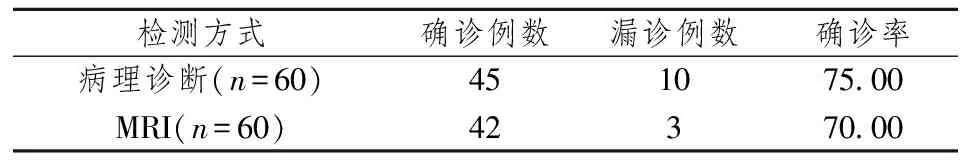
表2 MRI与病理检测的一致性情况比较(n,%)
2.3联合检测与病理检测的一致性情况比较。见表3。

表3 联合检测与病理检测的一致性情况比较(n,%)
3 讨 论
对于前置胎盘并胎盘植入的诊断,以往由于检测技术的缺少,只能够使用常规的超声进行检测,但较易受到膀胱充盈程度、腹壁脂肪以及胎盘位置等因素的干扰,从而无法获得准确的检测结果。随着检测技术的不断进步与检测设备的不断更新,目前临床中多采用彩色多普勒超声与MRI方式进行检测[4]。使用彩色多普勒超声进行检测时,临床检测人员将会明确胎盘不同程度增厚情况,同时能够获得子宫肌层附近区域显示异常的血流丰富信号,因而能够获得较为准确的检测结果;但在实际的检测中,仍然将出现漏诊或误诊现象,究其原因则在于可能受到经腹超声时探头受耻骨联合遮挡、腹壁脂肪等因素的不良影响,同时也可能与检测人员的经验、对胎盘植入的认识程度不足具有一定的关联,因而需要使用一种更加有效的方式进行检测[5]。MRI方式有较高的软组织分辨率,其具有较大的成像范围,在T2WI像中,临床检测人员能够有效的观察到胎盘与子宫肌层之间存在的分界情况;同时此种检测方式将不会受到胎盘附着子宫后壁、腹壁脂肪等因素的不良影响,因而能够获得更加准确的检测结果[6]。
通过相关的学者研究表明,为进一步的减少漏诊与误诊率,需要将彩色多普勒超声与MRI等检测方式进行联合使用,通过彩色多普勒超声检测能够更加全面有效的观察到子宫全貌,同时还能够明确胎盘与子宫壁的关系,准确测量胎盘下缘与宫颈内口的距离;MRI则能够更加全面的观察微血管内血液动力学变化情况,因而将上述方式进行联合检测后能够有效的弥补相互之间的不足[7],从而能够获得更高的确诊率,为患者提供更加良好的治疗方式。在本项研究中,彩色多普勒超声的诊断准确率为63.33%,MRI的诊断准确率为70.00%,联合检测的准确率为73.33%,与上述论断基本一致。
综上所述,本研究认为相比于彩色多普勒超声检测方式,MRI对于前置胎盘并胎盘植入具有更高的诊断价值;但将两种方式进行联合使用时,能够更加有效的提升诊断的准确率,减少漏诊率与误诊率,从而为患者提供更加可靠的治疗。

