超声引导下选择性神经阻滞在肩关节镜术后镇痛的临床应用
宋峰 徐粤新 马姗姗 杜晓宣
肩关节镜手术是目前治疗肩袖损伤的有效技术,但肩关节镜手术涉及肌肉、韧带较多,手术范围较广,因此常伴有严重的术后疼痛。为了安全、有效地缓解术后疼痛,通常采用以神经阻滞为基础的多模式镇痛方案。在各种神经阻滞中,肌间沟臂丛神经阻滞可以显著缓解肩关节镜术后疼痛而一直被认为是金标准[1]。然而肌间沟臂丛神经阻滞存在一定的风险,如全脊髓麻醉、椎动脉注射、隔神经麻痹、气胸和臂丛神经损伤等[2]。并且手术后患肢的长时间运动阻滞影响了术后康复锻炼。在超声可视化麻醉的年代,更加精准的选择性神经阻滞不仅能够提供安全有效镇痛,而且能够促进病人早期功能锻炼,对实现加速康复外科(enhanced recovery after surgery,ERAS)有重大意义[3]。本文拟对比研究传统肩关节镜手术后的镇痛方式(肌间沟臂丛神经阻滞)与超声引导下C5神经根联合锁骨上神经阻滞在肩关节镜手术后镇痛的效果和对功能锻炼的影响,为临床应用提供参考。
资料与方法
一、纳入与排除标准
纳入标准:①符合手术的诊断与标准;②体重为50~90 kg;③美国麻醉医师协会(America Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅲ级;④对实行的麻醉和镇痛方法、并发症、注意事项均已了解并签署了麻醉知情同意书。
排除标准:①认知功能障碍;②穿刺部位感染;③凝血功能障碍;④合并严重心血管疾病等。
二、一般资料
本研究已获我院医学伦理委员会批准,并与病人或家属签署知情同意书。按照前瞻性随机对照双盲试验的要求,依据纳入与排除标准将我院2017年3 月至2018 年12 月实施的单侧肩关节镜手术的病人60例纳入研究,随机分为两组。观察组30例实施超声引导下C5神经根联合锁骨上神经阻滞,对照组30例实施超声引导下肌间沟臂丛神经阻滞。
两组病人在ASA分级、性别、年龄、身体质量指数(body mass index,BMI)、手术时间等方面,差异均无统计学意义(P均>0.05),具有可比性,见表1。
三、方法
按照ERAS 方案术前禁食6 h、禁饮2 h,入手术室后常规监测心电图、持续血氧饱和度、血压和呼吸末二氧化碳分压、麻醉深度监测等。观察组实施超声引导下C5神经根联合锁骨上神经阻滞后实施全身麻醉,对照组实施肌间沟臂丛神经阻滞后实施全身麻醉。
观察组实施超声引导下C5神经根联合锁骨上神经阻滞方法如下:病人取侧卧位,患侧朝上,患肢前臂自然放于胸腹部,充分暴露穿刺区,横向放置探头,先定位C7横突(无前结节呈“靠背椅”征),随后探头依次向上定位C6、C5横突(均有前结节和后结节),超声图像均可见“鱼嘴征”,定位C5横突后,消毒铺巾,对超声探头进行无菌性处理后采用平面内穿刺技术,由外向内紧贴C5横突后结节对C5神经根下方进行阻滞,回抽无脑脊液及血液后,给予0.4%罗哌卡因5 ml,直至局部麻醉药把神经根完全包绕,表示阻滞完善,如图1所示。病人取仰卧位,头偏向健侧,横向放置探头,显示乳突肌后缘,锁骨上神经就位于中斜角肌的浅层与椎前筋膜之间,消毒铺巾后采用平面内穿刺技术由外向内对锁骨上神经下方进行阻滞,回抽无血后注射0.4%罗哌卡因5 ml,局部麻醉药在锁骨上神经下方扩散良好表示阻滞完善,如图2所示。
对照组实施超声引导下臂丛神经阻滞方法如下:病人取平卧位,头偏向健侧,横向放置探头,看见颈动脉后沿颈部外侧滑动探头,直至找到前斜角肌和中斜角肌之间的C5~C7的神经根臂丛。消毒穿刺部位由外向内采用平面内穿刺技术将穿刺针置于前、中斜角肌之间,超声下调整穿刺针位置,回抽无血及脑脊液后注射0.4%罗哌卡因10 ml,直到注入局部麻醉药在臂丛周围充分扩散,如图3所示。
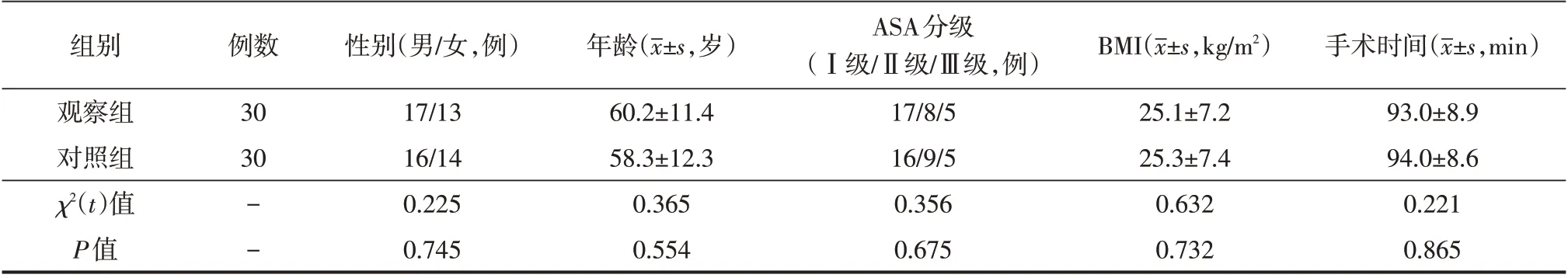
表1 两组病人一般资料比较
神经阻滞成功后,两组均依次进行静脉注射舒芬太尼0.4 μg/kg、丙泊酚2 mg/kg、罗库溴铵0.6 mg/kg行全身麻醉诱导,气管插管后连接麻醉机行机械通气,控制潮气量在6~8 ml/kg,呼吸频率为12次/min,呼吸比设为1∶2。维持呼吸末二氧化碳分压在35~45 mmHg之间,麻醉深度(bispectral index,BIS)维持在45~60之间。术中持续泵注丙泊酚及瑞芬太尼维持麻醉,根据术中血压、心率及BIS值调节丙泊酚和瑞芬太尼用量。
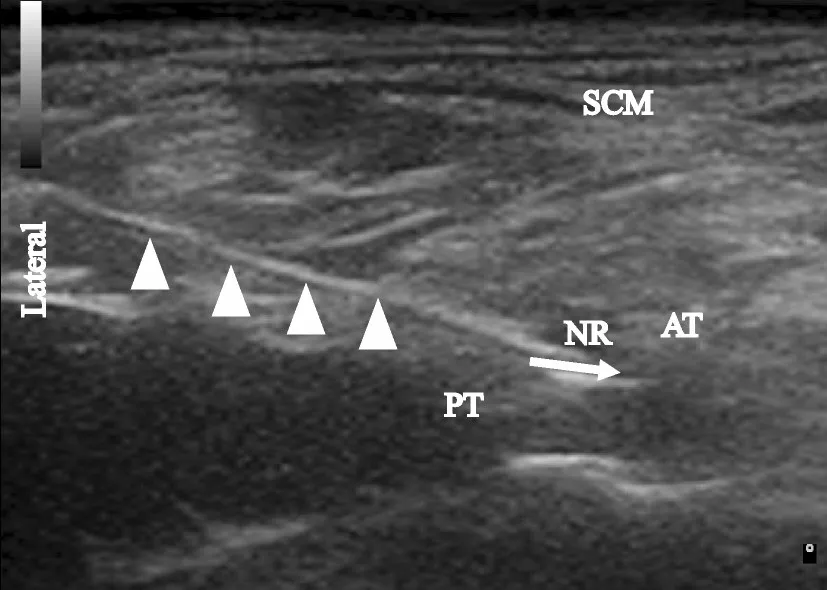
图1 局麻药物在C5神经根的扩散 Lateral:外侧;SCM:胸锁乳突肌;PT:C5横突后结节;AT:C5横突前结节;白色三角:穿刺针;NR:C5神经根;白色箭头:局部麻醉药在C5神经根下方扩散
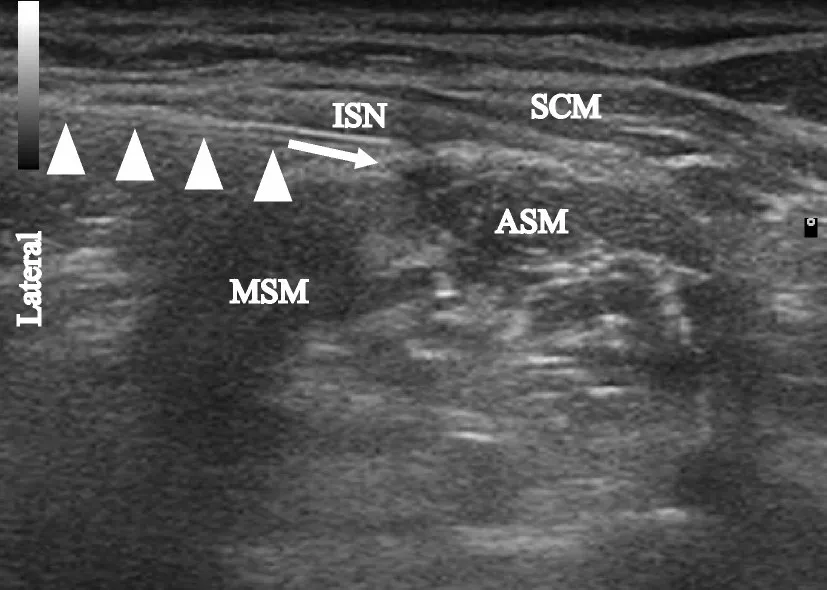
图2 局部麻醉药物在锁骨上神经的扩散 Lateral:外侧;ISN:锁骨上神经;MSM:中斜角肌;ASM:前斜角肌;SCM:胸锁乳突肌;白色三角:穿刺针;白色箭头:局部麻醉药在C5神经根下方扩散
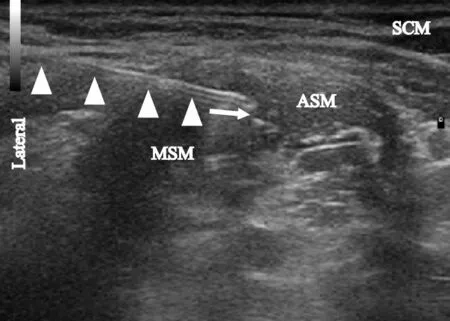
图3 局部麻醉药物在肌间沟臂丛中的扩散 Lateral:外侧;MSM:中斜角肌;ASM:前斜角肌;SCM:胸锁乳突肌;白色三角:穿刺针;白色箭头:局部麻醉药在C5神经根下方扩散
四、观察指标
记录两组病人术后3、6、9、12 h的静息疼痛视觉模拟量表(visual analogue scale, VAS)评分、屈肘肌力和屈腕肌力的评分。VAS 评分标准:0 分,无痛;1~3 分,有轻微疼痛,病人能忍受;4~6 分,病人疼痛并影响睡眠,尚能忍受;7~10 分,病人疼痛剧烈,无法忍受。屈肘、屈腕肌力评分:0 分,完全瘫痪;1 分肌肉可收缩;2 分,不能对抗重力;3 分,抗重力不抗阻力;4 分,抵抗弱阻力;5 分,正常。两组病人术前屈肘、屈腕肌力均正常。
记录两组病人术后30 min膈肌麻痹程度。神经阻滞前和术后病人清醒后,取正常呼吸和深呼吸时使用超声通过肝透声窗或脾透声窗观察膈肌运动,以M 超测量麻醉侧膈肌运动幅度(取3 个波形求平均值)。膈肌运动功能评价;膈肌运动幅度比阻滞前下降<25%为膈肌运动正常,膈肌运动幅度比阻滞前下降25%~50%为膈肌轻度麻痹,膈肌运动幅度比阻滞前下降50%~75%为膈肌中度麻痹,膈肌运动幅度比阻滞前下降>75%为膈肌重度麻痹。
对病人术后30 min出现霍纳综合征的发生率和术后12 h满意度(出现患肢活动受限、视线模糊、呼吸困难等任意一项即为不满意,记录满意与不满意的病例数)进行评估,根据两组病人术后30 min出现霍纳综合征的临床表现来估算其发生率。
五、统计学分析
采用SPSS 19.0(IBM 公司,美国)进行数据统计分析。年龄、BMI、手术时间、VAS 评分、屈肘肌力、屈腕肌力等计量资料采用均数±标准差(±s)表示,采用独立样本t 检验,ASA 分级、性别、膈肌麻痹程度、霍纳征发生率、满意度等计数资料采用卡方检验。P<0.05表示差异有统计学意义。
结 果
两组静息VAS 评分在各时间点的差异均无统计学意义(P 均>0.05,表2);观察组屈肘肌力在术后3 h降低,其余各时间点屈肘、屈腕肌力均正常,而对照组的屈肘和屈腕肌力显著下降。与对照组相比,观察组术后30 min膈肌麻痹程度显著降低(P<0.05,表3),术后30 min霍纳综合征的发生率显著降低,术后12 h满意度显著增高,差异均有统计学意义(P均<0.05,表4)。
讨 论
目前肩袖损伤的病人日益增多,而肩关节镜手术是有效解决肩袖损伤的治疗手段。此类手术涉及肌肉、韧带较多,故术后疼痛剧烈[4]。因肌间沟臂丛神经阻滞镇痛效果显著,一直被认为是肩关节镜术后镇痛的金标准,但霍纳综合征、膈神经麻痹、短期患肢活动障碍等并发症发生率高[5],尤其是膈神经阻滞发生率较高导致患侧膈肌麻痹,会导致病人术后出现呼吸困难的风险[6],给病人尤其是老年病人的安全带来一定的风险。这就迫使我们寻找一种既能够切实有效缓解术后疼痛又能减少上述并发症,更加安全有效的神经阻滞方法。
表2 两组病人术后各时间点静息VAS、屈肘肌力、屈腕肌力的比较(±s,分)
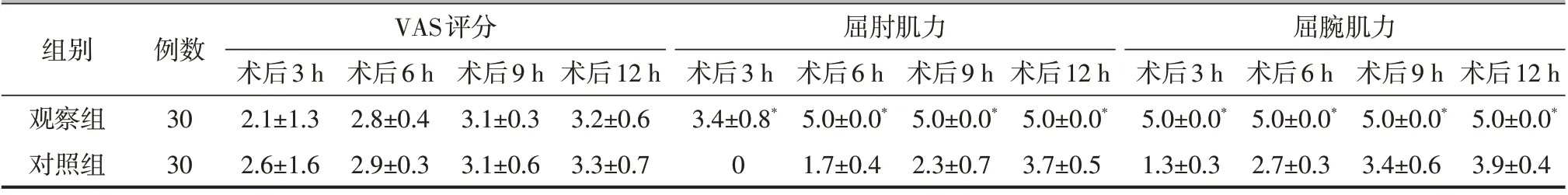
表2 两组病人术后各时间点静息VAS、屈肘肌力、屈腕肌力的比较(±s,分)
注:与对照组比较,*P<0.05
组别观察组对照组例数30 30 VAS评分屈肘肌力屈腕肌力术后12 h 5.0±0.0*3.9±0.4术后3 h 2.1±1.3 2.6±1.6术后6 h 2.8±0.4 2.9±0.3术后9 h 3.1±0.3 3.1±0.6术后12 h 3.2±0.6 3.3±0.7术后3 h 3.4±0.8*0术后6 h 5.0±0.0*1.7±0.4术后9 h 5.0±0.0*2.3±0.7术后12 h 5.0±0.0*3.7±0.5术后3 h 5.0±0.0*1.3±0.3术后6 h 5.0±0.0*2.7±0.3术后9 h 5.0±0.0*3.4±0.6

表3 两组病人术后30 min膈肌麻痹程度的比较[例(%)]
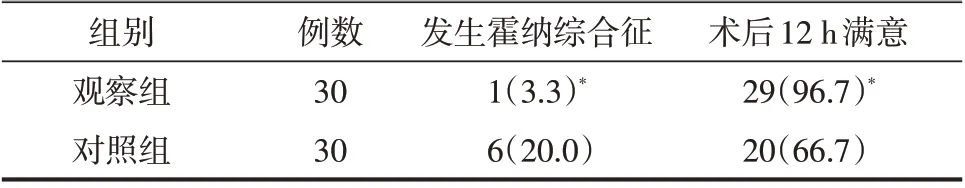
表4 两组病人术后30 min发生霍纳综合征、术后12 h满意的比较[例(%)]
根据肩关节镜的手术入路需要阻滞的神经为:锁骨上神经、腋神经、肩胛下神经、肩胛上神经和肌皮神经。锁骨上神经是由颈浅丛发出的神经支,发自C3、4神经。作为皮神经从胸锁乳突肌后缘1/2 处中斜角肌前方发出,分出内中外三支进入颈后三角,与深浅筋膜之间依次穿过颈筋膜浅层和颈阔肌下部,向远端穿过锁骨的前面,支配肩部、胸上部和颈下部的感觉支。C5神经根,其神经纤维主要组成腋神经,支配三角肌、小圆肌,肩胛上神经支配冈上、下肌。故行C5神经根联合锁骨上神经阻滞可以基本满足肩关节镜手术区域的术后镇痛。
本研究观察组与对照组在各个时间段的静息VAS 评分基本都在3 分左右,说明均能对肩关节镜手术后疼痛起到良好的镇痛效果。有效的术后镇痛可缓解疼痛、改善短期预后、促进功能锻炼,加速机体恢复、缩短住院时间[7]。
膈神经主要来源于C4神经根,上端走行于前斜角肌的外侧浅出下行,沿着前斜角肌前面下降至其内侧,位于前斜角肌和椎前筋膜之间。研究[8,9]表明,在肌间沟臂丛神经阻滞期间因同侧膈神经麻痹率发生率高达100%,导致用力肺活量减少达20%~25%。健康的人可能通过增加呼吸频率和使用辅助呼吸肌来代偿这种减少的用力肺活量[10]。本研究显示在术后30 min测得的膈神经麻痹程度观察组显著低于对照组。分析其原因:病人实施肌间沟臂丛神经阻滞局部麻醉药物很容易扩散至前斜角肌内侧从而引起膈神经阻滞,观察组病人实施C5神经根联合及锁骨上神经局部麻醉药剂量少,且是选择性神经阻滞,故局部麻醉药较少向内侧扩散阻滞膈神经主干,这可能是观察组病人膈神经阻滞发生率和阻滞程度较低的原因。因此超声引导下C5神经根联合锁骨上神经阻滞能显著降低膈肌麻痹的程度,能有效减少病人术后呼吸抑制的发生率及减少肺部感染的发生率。
观察组屈肘肌力在3 h后已基本恢复正常,屈腕肌力在各个时间点基本正常。这就说明在术后3 h观察组病人患肢可进行有效的功能锻炼,能有效地预防术后关节腔的粘连,降低高凝及栓塞的风险。观察组术后30 min出现霍纳综合征的概率显著低于对照组。出现霍纳综合征的原因主要是颈交感神经丛阻滞引起的。颈交感干位于前斜角肌的内侧和颈长肌的浅面,肌间沟臂丛阻滞时局部麻醉药有可能从前斜角肌下缘向内扩散至颈交感干从而出现霍纳综合征的概率相对较高。
综上所述,在肩关节镜手术后,超声引导C5神经根联合锁骨上神经阻滞与肌间沟臂丛神经比较,在术后镇痛方面两者均能对肩关节镜的手术起到良好的镇痛效果,但观察组病人的膈肌麻痹程度、屈肘肌力及屈腕肌力影响更小,能显著降低霍纳综合征的发生率,病人的满意率高,更有利于病人术后功能锻炼,达到早日康复的目的。因此我们认为肩关节镜手术中行超声引导下C5神经根联合锁骨上神经阻滞是一种安全、有效的术后镇痛方式,且并发症较少,值得临床推广。

