X线引导下选择性颈神经根阻滞在神经根型颈椎病诊疗中的应用及评价
吴巍 徐勇 孙允龙 廖晖
神经根型颈椎病是由于颈椎间盘、椎间关节退行性改变导致单根或多根颈神经根受到刺激、压迫而引发的一侧或双侧的上肢放射性疼痛的疾患,是最常见的颈椎病类型[1]。治疗方式主要包括保守及手术治疗两种,保守治疗又涵盖药物治疗、康复训练、物理治疗及介入治疗等,但目前尚无充分的研究证明前三种保守治疗的疗效[2]。
颈椎硬膜外内固醇注射(cervical epidural steroid injections, CESIs)通常用来诊断和治疗颈型或神经根型颈椎病,常见的CESIs 分为椎板间入路和椎间盘入路,其中就包括选择性神经根阻滞(selective nerve root blocks,SNRBs),这是一种评价及确定无法判断责任节段的神经根型颈椎病的方法,同时也可治疗伴或不伴有轴向疼痛的颈神经根刺激导致的根性症状。2014年3月至2019年2月我院骨科收治67例神经根型颈椎病病人,在X线引导下实施了SNRBs,通过收集分析病人阻滞前后的疼痛视觉模拟量表(visual analogue scale,VAS)评分及颈椎功能障碍指数(neck disability index,NDI),评价SNRBs在诊断和治疗神经根型颈椎病中的价值和效果。
资料与方法
一、纳入与排除标准
纳入标准:①经MRI 或CT 确认的颈椎间盘突出、颈椎间盘膨出、轻度膨出和/或椎间关节退行性改变、椎间孔狭窄者,单一或多个节段受累;②一侧或双侧上肢放射性疼痛者;③经口服药物、理疗和/或调整运动等治疗3 个月或以上,症状不能缓解或加重者;④以上肢放射性疼痛为主要症状者,影像学提示多个节段受累,无法确认或判断(或大致判断)症状节段(如受压部位);⑤以上肢放射性疼痛为主症状者,影像学未提示神经根受压,或临床诊断和影像学结果不一致。
排除标准:①有脊髓损伤症状者;②影像学提示颈椎序列有明显不稳者;③既往CESIs 或SNRBs 治疗效果不佳者;④对内固醇和/或麻醉药物过敏者;⑤穿刺点局部皮肤有感染者;⑥各种原因导致的椎间孔穿刺失败者。
二、一般资料
根据纳入与排除标准,将2014年3月至2019年2月我科共67例接受了X线引导下SNRBs的病人纳入本研究,其中男38例,女29例,平均年龄为47.5岁(38~65岁),身体质量指数(body mass index,BMI)平均为27.1 kg/m2。有效注射节段分布:C3/45例(5/67,7.5%),C4/519 例(19/67,28.4%),C5/633 例(33/67,49.2%),C6/710 例(10/67,14.9%)。所有病人本次就诊平均病程为8.6 个月(3.5~21 个月)。症状主要表现为上肢放射性疼痛、麻木伴或不伴有颈肩部疼痛或不适,43例病人为单侧症状,24例为双侧,一侧较重。59例病人MRI 或CT提示有明确的颈椎间盘突出或膨出,伴或不伴有椎间关节退行性改变、椎间孔狭窄,其中52例为单节段受累,7例为多节段。另外8例病人影像学未提示明显的脊神经根受压。50例病人在接受初次阻滞前均有口服非甾体类抗炎药(NSAIDs)或阿片类药物(38/67,56.7%)和/或物理治疗史(43/67,64.2%);5 例病人在本次注射前曾接受过颈椎前路减压植骨融合内固定术(颈椎前路椎体次全切椎骨融合/椎间盘切除植骨融合),本次就诊因有邻近节段退行性改变。
三、治疗方法
本研究的病人在X 线引导下接受SNRBs 治疗。将1 ml 的注射用甲泼尼龙琥珀酸钠(40 mg,小甲强龙,辉瑞)和0.75 ml 的盐酸罗哌卡因注射液(100 mg/10 ml,瑞乐品,瑞典),加注射用生理盐水配制成总体积为3 ml 的阻滞药物,其中罗哌卡因浓度为0.25%。病人仰卧位,中立体位,头向有症状对侧略倾。“C”型臂透视机影像增强器偏症状侧倾斜45°,通过调整使椎间孔最大化,并拍片确定节段,体表定位责任椎间孔,透视机维持前述倾斜位置。常规消毒铺巾,1%利多卡因局部浸润麻醉皮肤及皮下组织,使用22 G穿刺针垂直透视机发射球管方向缓慢进针,透视确定位置,针尖最终应位于椎间孔背侧和后方,以免损伤椎动脉。在通过前后位透视确定针尖不超过侧块的中点,以避免穿破硬脊膜神经根袖而损伤脊髓。必要时可行造影剂注射,透视观察颈脊神经的走行,确认好针尖位置和穿刺安全后,将配置好的药物缓慢注射0.8~1 ml,在注药过程中观察病人的反应。穿刺点消毒后以敷贴覆盖,并于48 h内保持干燥,阻滞完成后病人即刻正常活动(图1)。
52 例诊断为神经根型颈椎病病人接受神经根阻滞治疗(治疗组),15例经阻滞确诊为神经根型颈椎病或确定责任节段并接受治疗(诊断组)。双侧症状病人实施较重一侧治疗,多节段受累及无明显根性压迫影像学证据病人对疑诊节段逐一进行阻滞,各阻滞间隔1 周,该节段注射后症状得到缓解作为随访起点。症状持续未得到缓解的病人将最后一次注射作为随访起点。4例病人后转行手术治疗。
四、评价标准
记录并评估所有病人临床资料、影像学资料、操作是否成功、手术时间、术中并发症发生情况以及治疗后即刻、3 个月及末次随访时的VAS 评分及NDI评分。为便于统计评价,NDI评分以疼痛程度、个人护理、提起重物、阅读、头痛、集中注意力、工作、睡觉、驾驶、娱乐等十项问卷的总分计算[3]。
五、统计学处理
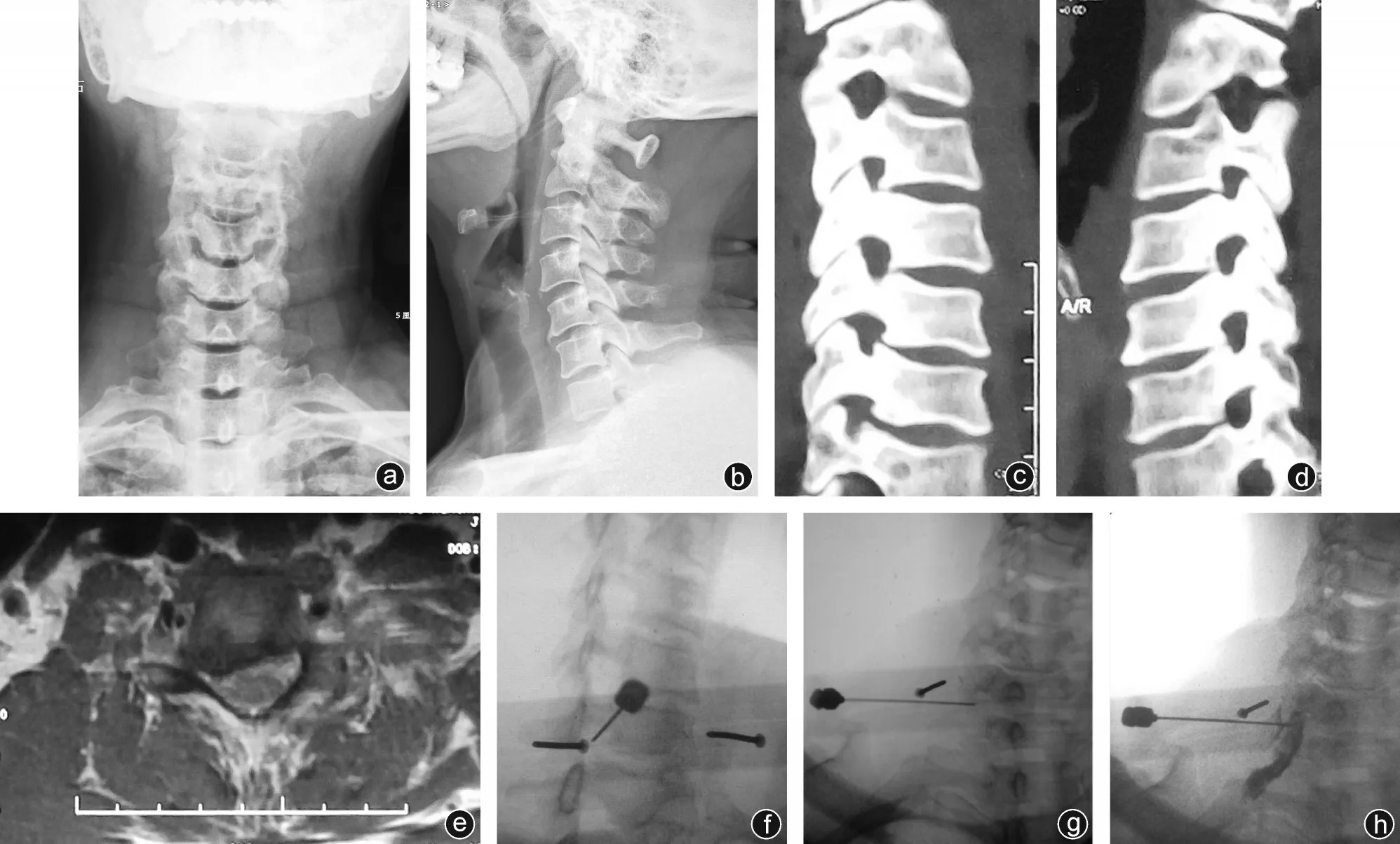
图1 病人,女,53岁,主诉“右上肢疼痛麻木半年,加重1周”,其术前、治疗中的影像学资料 a~e:术前影像学提示C5/6椎间盘突出,无骨性压迫;f~h:斜位及正位透视下的针尖位置及注射造影剂后神经根显影情况
所有数据均采用SPSS 20.0 软件(IBM 公司,美国)进行处理分析,以均数±标准差(±s)来表示计量资料,使用独立样本t 检验比较治疗前后及各随访点的VAS评分及NDI评分,P<0.05表示差异有统计学意义。
结 果
所有入组病人的SNRBs 操作均顺利完成,操作时间为(13.5±4.2)min。行造影剂显影的病人,均清晰的显示出脊神经的走行。无严重并发症发生,2 例病人分别出现上肢乏力和头晕,经观察及卧床休息,于术后6 h和4 h后恢复。在本回顾研究中,入组病人均得到了随访,随访时间为(7.2±3.7)个月(5~17个月)。
一、功能评价
病人阻滞前的VAS 评分为(7.22±1.50)分,接受阻滞后的末次随访VAS 评分为(2.16±1.13)分,显著低于阻滞前评分水平,差异有统计学意义(P<0.05),各随访点VAS评分见表1。病人阻滞前的NDI评分为(45.4±6.7)分,接受阻滞后末次随访NDI评分为(19.5±2.8)分,显著低于阻滞前评分水平,差异有统计学意义(P<0.05),各随访点NDI评分见表1。
二、手术治疗
4 例(4/67,5.9%)病人接受SNRBs 诊断和治疗后,经3 个月随访观察,症状反复或有明显加重,转为手术治疗,手术方式全部为前入路椎间盘切除植骨融合内固定术。
讨 论
一、神经根型颈椎病的诊断与治疗
表1 入组病人各随访时间点VAS评分、NDI评分结果(±s,分)
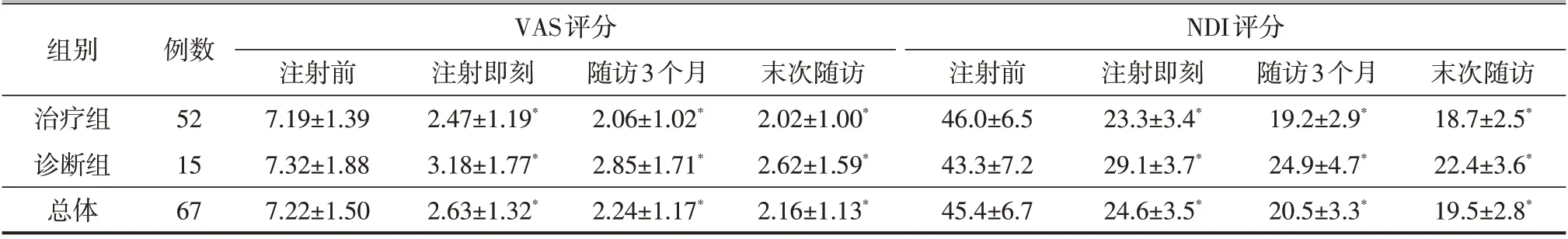
表1 入组病人各随访时间点VAS评分、NDI评分结果(±s,分)
注:与注射前相比,*P<0.05
组别治疗组诊断组总体例数52 15 67 VAS评分NDI评分注射前7.19±1.39 7.32±1.88 7.22±1.50注射即刻2.47±1.19*3.18±1.77*2.63±1.32*随访3个月2.06±1.02*2.85±1.71*2.24±1.17*末次随访2.02±1.00*2.62±1.59*2.16±1.13*注射前46.0±6.5 43.3±7.2 45.4±6.7注射即刻23.3±3.4*29.1±3.7*24.6±3.5*随访3个月19.2±2.9*24.9±4.7*20.5±3.3*末次随访18.7±2.5*22.4±3.6*19.5±2.8*
神经根型颈椎病是由于颈椎间盘、椎间关节的退行性改变而导致颈脊神经根受压,产生一侧或双侧上肢的放射性疼痛,伴有感觉、运动、反射的异常变化[4]。若病人有上肢、肩颈部、肩胛部或者邻近区域的感觉、肌力或者腱反射的损伤表现,应考虑神经根型颈椎病。臂丛牵拉试验(Eaton's test)和椎间孔挤压试验(Spurling's test)是常见的检查方法。MRI是目前观察椎间盘突出等软性压迫的最好手段,但当MRI 及CT 脊髓造影提示病人有多节段压迫的病变或者症状与影像学结论不一致时,我们需要进行SNRBs,以明确辨别责任节段[5]。对初次诊断为神经根型的病人来说,药物治疗(包括NSAIDs、肌松药及抗焦虑类药物等)和物理及康复训练疗法可能起到一定的缓解症状的效果,但从远期疗效的观察来看,其作用并不确定;除此以外,推拿和按摩可能会加重症状并引发较为严重的并发症,应该慎重采用;另外一些辅助性治疗,如牵引、针灸、电针、臭氧注射等可减轻病人的疼痛,但并不能改变神经根型颈椎病的自然病程[4]。与药物及其他保守疗法相比,手术治疗可以迅速缓解病人的疼痛,对于单节段颈椎病来说,其疗效更稳定[6]。手术方式则根据病人颈椎矢状位稳定性、压迫的来源、病人的预期需求以及术者的经验来决定。对于不愿接受手术的病人,CESIs 能有效缓解神经根型颈椎病的疼痛症状,有效率可达到65%以上,从而避免了手术[7],但这种治疗也会带来潜在的并发症风险。
二、SNRBs 在神经根型颈椎病诊疗应用中的特点及注意事项
神经根型颈椎病引发疼痛的原因是各种炎性趋化因子的释放,SNRBs 药物中的类固醇激素可以有效抑制炎症因子的产生和疼痛性C神经纤维的信号传导,减少炎症级联反应的发生[8]。含有类固醇激素的SNRBs 对神经根型颈椎病病人疼痛症状的缓解周期可达4~6周,并且有质量较好的证据支持,尤其是对椎间盘突出引发的根性疼痛。Stav 等[9]的随机对照研究发现SNRBs 的类固醇激素注射对于NSAIDs 和物理治疗无效病人有明显改善疼痛症状的效果,有效期至少可达1年。在本研究中,随访期超过1年的35例病人在末次随访时,疼痛症状得到持续控制,与早前的研究结果类似[9],且在术后至少3 个月的随访中,入组病人的平均NDI 功能评分得到持续的改善。据报道类固醇激素注射可以缓解80%以上的保守治疗无效病人的症状[10],这一结论与本研究的报道结果一致。
精确的定位和置针是操作成功的关键,目前国内文献报道多为超声或CT 引导下的CESIs,在准确性、安全性、便携性及学习曲线等方面存在不足[11]。尽管文献报道超声引导及X 线引导下的SNRBs 的有效率相似[12],但是在造影剂的辅助下,X线引导下的阻滞能更好地显示硬膜外腔的边界及神经根的走行,有效避免血管内或鞘内注射的发生[13],且同CT相比,辐射量小。SNRBs 在颈椎应用的最主要并发症为药物反应和血管内注射,症状多表现为头晕、恶心呕吐、四肢乏力、血压异常波动及上肢感觉异常等;应对的措施包括小颗粒类固醇激素(<100 μm)的使用[14],再者就是在注射类固醇激素阻滞药物前,预先用小剂量低浓度的局部麻醉药进行注射,观察病人的不良反应,从而判断是否行后续注射,文献报道[15]可使血管并发症发生率降低到0.56%。此外快速高压以及大剂量的注射药物也是引发上述并发症的重要原因。本研究中的病人均无严重并发症发生,2例病人分别出现上肢乏力和头晕,经观察及卧床休息,于术后6 h和4 h后恢复。
尽管病人的临床表现、体格检查、影像学及肌电图检查结果等有助于判断神经根型颈椎病的责任节段,但是SNRBs 仍然对诊断及确定导致症状的节段具有很大的提示性价值[16]。与椎板间注射相比,SNRBs 因为其剂量小且直接到达靶神经根,因此从诊断上说更为精确[17]。尤其在病人症状表述不准确或影像学证据与临床表现分离的情况下,SNRBs 对于判断病变节段就显得意义重大,尽管这一方法并不能完全证实其有效性,但对于经验丰富的临床医师来说,也大大提高了对病人症状后续治疗的预测和指导价值,尤其在上肢及颈部慢性疼痛的诊疗方面。

