脊柱胸腰段骨折椎体的三维形态学分析
苏启航 张锦飙 李聪 张岩 潘杰 李立钧 谭军,2
在脊柱骨折损伤中,位于移行处的胸腰段椎体(T11~L2)骨折发生率最高,约占脊柱骨折的90%[1,2]。胸腰段椎体骨折通常是高能量损伤的结果,其中大多数由机动车事故、跌倒或坠落造成[3],并且存在一些潜在的严重并发症,包括顽固性疼痛、瘫痪、脊柱后凸、椎体高度和功能的丧失。尽管在胸腰段椎体骨折中通常较少出现瘫痪,但不稳定的脊柱结构可能导致周围组织的破坏,从而发生迟发性瘫痪[4]。因此,准确、全面的病情评估,正确的临床决策以及早期的康复功能锻炼,成为了影响病情预后的关键因素。
以往关于胸腰段椎体损伤研究多数是致力于建立一种可靠的、重复性好的损伤分型或评分,其中包括Denis 分型系统[5],Magerl 等[6]的AO 分型系统,McCormack 等[7]提出的脊柱载荷分享评分(load sharing classification,LSC)系统,以及目前最具临床指导价值的胸腰椎损伤分类及损伤程度评分系统(TLICS)[8]。然而并没有一种系统能完全被临床医生所接受,各系统都存在一定程度的利弊。近些年,随着骨科数字化、大数据分析的发展,三维(threedimensional,3D)技术、有限元生物力学分析技术及Mapping 技术,越来越受到临床医生及研究者的关注与应用。其中,在诸多骨科形态学分析的研究[9-12]中,3D Mapping 技术显示出了其特有的优越性及价值。该技术实现了大数据的可视化,这对进一步研究胸腰段椎体骨折的生物力学和形态学特点起到了关键作用。
本研究的目的是根据一系列胸腰段椎体(T11~L2)的骨折线位置和频率,通过3D Mapping 技术得到椎体3D 骨折线分布图(3D maps)。我们假设3D maps将揭示胸腰段椎体骨折的好发模式以及骨折特征,这可以提高外科医生在术前评估过程中对胸腰段骨折的认识和理解,以便作出最佳的临床决策。
资料与方法
一、纳入与排除标准
纳入标准:①年龄为20~65 岁的病人;②T11~L2椎体的A 型骨折(Type A1.3 和Type A1.1 除外,Magerl 等[6]提出的AO 骨折分型系统);③非骨质疏松性和非病理性椎体骨折;④病史小于1 周的新鲜椎体骨折;⑤具有完整高质量的胸腰椎CT影像学资料。
排除标准:①CT 影像学资料质量差,无法分辨椎体骨折线;②极其严重的粉碎性骨折或骨松质坍塌性骨折,无法复位和分辨骨折线;③既往已行胸、腰椎内固定手术或具有非正常解剖结构的病人。
二、一般资料
回顾性分析2017年1月至2019年3月于我科就诊的胸腰段椎体骨折病人的临床资料,并获取胸腰椎CT 检查数据。本研究的兴趣区域为T11~L2的椎体部分。研究对象由本研究第一作者、一位资深脊柱外科临床医生及一位高年资影像科医师,共同评估筛选。
根据纳入与排除标准,纳入257例研究对象,共266个骨折椎体。其中,男150例,女107例,平均年龄为46 岁。T11椎体骨折15 例(15/266,5.64%),T12椎体骨折69 例(69/266,25.94%),L1椎体骨折95 例(95/266,35.71%),L2椎 体 骨 折87 例(87/266,32.71%),T11椎体骨折例数所占比例不高,而L1和L2椎体在胸腰段骨折损伤所占比例相对较高。另外,根据病史资料,病人的受伤机制主要有坠落、摔倒及交通意外,坠落和摔倒181例(181/257,70.43%),交通事故76例(76/257,29.57%)。
三、3D骨折线分布图
我们根据Xie 等[13]描述的方法绘制椎体(T11~L2)的3D 骨折线分布图。首先,在图片存档和通信系统(picture archiving and communication system,PACS)数据库里,筛选并导出研究对象的医学数字成像和通信(digital imaging and communications in medicine, DICOM)格式原始CT 数据。且各研究对象所使用的CT检查设备为64通道的高分辨率CT扫描仪(SOMATOM Sensation 64,西门子公司,德国),扫描参数如下:管电压,120 kV;管电流,200 mA;切片厚度,1 mm;层间距,0.5 mm。然后,将各个研究对象的DICOM 数据导入Mimics V20.0 软件(Materialise 公司,比利时)。通过阀值分割,确定胸椎和腰椎大致区域;然后通过区域增长,将骨折椎体的骨折块分离重建出来;再通过数学形态学图像处理中的闭运算和光滑化处理,使骨折椎体更进一步接近原始形貌;最终建立起完整的骨折椎节STL 格式的三角网格模型。在轴向、矢状面和冠状面上同时分析、分离骨折块,使我们能够更完整地重建骨折椎体三维模型。
然后将STL 模型数据输出到3-matic V9.0 软件(Materialise 公司,比利时)中,其中重建的骨折块需进行适当地旋转、水平翻转、复位和标准化操作,使其能最佳地匹配正常椎体的3D 模板模型。调整骨折椎体模型的透明度,将复位好的骨折椎体模型与正常椎体模型相重叠,然后直接在正常椎体3D模型的表面临摹骨折线。然后依次将各骨折椎体的骨折线临摹到同一正常椎体模型上,最后就获得了各个椎体节段的3D骨折线分布图。
四、统计学方法
使用分类变量的频率和百分比以及连续变量的算术平均值及标准差来总结病人的统计学特征。并对3D骨折线分布图进行描述性分析。
结 果
从图1我们可以看到,45~49岁为胸腰段骨折高发年龄段。表1展示了T11~L2椎体的AO骨折分型情况。A1 型压缩性骨折(147/266,55.26%)和A3 型爆裂性骨折(109/266,40.98%)较A2 型分裂性骨折(10/266,3.76%)发生率高。而对于各亚型而言,A1.2.1上方楔形压缩性骨折和A3.1.1上方不完全爆裂性骨折所占比例相对较高。
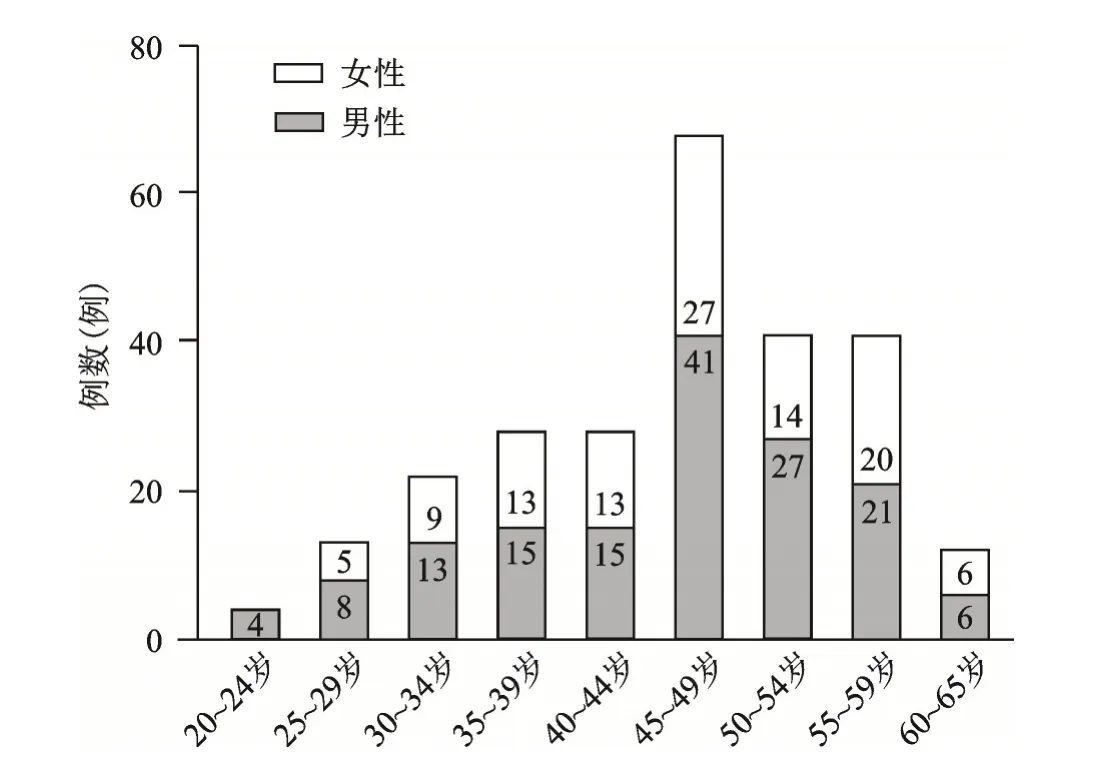
图1 病人年龄段分布情况
图2是T11、T12、L1和L2的3D骨折线分布图,直观地展示了四个节段的骨折线分布特点。从图中我们可以看出,骨折线主要集中在椎体的上半部分以及椎体的外1/3 部分,并且沿着椎体的前方和侧方呈环状楔形分布,也就说这部分骨折线的密度更高。而且通过观察,骨折线的分布似乎从集中部分向椎体的后方和下方部分逐渐分散、稀疏。另外,我们可以发现T12的骨折线分布比较集中和有序,其骨折线集中部分更加靠椎体上方。L1和L2(尤其L2)骨折线分布相对于T12更加分散和杂乱。
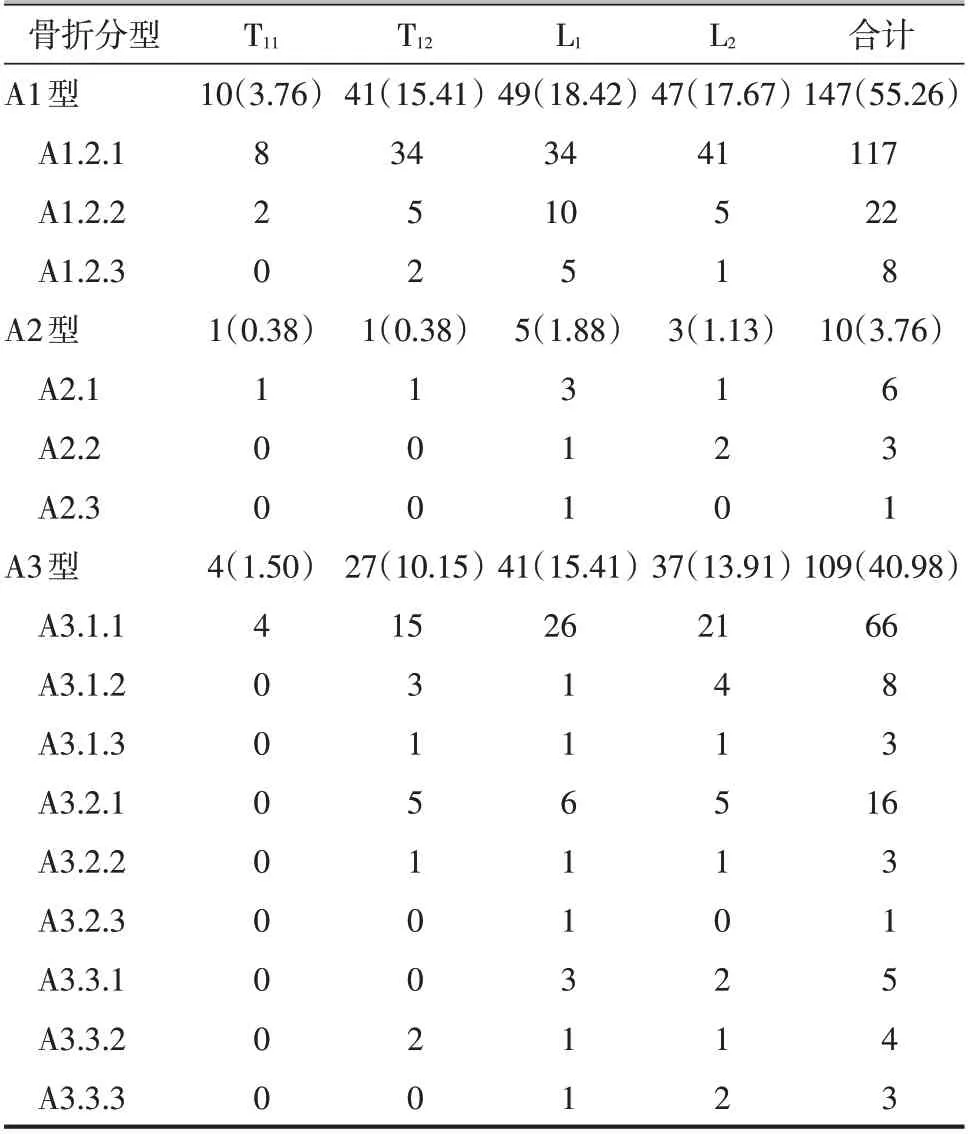
表1 266个椎体(T11~L2)骨折分型情况[个(%)]
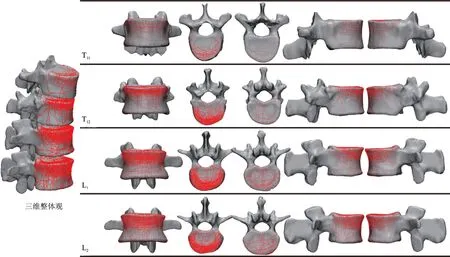
图2 T11~L2 3D骨折线分布图 从左往右依次为正面观、顶面观、底面观、右面观及左面观
讨 论
本研究采用了一种循证大数据可视化方法——3D Mapping 技术,该技术近些年被广泛用于肩胛骨骨折[9]、胫骨平台骨折[10]及踝关节骨折[11]等骨科领域的形态学分析研究中,且取得了许多成绩斐然的研究成果,其研究价值越来越受到研究者和临床工作者的关注。此次研究,我们结合了流行病学及形态学的分析,对胸腰段椎体骨折的AO 分型和骨折损伤特点有了新的认识。
表1的AO分型结果揭示,T11、T12、L1和L2的分型特点似乎差别不大,都有A1 型压缩性骨折和A3 型爆裂性骨折较A2 型分裂性骨折发生率高的共同特点。仅从AO 分型,很难发现这四个节段骨折特点的不同点,且所示的特点并不直观。再加上AO 分型本身的复杂性[14],因此AO 分型很难被广泛应用于临床决策中。然而,对于此次研究的结果,通过对T11~L2椎体的3D 骨折线分析图的观察分析,我们可以非常直观地看到T11~L2的骨折特点和模式是略微不同的,且显示出了AO 分型所不能展示的大数据形态学特点:骨折线分布主要集中在椎体的上半部分以及椎体的外1/3,尤以前1/3最为集中,并沿着椎体上缘呈环形分布。因此,从该结果来看,我们猜测这部分是椎体骨折时的主要受力区或者是相对脆弱区。并且我们发现椎弓根下缘以下的椎体部分相比上半部分的椎体更不易发生骨折。所以在骨折内固定手术治疗时,我们需要更多地关注这部分骨折高发区的隐匿性骨折的存在,在优化置钉角度和深度以及骨折内固定器械设计方面亦是如此。
另外,相比T11和T12而言,L1和L2的骨折发生率更高,而且从更加散乱的骨折线分布特点来看,一般情况下,L1/2椎体的骨折粉碎程度相对T11/12更严重,对椎管的威胁程度也就不一样。根据解剖特点[15,16],T11~L2是脊柱生理弯曲的移行区域,T11和T12处于脊柱后凸的位置,L1和L2是处于脊柱前凸的位置,因此它们的受力重心是不同的。L1/2的受力重心比T11和T12更靠近椎体后部,因此L1/2椎体后部骨折发生率也相对更高,即中柱发生骨折的比例相对更高,对椎管和脊柱稳定性的威胁程度也就更高。而对于T11和T12,由于这种解剖差异所导致的受力重心的差异,在3D骨折线分析图上体现得更加明显:它们的骨折线大部分是集中分布于脊柱前柱的椎体边缘,即“椎体边缘性骨折”的占比率比较高。结合临床经验,单纯的T11或T12椎体前柱的骨折,倾向于保守治疗或椎体前路内固定术。而L1和L2椎体的骨折,由于中柱损伤的发生率较高,因此对于TLICS评分[8]在3~5分的病人,尽早采取后路内固定减压术是必要的,以免发生进一步椎管神经的损伤和脊柱失稳。因此,我们可以看到3D Mapping 技术在形态学分析方面是优于AO 分型的,它可以非常直观地为我们提供更加准确清晰的信息,这将对后续的研究提供更多的形态学分析依据。
其次,本研究引发了我们新的思考:椎管前方椎体后壁和椎弓根前方椎体后壁是否应该视为同一整体,对椎管的威胁程度是否相同?众所周知,在Denis[5]和Ferguson 等[17]提出并改进的三柱理论中,椎体的后1/3 是被归为中柱的,且中柱对脊柱的稳定性以及对椎管的威胁性是不可忽视的。根据临床经验,椎弓根前方的椎体后部发生骨折的比例是相对较低的,该部分的骨折很多是伴有椎体前部的骨折。而椎管前方的椎体后壁单独发生骨折且不伴有椎体前部骨折的比例是相对更高的。我们猜测这可能是由于椎弓根的把持作用,致使椎管前方椎体后壁和椎弓根前方椎体后壁具有不同骨折特点和模式。从骨折线分布图我们也可以看出,这两部分的骨折线分布位置和密度也是不同的。因此,我们认为这两部分具有不同的生理解剖特点和骨折特征,对椎管的威胁程度也不一样,不应笼统地将两者视为同一整体,是否应该被归为同一柱也值得研究者和临床工作者进一步讨论。
目前很少有研究把3D Mapping 技术应用到胸腰段骨折分析的研究中。事实上,这种大数据可视化的技术将有利于未来胸腰段骨折研究的发展。但是本次研究仍然存在着一些不足:①本研究的兴趣区域是T11~L2的椎体部分,未涉及胸腰椎后柱的相关结构。胸腰段脊柱后方的韧带对脊柱的稳定性以及临床决策是非常重要的[18,19],因此仅仅从3D骨折线分布图无法对病人进行全面的病情评估。②对于很多的椎体坍塌性骨折病例以及粉碎较为严重的病例并未纳入本研究中,因为应用Mapping 技术是很难复位骨块以及识别骨折线的,因此本技术存在一定的局限性。③本研究主要是通过形态学对骨折进行了分析,并未对胸腰段脊柱的生物力学进行进一步详细的研究。未来,我们将结合其他更多的新技术和新方法,对胸腰段骨折进行进一步研究。④该技术非常耗时,因此对于极大病例群体的研究,存在一定局限性[20]。
虽然3D Mapping 技术有一定的局限性,但是我们也不能忽视它带给我们的研究价值。该技术可以辅助我们从形态学以及流行病学方面,对胸腰段骨折有新的认识,使得我们能够进一步优化手术方案,甚至是对优化骨折内固定器械的设计有所帮助。在提出一套完善的指导临床决策的骨折分型系统方面,具有巨大的辅助潜力和价值。

