全髋与半髋关节置换术对老年股骨颈骨折患者髋关节功能及活动度的影响
彭新军,胡慧平
宜春欧阳骨科医院 (江西宜春 336000)
股骨颈骨折是骨科常见疾病,多发生于老年群体。老年患者多合并诸多内科疾病,身体条件较差,因此治疗难度较大。针对该病患者,传统治疗方案以内固定和非手术治疗为主,但非手术治疗易导致患者出现骨折不愈合或股骨头坏死等情况;内固定治疗患者需长期卧床,易增加老年患者静脉血栓发生风险,严重影响老年患者的生命质量[1-2]。近年来,髋关节置换术逐渐成为临床治疗股骨颈骨折患者的主要方式,但临床上针对全髋或半髋关节置换术的选择存在一定争议[3]。本研究旨在探讨全髋与半髋关节置换术对老年股骨颈骨折患者髋关节功能及活动度的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2015年3月至2018年3月我院收治的60例老年股骨颈骨折患者的临床资料,根据治疗方法不同分为两组,各30例。试验组男17例,女13例;年龄60~78岁,平均(63.54±3.15)岁;经颈型骨折9例,头下型骨折15例,基底型骨折6例。对照组男18例,女12例;年龄60~79岁,平均(63.61±3.17)岁;经颈型骨折8例,头下型骨折14例,基底型骨折8例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组入院后对患肢进行3~5 d牵引,并完善术前相关检查。两组均实施全身麻醉,试验组采用全髋关节置换术,对照组采用半髋关节置换术。
全髋关节置换术:患者取健侧卧位,消毒铺巾后,于患肢髋关节后外侧入路,直至肌肉层,充分暴露髋关节;取出关节囊,外旋内收髋关节,将股骨头进行脱位并取出,测量股骨头大小;将适宜的股骨柄生物假体植入髋关节内并进行固定;清除髋臼内软骨,选择适宜的人工髋臼,适当调整人工股骨头与髋臼位置,保证处于最适宜的状态;手术完成后活动髋关节,检查是否有脱位倾向,若无脱位倾向则缝合切口,并于手术区域放置引流管。
半髋关节置换术与全髋关节置换术相同,仅置入人工股骨柄,不进行髋臼安装。
两组术后均密切关注引流量情况,术后48 h可拔除负压引流管;术后进行常规抗凝、抗感染等常规治疗,术后两组均随访6个月。
1.3 临床评价
(1)手术指标:记录两组术中出血量、手术时间、总引流量及住院时间。(2)髋关节功能:采用髋关节Harris评分评价患者术前及术后6个月髋关节功能,总分100分,90分以上为优,70~89分为良;70分以下为差;优良率=(优例数+良例数)/总例数×100%。(3)关节活动度:术后6个月采用髋臼定位器测量患肢假体髋臼前倾角(正常值为10°)及假体髋臼外展角(正常值为45°)。
1.4 统计学处理
2 结果
2.1 手术指标
与对照组比较,试验组术中出血量多,手术时间长,总引流量多,差异均有统计学意义(P<0.05)。见表1。
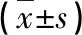
表1 两组手术指标比较
2.2 髋关节功能
试验组髋关节功能恢复优良率高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组髋关节功能恢复优良率比较
注:与对照组比较,χ2=4.320,aP<0.05
2.3 关节活动度
试验组假体髋臼前倾角为13.35°±0.82°,假体髋臼外展角为48.25±1.13°;对照组假体髋臼前倾角为11.12°±0.73°,假体髋臼外展角为50.64°±1.52°;试验组全髋假体髋臼前倾角大于对照组,假体髋臼外展角小于对照组,差异均有统计学意义(t=11.126、6.912,P=0.000、0.000)。
3 讨论
近年来,随着我国人口老龄化进程的不断加快,老年股骨颈骨折发生率呈逐年增长趋势,严重影响老年患者的身体健康[4]。人工髋关节置换术是目前临床治疗老年股骨颈骨折患者的常用方法,与传统的非手术治疗及内固定治疗比较,该术式利于缩短患者卧床时间,促进术后髋关节功能恢复,并且能够弥补传统治疗后股骨头缺血性坏死及骨折不愈合等并发症缺陷[5-6]。
髋关节置换术是采用人工材料制成仿真股骨头或全髋,置换骨折损伤部位的一种治疗方式,包含全髋和半髋关节置换术两种[7]。本研究结果显示,与对照组比较,试验组术中出血量多,手术时间长,总引流量多,且髋关节功能恢复优良率及关节活动度均优于对照组(P<0.05),说明老年股骨颈患者行全髋关节置换术效果优于半髋关节置换术。究其原因为,半髋关节置换术与全髋关节置换术手术相比操作简单,手术时间短,术中出血量少,对患者身体损伤较小,因此可用于年龄较大、身体条件较差患者的治疗中。此外,老年患者对活动需求量相对较小,因此半髋关节置换术能够较好地帮助患者解决术后髋关节活动需求。而全髋关节置换术分为骨水泥型和生物型,目前临床中生物型应用度较高,且能够使假体与髋臼相匹配,利于降低术后摩擦系数,减轻患者术后疼痛程度,利于患者术后早期关节活动,相比半髋关节置换术中髋臼与假体不匹配,更符合人体的下肢生物动力学,更利于促进患者术后假体髋臼前倾及髋臼外展活动,加快患者术后髋关节功能恢复[8]。
综上所述,与半髋关节置换术比较,全髋关节置换术更利于促进老年股骨颈骨折患者术后髋关节功能恢复,改善关节活动度。

