老年创伤性股骨颈骨折治疗中外侧小切口髋关节置换术与后路小切口髋关节置换术的对比
周镇威 毕艳楠
【摘 要】目的:对比分析外侧小切口髋关节置换术与后路小切口髋关节置换术在老年创伤性股骨颈骨折中的治疗效果。方法:选取60例老年创伤性股骨颈骨折患者,根据手术方式的不同,将其分为对照组和观察组两组,各30例。对照组采取外侧小切口髋关节置换术,观察组行后路小切口髋关节置换术。对比分析两组治疗效果。结果:手术后,两组患者的手术时间无明显差异(P>0.05);相比于对照组,观察组术中出血量、术后引流量显著较低(P<0.05)。术后3个月,两组Harris评分均明显提升,且组间差异不明显(P>0.05);两组并发症发生情况经对比不具有统计学意义(P>0.05)。结论:在治疗老年创伤性股骨颈骨折时,外侧小切口髋关节置换术与后路小切口髋关节置换术具有相似的疗效,但后路小切口髋关节置换术具有较少的出血量和较小的术后疼痛感。
【关键词】老年;股骨颈骨折;中外侧小切口髋关节置换术;后路小切口髋关节置换术
【中图分类号】R687.3 【文献标识码】A 【文章编号】1672-3783(2019)03-0092-02
股骨颈骨折是一种常见的骨科疾病,常见于老年患者中,具有相对较长的病程,并极易引发多种并发症状。股骨颈骨折部位大都为股骨头下侧至股骨颈基底部处,当前,在治疗该疾病时,大都选择人工髋关节置换术,该治疗方式在实际应用时具有较大优势,能够加快患者病情恢复,有效改善其术后生活质量[1]。基于此,本文主要探讨了两种常见的置换术即外侧小切口髋关节置换术和后路小切口髋关节置换术在治疗老年创伤性股骨颈骨折中的不同应用效果,具体报道如下。
1 资料与方法
1.1一般资料
随机选取60例2013年8月-2015年7月于我院接受髋关节置换术的老年创伤性股骨颈骨折患者,根据其病情程度及手术方式的不同,将其分为两组,每组30例。其中,对照组30例,男16例,女 14例;平均年龄为(68.7±6.5)岁;平均病程为(3.4±0.6)d;骨折类型为:4例高处坠落伤,8例撞伤,18例跌伤;Garden类型:5例Ⅰ型,10例Ⅱ型,12例Ⅲ型,3例Ⅳ型。观察组30例,男18例,女 12例;平均年龄为(69.1±6.4)岁;平均病程为(3.5±0.5)d;骨折类型为:6例高处坠落伤,8例撞伤,16例跌伤;Garden类型:4例Ⅰ型,9例Ⅱ型,13例Ⅲ型,4例Ⅳ型。对比两组患者的骨折类型、年龄等资料,均无统计学意义(P>0.05),可进行作比。
1.2方法
两组均进行术前检查,加强支持治疗,增加营养摄入,对照组在此基础上实施外侧小切口髋关节置换术,在硬膜外采取麻醉处理,使患者处于侧卧体位,在股骨大转子结节向髂前,选取切口,长约8cm,按照“Z”形形将关节囊切开,使关节囊前、外及内下方钝形剥离出,并显露在外侧,对股骨颈截骨线进行测量,并按照一定标准,将股骨颈残端截断,取出股骨头和股骨颈。使用髋臼锉打磨髋臼端,并将髋臼假体置入其中;使用髓腔锉,扩大髓腔,并将股骨假体试模置入其中。经评估后,将假体试膜取出,并将股骨头假体放入其中,对切口进行逐层缝合。
观察组采取后路小切口髋关节置换术,全麻处理,使患者保持健侧卧位,保持患者骨盆及躯干垂直于水平面。从大粗隆顶点出发,朝髂后上棘中心,取一条直线,然后沿直线切一个长约7~10cm的切口。将皮肤和皮下组织切开,将臀大肌分离开,并剥离出臀小肌,并且沿梨状肌窝,将联合肌及梨状肌分离开。将关节囊切开,露出股骨颈,保留股骨矩长度,并将股骨颈和后侧骨折碎片除去,将股骨头取出。将髋臼露出,并将盂唇及圆韧带切除,对髋臼进行磨锉,并将金属臼按照前倾20°和外展45°的方向置入其中,用螺钉固定,并将髋臼内衬进行安放。股骨侧:内收、内旋髋关节,并将股骨近端借助股骨抬高器完全顯露出,使用髓腔锉观察下扩髓,并将股骨侧假体安放在其中。确保结合端的牢固,对髋关节进行复位处理,然后再次检查各个关节功能、稳定性及长度等,依照常规方式引流及闭合切口。
1.3观察指标
观察两组患者手术时间、术中出血量、术后引流量。术后3个月后,依据人工全髋置换术Harris评分标准[2],判断髋关节Harris功能评分,包含四方面,如关节活动、行走、疼痛及功能。关节活动项目共5分;行走共33分,包含3个项目;疼痛项目共计44分;功能共18分,5个项目。总分100分,分值越高,髋关节功能越好。观察两组并发症情况,如神经麻痹、关节脱位、深静脉血栓等。
1.4统计学分析
采用SPSS23.0处理本次研究数据,使用百分比表示计数资料,用X2检验;()表示计量资料,t检验,若比较后,差异显著,由P<0.05表示
2 结果
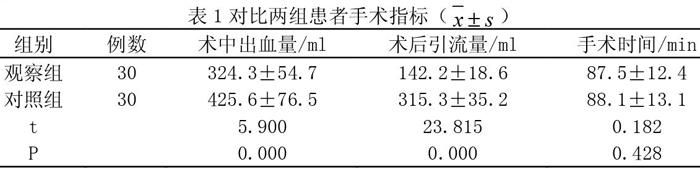
2.1两组患者手术指标情况
两组患者的手术时间差异不明显,不具有统计学意义(P>0.05),相比于对照组,观察组患者的术中出血量及术后引流量均较小,差异显著,具有统计学意义(P<0.05),如表1。
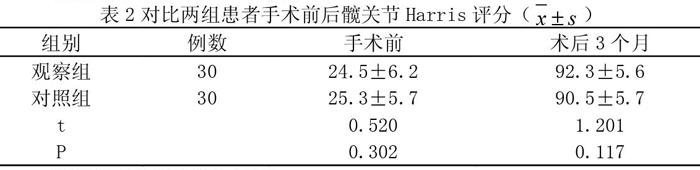
2.2两组患者髋关节Harris评分
手术前,两组患者的髋关节Harris评分无明显差异(P>0.05);术后3个月,2组患者的髋关节Harris评分均明显提高,但组间对比无明显差异(P>0.05),如表2。
2.3两组患者并发症发生情况
术后3个月,观察组发生2例感染,1例神经麻痹,0例关节脱位,并发症发生率为10.0%;对照组发生3例感染,1例神经麻痹,1例关节脱位,并发症发生率为16.7%,两组对比无明显差异,X2=0.576,P=0.447<0.05。
3 讨论
股骨颈骨折是一种存在于髋部部位的骨折类型,在老年人群中具有较高的发病率。当患者出现股骨颈骨折时,不可随意走动,需保持卧床静养和治疗一段时间,对其正常生活带来了较大困扰[3]。由于老年人具有相对较低的免疫能力和应激能力,脏器功能逐渐下降,患者在患有股骨颈骨折的同时,还极易并发其它疾病,如心脏病、糖尿病、高血压等疾病,从而不利于股骨颈骨折患者的恢复,导致其具有较高的股骨头坏死率,最终出现一些严重并发症,如压力性溃疡、血栓性静脉炎等。因此,为了尽快恢复患者髋关节功能,避免其出现其它严重并发症状,充分保障患者的生活质量,需加大研究和探索,寻找出一种相对有效的治疗手段。当前,我国的手术操作技术日益娴熟,小切口髋关节置换术伴随着人工髋关节材料的逐渐改进及微创外科技术的迅速发展,得到了广泛应用。周浩永等人[4]研究得出,针对老年股骨颈骨折患者,采用外侧小切口髋关节置换术治疗时,疗效显著,可大大降低出血量,减小手术持续时间,促进机体各项功能快速恢复,充分确保患者的生存质量。由此可知,外侧小切口髋关节置换术在治疗老年股骨颈骨折疾病时,具有较大优势。后路小切口髋关节置换术在应用时,具有较小的创伤和较少的并发症状,可促进疾病快速愈合,减少组织的剥离程度,手术风险较低,能够极大提升手术效果,加快病情恢复,因此,该治疗方式受到了大多数关节外科医师的欢迎[5]。
本文研究得出,观察组与对照组相比,具有较少的术中出血量及引流(P<0.05);两组术后Harris评分较手术前有所提高,但两组对比无明显差异(P>0.05);两组手术中出现的并发症也不具有统计学意义(P>0.05)。
综上所述,针对老年创伤性股骨颈骨折患者,相比于外侧小切口髋关节置换术的治疗方式,后路小切口髋关节置换术在实施时更具简便性和高效性,可使手术中的引流量和出血量大大降低,加快患者髋关节功能恢复,具有较大的临床研究价值和推广价值。
参考文献
[1] 范剑波,姚松柏,周娣.后路小切口髋关节置换术在老年股骨颈骨折治疗中的应用研究[J].现代医药卫生,2017,33(14):2104-2106.
[2] 鐘辉灵.后外侧小切口微创半髋关节置换治疗老年股骨颈骨折的疗效[J].临床医学工程,2017,24(5):647-648.
[3] 应行,潘雄,刘其顺,等.小切口外侧入路髋关节置换术治疗股骨颈骨折的临床效果观察[J].健康研究,2017,37(3):319-320.
[4] 周浩永,傅晓东.探讨后外侧小切口微创半髋关节置换用于老年股骨颈骨折患者治疗中的临床效果[J].中国伤残医学,2017,25(19):26-27.
[5] 戴醒明,杨效宁,孙一公,等.前外侧与后外侧路小切口髋关节置换术治疗老年股骨颈骨折的疗效比较研究[J].现代生物医学进展,2017,17(34):6727-6730.

