改良小切口手术与传统甲状腺切除术治疗甲状腺瘤临床疗效分析
蒋荻
445000恩施市中心医院心胸甲乳外科,湖北恩施
甲状腺瘤的发病因素复杂,随着人们生活水平的提高,饮食结构也发生了巨大改变,易发生碘元素摄入不足或过量,加上社会关系、遗传因素等,导致甲状腺瘤的患病率逐年增加[1]。甲状腺疾病是一种慢性病,其与自身的生理、心理因素密切相关,对患者身体健康和生活造成很大的困扰[2]。所以对甲状腺瘤患者有效的治疗,可大大改善患者生活质量,同时在一定程度上可以延长患者寿命。因此,本文采取了随机对照法进行研究,探讨改良小切口手术与传统甲状腺切除术治疗甲状腺瘤的疗效,现报告如下。
资料与方法
2015年4月-2018年6月收治甲状腺瘤患者98例,分为两组各49例。对照组男25例,女24例,年龄41~80岁,平均(57±12)岁。观察组男22例,女27例,年龄36~80岁,平均(54±12)岁。两组患者一般资料比较,差异无统计学意义(P>0.05)。
纳入、排除标准:(1)纳入标准:①符合甲状腺瘤患者的临床诊断标准;②所有患者均获得病理学检查确诊。(2)排除标准:①合并精神异常患者;②不能积极配合治疗的患者。
方法:对照组采取传统甲状腺切除术进行治疗。观察组患者采用改良小切口手术,患者取仰卧位,在颈部进行麻醉,选择距患者锁骨上方1.5 cm处行平形切口入路。切口中心点为患者锁骨相交处,整体切割顺序为“皮肤”“皮下组织”“颈阔肌”,由外到里切开,并使用电凝及时进行止血。对显露出的甲状腺瘤进行仔细的检查并对其进行切除。若患者为双侧的甲状腺瘤,切口以6 cm为佳;若为单侧甲状腺肿瘤,以4 cm为佳[3]。此外可适量使用肾上腺素与氯化钠溶液注入患者皮下组织,以增加手术的安全性。
观察指标:①手术治疗效果:记录并统计两组患者手术后的治疗效果,包括患者的手术时间、住院时间、患者出血量以及切口长度。②术后并发症:记录并统计两组患者术后切口感染、进食困难、呼吸困难症状的发生率。
统计学方法:采用SPSS 18.0统计学软件分析数据。计量资料(±s)表示,采用t检验;计数资料[n(%)]表示,采用χ2检验;P<0.05为差异有统计学意义。
结 果
两组治疗效果比较:观察组在手术时间、住院时间、出血量以及切口长度方面明显低于对照组,差异有统计学意义(P<0.05),见表1。
两组术后并发症比较:观察组术后15 d切口感染、进食困难、呼吸困难并发症显著低于对照组,差异有统计学意义(P<0.05),见表2。
讨 论
甲状腺瘤是目前临床中较为常见的一种疾病,主要是由慢性淋巴细胞性甲状腺炎转变而来,甲状腺疾病患者极易诱发甲状腺瘤[4]。该病症分为良性与恶性,其中良性甲状腺肿瘤较为常见。甲状腺疾病的发生受多种因素的影响,除与家族遗传因素有关外,与患者自身的身体机能以及日常的生活饮食习惯等多方面因素密切相关。甲状腺瘤疾病的病程较为缓慢,患病初期并无较明显的临床表现,中后期会有心慌、心悸的产生,身体出现日渐消瘦、肢体乏力等不良反应[5]。且随着肿瘤的增大易压迫患者神经,影响正常进食、说活、呼吸及生活质量。
甲状腺瘤患者的治疗主要以药物治疗与甲状腺切除术为主。传统的甲状腺切除术虽然可以帮助患者减轻疾病的困扰,但其手术切口较大,影响术后颈部美观性,且对其颈前肌肉组织损伤较为严重,不利于患者术后伤口恢复,且如果对伤口保护不当也容易发生伤口感染出现炎症,不利于患者的身体康复,在一定程度上也增加了患者的经济负担。而改良的小切口手术在传统手术治疗的基础上进行人性化的设计,将双侧甲状腺瘤手术切口控制在6 cm,单侧切口控制在4 cm。在保证患者治疗效果的同时,很大程度地缩小了患者手术切口的长度,可有效降低患者手术出血量以及切口内组织的暴露程度,同时也缩小了患者的手术时间与住院时间,在一定程度上减少了手术风险,增加其安全性。
近年来,在甲状腺瘤患者的治疗中,更为安全有效的改良小切口手术应用越发广泛,且治疗效果较好。通过本次研究发现,观察组患者在手术时间、住院时间、出血量以及切口长度方面明显低于对照组,差异有统计学意义(P<0.05)。术后15 d,观察组患者切口感染、进食困难、呼吸困难并发症显著低于对照组,差异有统计学意义(P<0.05)。由此看出,与传统的甲状腺切除术相比较,改良的小切口手术更受患者的信赖,其不但可以及时有效地帮助患者降低手术风险,更有利于加快患者的手术伤口愈合速度,尽最大可能减轻手术对患者颈部肌群的损害,保证患者手术部位的美观性。甲状腺瘤疾病患者长期在疾病的困扰,外界环境刺激的影响下,病情往往不易控制,严重影响患者的正常生活[6]。因此,安全有效地治疗至关重要,改良的小切口手术凭借其优良的技术得到患者认可,且效果显著。
综上所述,改良小切口手术与传统甲状腺切除术相比,其对甲状腺瘤患者治疗效果更为明显,有助于患者加快康复,保证术后切口恢复的美观性,减少术后并发症的发生,值得推广应用。
表1 两组患者治疗效果比较(±s)
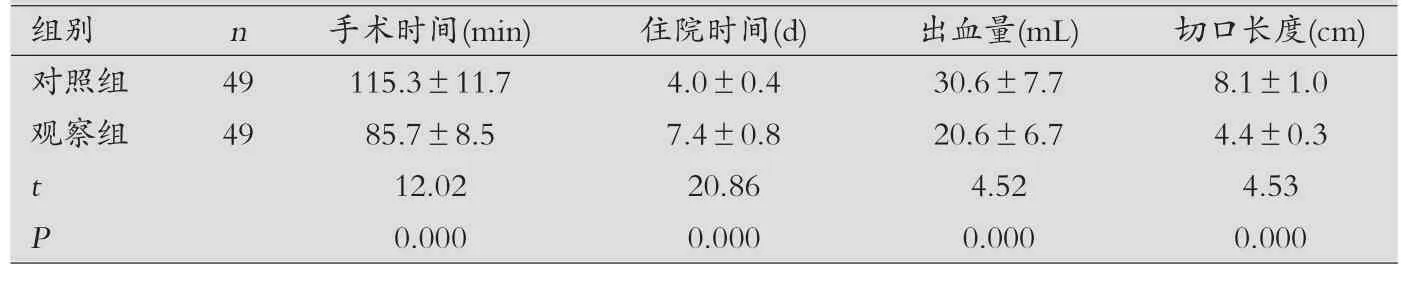
表1 两组患者治疗效果比较(±s)
组别 n 手术时间(min) 住院时间(d) 出血量(mL) 切口长度(cm)对照组 49 115.3±11.7 4.0±0.4 30.6±7.7 8.1±1.0观察组 49 85.7±8.5 7.4±0.8 20.6±6.7 4.4±0.3 t 12.02 20.86 4.52 4.53 P 0.000 0.000 0.000 0.000

表2 两组术后并发症比较[n(%)]

