关节镜下膝关节内侧髌股韧带修复联合髌骨外侧支持带松解术治疗青少年急性髌骨脱位*
王永祥 齐岩松 王晓娜 徐永胜
(内蒙古自治区人民医院骨关节科,呼和浩特 010017)
髌骨脱位(patellar dislocation,PD)占全部膝关节损伤2%~3%[1],在青少年群体中发病率达0.43‰,女性多于男性,其中55%~72% PD发生在运动过程中[2],是青少年膝关节创伤后积血最常见的原因[3]。临床上PD多见于向膝关节外侧脱位,首次脱位后内侧髌股韧带(medial patellofemoral ligament,MPFL)撕裂率高达90%[2,4]。急性髌骨脱位(acute patellar dislocation,APD)多源于间接暴力,一般发生于运动或撞击过程中,患者常主诉在突然屈膝时髌骨向外侧滑动, 膝关节剧烈疼痛, 因无法负重而倒地。目前,临床针对APD多采用手术治疗,常用术式包括单纯髌骨外侧支持带(lateral patellar retinaculum, LPR)松解术、MPFL重建术、胫骨结节移位术、膝关节矫形术等。2014年1月~2016年12月我院对24例青少年(<18岁且骨骺未闭)APD行MPFL修复术联合LPR松解术,疗效满意,现报道如下。
1 临床资料与方法
1.1 一般资料
本组24例,男9例,女15例。年龄11~17岁,(14.6±3.1)岁。体重45~78 kg,(61.3±5.6)kg,BMI 20.5±2.3。均为间接暴力伤,其中19例运动损伤(舞蹈8例,摔跤5例,篮球4例,足球2例),5例外伤(跌倒摔伤3例,车祸伤2例)。左膝11例,右膝13例。均于PD后24 h内入院,膝关节剧烈疼痛、肿胀,无法负重行走,恐惧试验阳性。入院后行手法复位7例,伤后自行复位17例。术前患者均行双膝关节、双下肢X线和双膝关节CT平扫,均无膝关节骨性结构或发育性异常,存在髌骨外向脱位且未见明显游离骨块。
病例选择标准:①首次PD;②患者本人有手术意愿,签署知情同意书。排除标准:①胫骨结节股骨滑车沟(tibia tuberosity-trochlear groove, TT-TG)>20 mm;②固定性PD;③滑车发育不良Dejour分型[5]B、D型以及神经源性PD。
1.2 方法
发病后1周内手术,均由同一高年资主任医师主刀完成。椎管内麻醉。先行关节镜探查,膝关节外侧入路置入关节镜,清理关节内积血,探查髌骨软骨及股骨外侧髁软骨损伤情况,以及半月板、前后交叉韧带,给予相应处理。在髌骨外上方建立入路,分离皮下组织建立髌旁外侧通道,镜下射频钩刀松解LPR至关节囊。撤出关节镜,于髌骨内侧缘与股骨内上髁中线做一长约4 cm切口,分离皮下组织,显露MPFL残端,用2号骨科缝线修复MPFL,并折叠缝合内侧支持带。再次镜下观察髌骨活动轨迹及髌股关节对位情况,满意后冲洗关节腔缝合切口。髌骨外侧垫纱布块由外向内加压包扎切口。
术后康复主要包括肌肉力量训练、关节角度、行走3个方面。①术后当日即可开始肌肉力量训练,包括踝泵练习、股四头肌收缩练习、直抬腿练习;术后10周开始静蹲练习。②根据大腿的延长线与小腿之间的夹角计算膝关节角度,开始关节角度训练。术后弯夹板支具固定膝关节于伸直位,第2天可以完全负重行走,1周后开始屈膝练习,4周时屈膝90°,6周后屈膝120°,8~12周屈膝达正常并去掉支具。术后3个月可开始慢跑,6个月可以参加体育运动。③术后第2天即可拄拐下地酌情负重行走,可耐受情况下尽量不拄拐,逐渐增加活动量。支具佩戴4周,每日弯腿练习时拆掉。术后1周支具调整到0°~90°活动范围,2周后调到0°~120°活动范围。需要注意的是,每次屈膝训练后必须冰敷膝关节周围20 min,其他时间冰敷2~3次,用于消肿镇痛,控制局部炎症反应。出院后每日冰敷3~4次,20 min/次。
1.3 观察指标
术前及术后3、6、9、12、24个月双膝CT平扫测量髌骨倾斜角(patella tilt angle, PTA)(图1)、TT-TG,查体髌骨恐惧试验评价髌骨稳定性,以及国际膝关节文献委员会(International Knee Documentation Committee,IKDC)评分[6](0~100分)、Lysholm评分[7](0~100分:优秀≥95分;良好85~94分;尚可65~84分;差≤64分)、Kujala评分[6](0~100分)以及Tegner评分[8](0~10分)评分来评价膝关节功能。
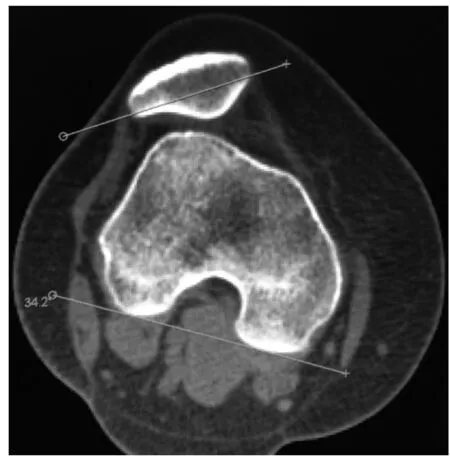
图1 CT测量PTA:股骨内、外髁最高点连线与髌骨切位的最大横径延长线形成的夹角
1.4 统计学处理
2 结果
手术时间(49±12)min,术中出血量(50±6)ml。术后均未再次发生PD或半脱位,无并发症发生。住院时间(6±2)d。21例(随访率87.5%)均随访24个月,膝关节屈伸角度在末次随访时均恢复正常(与健侧相比较),术前后PTA和IKDC、Lysholm、Kujala、Tegner评分比较均有显著统计学差异,膝关节功能改善明显(表1)。

表1 术前后膝关节功能评分
PTA术后各时点与术前比较P值均为0.000;IKDC评分术后各时点与术前比较P值均<0.05;Lysholm评分除术后9个月外术后各时点与术前比较P值均<0.05;Kujala评分除术后9个月外术后各时点与术前比较P值均<0.05;Tegner评分术后6个月和末次随访与术前比较P<0.05,其他术后各时点与术前比较无统计学差异(P>0.05)
3 讨论
目前,青少年初次PD手术还是保守治疗,采用哪种手术方式效果更佳,均有争议,长期随访结果表明两者并无显著差异[9],是否手术、采用什么术式是本文探讨的重点,目前临床并无绝对的手术指征。Askenberger等[10]首次对原发性外伤性外侧髌骨脱位(lateral patellar dislocation,LPD)的儿童患者进行一项随访2年的前瞻性研究,比较手术修复MPFL损伤与支具固定治疗的效果:①在初次LPD患者中,关节镜下修复急性MPFL损伤,术后髌骨再脱位率降低,但与支具固定相比并没有显著提高膝关节功能;②支具组膝关节功能评分及活动度恢复良好,57%的患者无再脱位发生。Nwachukwu等[11]对儿童和青少年手术与非手术治疗APD的回顾性系统综述得出不同结论,虽然综述收集的手术方式不尽相同,但研究结果认为手术治疗降低PD复发率,可以更好地促进运动功能恢复,提高生活质量。Palmu等[12]对<16岁患者进行一项长达14年的非手术和手术治疗的对比研究,非手术组髌骨再脱位率高达到71%。Erickson等[13]同样认为手术治疗在恢复髌股关节稳定性及患者自身满意度方面更有优势,且显著减少并发症发生、降低脱位复发率。
解剖学上髌股关节的稳定性由静态稳定结构(髌股关节骨性几何形态)、动态稳定结构(股四头肌内侧头)和被动稳定的软组织结构(髌旁支持带和髌骨韧带等)三部分共同维持,保证膝关节屈伸活动的正常运转[14]。目前普遍认为在排除明显Q角增大、股骨髁发育异常的情况下,MPFL是维持髌骨内侧稳定性最为重要的结构,提供50%~60%对抗LPD的张力,导致超过90%的髌骨脱位患者伴随MPFL损伤撕裂[15~18],因此,MPFL重建术后膝关节初始稳定效果最佳[19]。由于青少年骨骺未闭,临床选择这种术式十分谨慎。目前,对于儿童、青少年髌骨不稳定的最佳手术治疗尚无共识。MPFL重建虽然在防止复发不稳定方面显示出良好的中期效果,但并发症发生率很高[20~22]。目前,MPFL重建多数应用于慢性PD,且随着临床应用增多,重建方式也多种多样[23],目前尚无统一的重建标准,因此,失败率也逐年上升,很多患者将面临MPFL翻修的风险[24,25]。MPFL修复可以恢复稳定,不会出现与重建相关的并发症。一项基于成人的系统回顾研究显示,接受MPFL修复的患者髌骨复发性脱位率是MPFL重建患者的4倍[26]。Lind等[27]报道复发性LPD儿童型MPFL重建术后膝关节功能和疼痛显著改善,复发率为20%;儿童再脱位率较高达21%,成人MPFL重建后再脱位率为3%,造成这种差异的原因是MPFL的软组织内固定与成人骨隧道内固定相比缺乏足够的动态生物力学稳定性。鉴于儿童、青少年骨骺未闭的情况,多数临床医生认为手术应尽量减少对生长发育的干扰,首选软组织修复术为主[28]。针对APD后1周内MPFL的断端均可以在关节镜下清楚找到并原位缝合,再结合LPR的松解,可获得满意的临床效果。我们的研究也验证了这一点,21例青少年APD末次随访时均恢复正常膝关节功能,恐惧试验均为阴性,膝关节恢复全幅活动,全部恢复正常体育运动,随访CT显示PTA恢复正常,无明显髌股关节退变等并发症发生。
本组结果显示关节镜下MPFL修复联合LPR松解术后膝关节各项评分虽然呈现升高的趋势,但分值整体较正常偏低,可能的原因有以下几点:①内侧结构重新缝合的手术技术可能导致张力过度紧张和(或)组织完整性不足;②肌肉功能因素。青少年在青春期时身体快速生长发育,由于手术和膝关节制动期间肌肉力量的丧失、缺乏活动和康复功能锻炼步骤限制,可能导致肌肉萎缩、力量削弱。③心理因素。这些青少年患者未受伤前,不熟悉膝关节不稳的情况和可能导致的活动异常,心理压力可能会对手术的期望和康复的进程产生影响。④个体化差异。与男孩相比,女孩在APD后总体上表现为更疼痛、术后评分更差,女孩术后重返体育活动和疼痛问题我们应该给予特别关注与指导,这也给我们一个启示,今后的研究建议按照性别的不同进行个体化分析。
本组术后未复发可能与手术技术、随访时间较短、样本量小和康复方案的差异有关。这些年轻的患者需要认真仔细和持续的随访,并针对性对再脱位的风险和危险因素提供科普教育和咨询,强调最重要的是肌肉力量和核心稳定性的加强,为其设定恢复运动的目标。
本研究的创新点为研究对象是骨骼未成熟的青少年患者,所有患者均为第1次创伤性APD,且遵循相同的标准化方案,并在2年随访中有很高的参与率。缺点是随访时间相对较短,使我们无法对MPFL修复联合LPR松解术治疗APD的长期疗效得出结论,后续研究是非常重要的。此外,单一研究中心的结果不能概括到其他研究中心和病人群体,多中心大数据的研究是今后的目标方向。
临床上PD的治疗解剖因素的影响众多,如MPFL撕裂、LPR紧张、髌骨位置的异常、胫骨结节解剖异常、膝关节外翻畸形、滑车发育不良等。因此,我们在手术选择上要认真区别对待,设计好最适合的手术方案,尽量做到用最小的创伤使患者得到最大的获益。本研究结果显示青少年APD采用MPFL修复术联合LPR松解术,术后2年的临床效果满意,是可选的术式,为青少年APD的治疗提供一定的理论支持。

