小球囊开窗后置管溶栓治疗下腔静脉阻塞伴血栓形成1例
徐涛 郑联坵
患者,男性,70岁,因“反复双下肢浮肿10余年,加重4月余”于2017年8月入院。查体:生命体征平稳,慢性病面容,全身皮肤、黏膜轻度黄染,无蜘蛛痣、肝掌。全身浅表淋巴结无肿大。腹部饱满,腹壁静脉曲张,脐上血流方向向上,肝脾肋下未触及肿大,肝区无叩击痛,移动性浊音阳性,肠鸣音正常,双下肢中度浮肿。既往史:“高血压病”病史10余年,血压最高160/100 mmHg,血压控制不理想;无外伤史及手术史。辅助检查:生化:TB 41 μmol/L、DB 24 μmol/L、GGT 129 U/L、ALP 184 U/L、CHE 4 229 U/L、Cr 119 μmol/L;血常规:WBC 1.68×109/L、Hb 99 g/L、Plt 53×109/L;凝血功能:PT 15S、PTA 53%、Fig 0.82 g/L、D-DIMER 12 mg/L;IgG 21 g/L、IgA 2.43 g/L、IgM 0.94 g/L;腹水常规:李凡他阴性、白细胞计数240×106/L、多核细胞12%;腹水生化:总蛋白32 g/L、氯110 mmol/L、乳酸脱氢酶100 U/L;;病毒性肝炎血清标志物、自身免疫性肝病抗体、抗核抗体及抗线粒体抗体,均阴性;CT:肝硬化、脾大、腹水、门静脉高压;下腔静脉增宽并充盈缺损,考虑栓塞;马蹄肾;心脏彩超:左室壁运动不协调;二尖瓣及主动脉瓣轻度返流;左室舒张功能降低;肝脏彩超:肝内弥漫性病变,肝静脉走行异常,下腔静脉血流瘀滞,近膈处管腔内低回声,脾大,腹腔积液。诊断:“1.布加综合征伴下腔静脉血栓形成;2.肝硬化失代偿期,门脉高压症:脾机能亢进;3.高血压病2级,很高危;4.马蹄肾”。2017年8月24日行下腔静脉造影示:下腔静脉血流瘀滞,肝后段及以下段明显扩张,其中可见大量充盈缺损,并可见粗大、扩张的肝短静脉显影,造影剂经腹腔多发侧枝血管入循环系统,调整导丝通过下腔静脉闭塞段进入右心房,予12×60 mm球囊扩张下腔静脉闭塞段开窗(图1),后持续泵入尿激酶 80万单位/d溶栓治疗4 d。2017年8月28日再次行下腔静脉造影示:下腔静脉血流通畅,原大量充盈缺损基本消失,肝短静脉及腹腔多发侧枝血管未再显影,调整导丝通过下腔静脉狭窄段,以距右心房入口以下0.5 cm为支架最高点置入一枚Optime 24 mm×80 mm裸支架(E-luminexx,美国Bard公司),再次造影见支架内血流通畅,未见侧枝静脉显影(图2),后口服华法林 1.25 mg/d抗凝治疗6个月。随访1年,患者无明显不适,复查血常规:WBC 3.9×109/L、Hb 131 g/L、Plt 95×109/L;彩超:下腔静脉内可见支架强回声,所见部分支架长径约8.3 cm,内径约1.9 cm,CDFI:支架内血流充盈尚可,频谱显示:最高流速为31.9 cm/s。

图1小球囊开窗后,下腔静脉部分血流进入右心房,腔静脉内可见混合性血栓
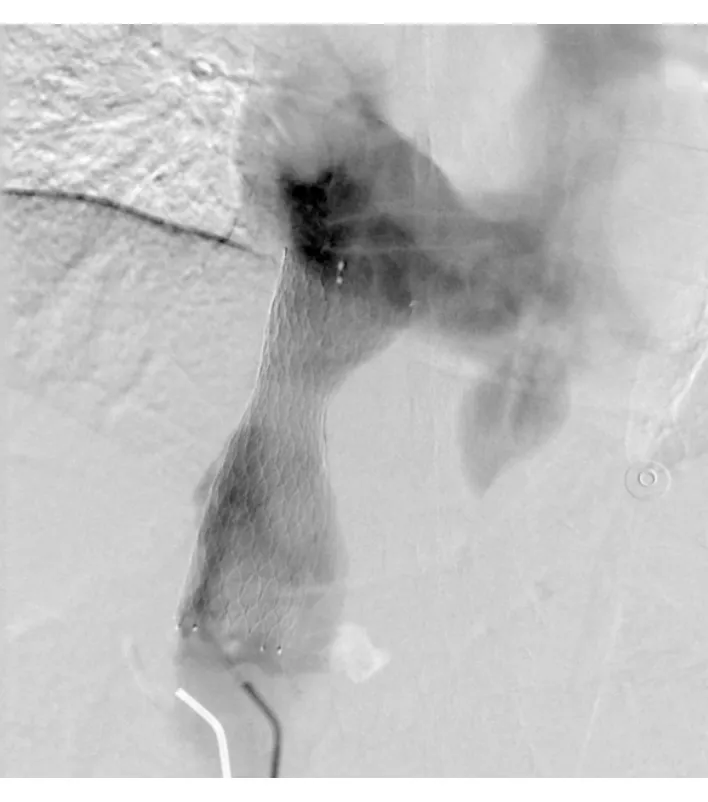
图2 大球囊扩张后置入24 mm×80 mm裸支架
讨论布加综合征患者下腔静脉闭塞后,闭塞处远端的血流缓慢、形成涡流甚至倒流,在BCS高凝状态基础上,下腔静脉易于形成血栓[1],其治疗方法包括华法林抗凝、经导管尿激酶溶栓、支架压迫血栓、支架或滤器置入、外科手术等,其中介入治疗已被公认为是布加综合征首选的治疗方法。依据2017年《布-加综合征亚型分型的专家共识》[2],该患者属下腔静脉阻塞伴血栓形成,血栓性质为混合性血栓,混合血栓兼有新鲜血栓与陈旧血栓的性质,不能直接使用大球囊扩张下腔静脉以免新鲜血栓脱落,而采用小球囊开窗,因所用球囊直径较小,下腔静脉部分开通提高了后续溶栓治疗的效果,又避免大的血栓脱落导致肺栓塞。该患者经下腔静脉闭塞段开窗及留置导管接触溶栓后血栓基本溶解,使得其亚型分型转为下腔静脉阶段性阻塞,此时便可使用大球囊扩张下腔静脉及血管内支架植入,而粗大的副肝静脉及其交通支起到了完全代偿的作用,介入治疗时只需要对闭塞的下腔静脉给以治疗而不需要处理闭塞的肝静脉。

