腹膜透析患者钙化危险因素及硫代硫酸钠干预效果分析
毛雨河 薛少清


【摘要】 目的:探究腹膜透析患者鈣化的危险因素及硫代硫酸钠(STS)治疗血管钙化的干预效果。方法:选取2016年12月-2018年12月来本院进行腹膜透析治疗的50例慢性肾脏疾病(CKD)患者,根据血管钙化积分将患者分为冠状动脉钙化组(n=30)和无钙化组(n=20),再按照随机数字表法将冠状动脉钙化组分为STS干预治疗组和常规治疗组,各15例。分析维持腹膜透析患者血管钙化的危险因素及STS干预治疗血管钙化的临床效果。结果:冠状动脉钙化组透析时间长于无钙化组,血磷(P)、钙磷乘积(Ca*P)水平均高于无钙化组,残余肾功能、血清白蛋白水平均低于无钙化组,差异均有统计学意义(P<0.05);多因素Logistic回归分析显示,透析时间、P及残余肾功能是影响腹膜透析患者血管钙化的独立危险因素(P<0.05);治疗后,常规治疗组CAC积分高于治疗前及STS干预治疗组(P<0.05),但STS干预治疗组CAC积分与治疗前比较,差异无统计学意义(P>0.05);治疗后,STS干预治疗组C反应蛋白(CRP)、碳酸氢盐(HCO3)水平均低于常规治疗组,血钙(Ca)水平高于常规治疗组,差异均有统计学意义(P<0.05);两组不良反应发生率比较,差异无统计学意义(P>0.05)。结论:血管钙化是多因素共同作用的结果,透析时间、P及残余肾功能是影响腹膜透析患者血管钙化的独立危险因素;另外,STS能够有效延缓血管钙化进程,安全性较高,但其作用机制有待进一步研究。
【关键词】 硫代硫酸钠; 血管钙化; 腹膜透析; 危险因素
Risk Factors of Calcification in Peritoneal Dialysis Patients and the Effect of Sodium Thiosulfate Intervention/MAO Yuhe,XUE Shaoqing.//Medical Innovation of China,2019,16(23):0-032
【Abstract】 Objective:To explore the risk factors of calcification in peritoneal dialysis patients and the intervention effect of sodium thiosulfate(STS) on vascular calcification.Method:A total of 50 patients with chronic kidney disease(CKD) who underwent peritoneal dialysis in our hospital from December 2016 to December 2018 were selected.According to the vascular calcification score,they were divided into coronary artery calcification group(n=30) and non-calcification group(n=20),and according to the random number table method,coronary artery calcification was divided into STS intervention group and conventional treatment group,15 cases in each group.The risk factors of vascular calcification in maintenance peritoneal dialysis patients and the clinical efficacy of STS intervention in treatment of vascular calcification were analyzed.Result:The dialysis time of coronary artery calcification group was longer than that of non-calcification group,the levels of blood phosphorus(P),calcium phosphorus product(Ca*P) were higher than those of non-calcification group,and the residual renal function and serum albumin levels were lower than those of non-calcification group,the differences were statistically significant(P<0.05).Multivariate logistic regression analysis showed that dialysis time,P and residual renal function were independent risk factors for vascular calcification in peritoneal dialysis patients(P<0.05).After treatment,the CAC score of conventional treatment group were higher than those of before treatment and STS intervention group(P<0.05),there was no significant difference in CAC score between STS intervention group and before treatment(P>0.05).After treatment,the levels of C-reactive protein(CRP) and bicarbonate(HCO3) in STS intervention group were lower than those of conventional treatment group,and the level of serum calcium(Ca) was higher than that of conventional treatment group,the differences were statistically significant(P<0.05).There was no significant difference in the incidence of adverse reactions between two groups(P>0.05).Conclusion:Vascular calcification is the result of multiple factors,dialysis time,P and residual renal function are independent risk factors affecting vascular calcification in peritoneal dialysis patients,in addition,STS can effectively delay the process of vascular calcification with high safety,but its mechanism needs further study.
【Key words】 STS; Vascular calcification; Peritoneal dialysis; Risk factors
First-authors address:Meizhou Peoples Hospital,Meizhou 514500,China
doi:10.3969/j.issn.1674-4985.2019.23.007
心血管疾病(cardiovascular disease,CVD)是慢性腎脏疾病(chronic kidney disease,CKD)患者尤其终末期肾脏疾病患者常见的并发症和首要致死原因,其导致的死亡约占总死亡病因的50%,比普通人群高出15~30倍[1]。CKD的治疗方式主要为腹膜透析、血液透析及肾移植,由于肾移植受到肾源的限制,目前透析是CKD患者的主要治疗方式[2]。相较于血液透析,腹膜透析具有明显的生存优势,且能有效降低透析相关的血源感染的发生[3]。而血管钙化的发生与发展是CVD发病率和死亡率增加的重要环节,CKD患者血管钙化应该注意其相关影响因素和动脉粥样硬化的危险因素[4-5]。目前,CKD的药物治疗以无钙的磷结合剂、拟钙剂、VD和他汀类药物为主,硫代硫酸钠(sodium thiosulfate,STS)作为一种抗氧化剂和螯合剂,通过与钙离子形成硫代硫酸盐以防止磷酸钙沉积,且能够恢复血管内皮功能[6-7]。因此,本文主要探究腹膜透析患者钙化危险因素及硫代硫酸钠干预效果。现报道如下。
1 资料与方法
1.1 一般资料 选取2016年12月-2018年12月来本院进行腹膜透析治疗的50例CKD患者为研究对象,其中男28例,女22例,年龄23~75岁,平均51岁,平均尿量>400 mL/d。纳入标准:CKD患者并发冠状动脉钙化;透析前无肝性脑病性昏迷、腹膜炎、消化道出血及肺感染;治疗依从性好,能够定期随访,按要求进行药物治疗。排除标准:妊娠患者;近1年服用过碳酸镧和思维拉姆磷结合剂药物者;并发糖尿病、高脂血症及高钙血症病史者;合并外伤。患者在入组后先行胸部CT平扫,根据血管钙化积分将患者分为冠状动脉钙化组(n=30)和无钙化组(n=20),再按照随机数字表法将冠状动脉钙化组分为STS干预治疗组和常规治疗组,各15例。患者均签署知情同意书,且该方案通过本院伦理委员会的批准。
1.2 方法 (1)维持腹膜透析:运用双涤纶套腹透管及乳酸盐双联腹透液(生产厂家:美国Baxter公司),腹透液浓度为1.5%,持续性不卧床腹膜透析,换液频率为4次/d,每次放入2 L腹膜透析液,总腹膜透析液剂量为8 L/d。(2)常规治疗组:给予活性维生素D(骨化三醇胶丸)[正大制药(青岛)有限公司,国药准字H20030491]治疗,剂量0.25 μg/次,1次/d,连续治疗3个月。(3)STS干预治疗组:参照文献[8],给予STS(上海新亚药业有限公司,国药准字H31020534)12.8 g+100 mL氯化钠注射液,静脉滴注(时间>1 h),每周2次。连续治疗3个月。
1.3 观察指标及判定标准 (1)比较冠状动脉钙化组和无钙化组一般资料,包括年龄、性别、BMI、透析时间、血压、残余肾功能(肾小球滤过率通过MDRD方程计算)、血生化指标[由医院检验中心检测血红蛋白、血糖、白蛋白、甘油三酯(TG)、胆固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、血钙(Ca)、磷(P)、钙磷乘积(Ca*P)各2次,2次检测时间相隔在6个月内,取平均值]。(2)分析影响腹膜透析患者血管钙化的因素。(3)比较STS干预治疗组和常规治疗组治疗前后的冠状动脉钙化积分血清学指标。①冠状动脉钙化积分:运用多层螺旋CT检测法,CT值130 HU作为判断是否钙化的阈值,检测面积0.5 cm2以上。检测血管为冠状动脉左主干、左前降支、左旋支和右冠状动脉。1分为130≤CT值<200、2分为200≤CT值<300、3分为300≤CT值<400、4分为CT值≥400。冠状动脉钙化积分=冠状动脉左主干CT值×面积+左前降支CT值×面积+左旋支CT值×面积+右冠状动脉CT值×面积。其中无钙化0~10分、轻度钙化11~100分、中度钙化101~400分、重度钙化>400分[4]。②血清学指标:检测甲状旁腺素(PTH)、C反应蛋白(CRP)、Ca、碳酸氢盐(HCO3)、血清骨碱性磷酸酶(BALP)。(4)不良事件:观察患者治疗期间恶心呕吐、头晕乏力、口渴、低血压、打喷嚏等不良反应发生状况。
1.4 统计学处理 使用SPSS 20.0软件对所得数据进行统计分析,计量资料正态分布数据用(x±s)表示,组间比较采用t检验,非正态分布数据用[M(P25,P75)]表示,比较采用Mann-Whitney U检验;计数资料以率(%)表示,比较采用字2检验;多因素分析采用非条件Logistic回归进行多因素方法分析。以P<0.05为差异有统计学意义。
2 结果
2.1 腹膜透析患者血管钙化的单因素分析 冠状动脉钙化组透析时间长于无钙化组,P、Ca*P水平均高于无钙化组,残余肾功能、血清白蛋白水平均低于无钙化组,差异均有统计学意义(P<0.05);两组其他指标比较,差异均无统计学意义(P>0.05)。见表1。
2.2 影响腹膜透析患者血管钙化的多因素分析 多因素Logistic回归分析以冠状动脉钙化为因变量,以各因素为自变量,结果显示,透析时间、P及残余肾功能是影响腹膜透析患者血管钙化的独立危险因素(P<0.05),见表2。
2.3 STS干预治疗组和常规治疗组的一般资料比较 两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表3。
2.4 两组治疗前后钙化积分比较 治疗前,两组钙化积分比较,差异无统计学意义(P>0.05);治疗后,常规治疗组CAC积分高于治疗前及STS干预治疗组(P<0.05),STS干预治疗组CAC积分与治疗前比较,差異无统计学意义(P>0.05)。见表4。
2.5 两组治疗前后血清学指标比较 治疗前,两组血清学指标比较,差异均无统计学意义(P>0.05);治疗后,STS干预治疗组CRP、HCO3水平均低于常规治疗组,Ca水平高于常规治疗组,差异均有统计学意义(P<0.05),两组其他指标比较,差异均无统计学意义(P>0.05)。见表5。
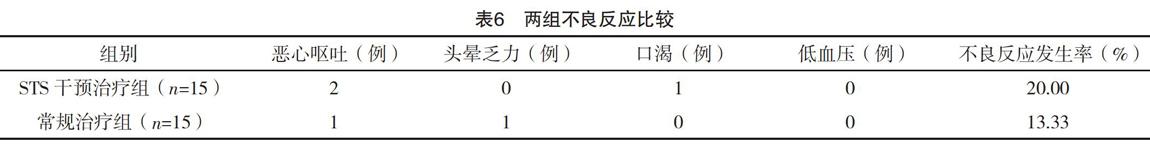
2.6 两组不良反应比较 两组不良反应发生率比较,差异无统计学意义(字2=0.060,P=0.409),见表6。
3 讨论
血管钙化能够较好地预测CKD患者心血管疾病死亡率和全因死亡率,与一般人相比,CKD患者并发冠状动脉钙化更加频繁、广泛且进展迅速,是冠心病发生的主要标志[9-10]。同时,腹膜透析是CKD患者最为常用的治疗方法之一,这类患者更容易出现血管钙化,既往研究报道其发生率为29.9%~69.5%[11-12]。且血管钙化是导致心血管疾病发病率及死亡率增加的主要原因,常常引起心肌缺血甚至引起死亡[13-14]。
维持腹膜透析患者发生冠状动脉钙化是多种因素共同作用的结果,可分为传统危险因素和非传统危险因素,其中,传统因素包括性别、高血压、年龄、血脂异常及心血管疾病史等;非传统因素包括氧化应激、内皮细胞功能障碍、炎症反应及钙磷代谢等[15]。本研究结果显示,冠状动脉钙化组透析时间长于无钙化组,P、Ca*P水平均高于无钙化组,残余肾功能、血清白蛋白水平均低于无钙化组,差异均有统计学意义(P<0.05);多因素Logistic回归分析显示,透析时间、P及残余肾功能是影响腹膜透析患者血管钙化的独立危险因素(P<0.05)。原因如下:(1)维持腹膜透析患者随着年龄和透析时间的增加,其出现动脉粥样硬化的概率增加,更容易发生血管钙化。(2)血P增高能够促进终末期肾病患者较早的出现血管钙化,加速钙化进程。血P以剂量依赖的方式促进血管平滑肌细胞发生钙化,诱导血管平滑肌细胞标志物α肌动蛋白及SM22α的减少,促进成骨细胞转录因子RUNX2/Cbfal、osterix,BALP和骨桥蛋白表达增加,进而刺激平滑肌细胞分化为成骨软骨细胞[16]。另外,血P还可以抑制单核细胞及巨噬细胞的分化为破骨细胞,刺激成纤维细胞生长因子分泌增加,进而促进血管钙化[17]。(3)到了终末期,肾脏仍然保留部分肾功能,尽管这些残余的肾功能已经很少,但对患者体内毒素和多余水分的清除及营养的维持和血压的控制仍有很大的作用,从而影响腹透患者的血管钙化进程。
临床上治疗血管钙化的主要方式为控制高血磷症和外源性钙的摄入及控制SHPT,近年来,已有研究证明STS能够抑制尿毒症大鼠的主动脉钙化且疗效显著[17]。目前,STS抑制血管钙化的作用机制尚不明确,其通过螯合钙离子,增加硫代硫酸钙的溶解性,且具有酸化及抗氧化作用[18]。但是ONeill等[19]研究表明,STS抑制血管钙化并不能单纯运用螯合钙离子和酸化来解释,在STS抑制血管钙化的培养基中pH值和钙离子浓度未发生显著改变。STS是通过直接影响血管钙盐沉积及调控血管平滑肌细胞表型转化,还是间接通过全身效应起作用,尚不清楚。本研究结果显示,治疗后,常规治疗组CAC积分高于治疗前及STS干预治疗组(P<0.05),但STS干预治疗组CAC积分与治疗前比较,差异无统计学意义(P>0.05),提示STS可能具有延缓冠状动脉钙化进展的作用;治疗后,STS干预治疗组CRP、HCO3水平均低于常规治疗组,Ca水平高于常规治疗组,差异均有统计学意义(P<0.05)。原因在于:(1)STS螯合血管内沉积的钙盐,形成可溶性的硫代硫酸钙进而进入血液循环,降低血钙水平;(2)STS具有抗氧化剂抑制微炎症的特点,而微炎症反应参与血管钙化的发生与发展。另外有研究表明,CKD患者常伴随矿物质代谢紊乱,引起活性维生素D的缺乏,BALP)和PTH水平增加[20]。本研究治疗后,两组BALP和PTH水平均无显著变化,这可能与研究样本量较小、用药时间短及个体差异大有关,也可能STS的作用机制与这些指标无关。两组不良反应发生率比较,差异无统计学意义(P>0.05),且患者经过对症治疗后,不良反应得到有效控制,表明STS安全性较高。
综上所述,腹膜透析患者血管钙化是多因素共同作用的结果,透析时间、P及残余肾功能是影响腹膜透析患者血管钙化的独立危险因素;另外,STS能够有效延缓血管钙化进程,安全性较高,但其作用机制有待进一步研究。
参考文献
[1] Novak M,Mucsi I,Rhee C M,et al.Increased Risk of Incident Chronic Kidney Disease,Cardiovascular Disease,and Mortality in Diabetic Patients With Comorbid Depression[J].Diabetes Care,2016,39(11):1940-1947.
[2]夏敏,张萍,盛凯翔,等.老年终末期肾病患者血液透析和腹膜透析的预后分析[J].中华肾脏病杂志,2016,32(8):584-591.
[3]陈松,黄健,杨静,等.非布司他治疗慢性肾脏病伴高尿酸血症的临床研究[J].实用医学杂志,2016,32(3):472-474.
[4]张小红,陈财铭,万建新.非透析慢性肾脏病患者骨量异常与血管钙化的危险因素[J].中华肾脏病杂志,2017,33(2):100-105.
[5]晏焕青,谢琼虹,尚达,等.冠状动脉钙化积分与腹膜透析患者预后的相关性研究[J].上海交通大学学报(医学版),2017,37(8):1120-1126.
[6]余毅,毕志敏,王琰,等.硫代硫酸钠对维持性血液透析患者冠状动脉钙化干预作用[J].中华医学杂志,2016,96(46):3724-3728.
[7]文杨,夏运风,甘华.维持性血液透析患者血管钙化防治[J].中国血液净化,2016,15(5):263-265.
[8] Adirekkiat S,Sumethkul V,Ingsathit A,et al.Sodium thiosulfate delays the progression of coronary artery calcification in haemodialysis patients[J].Nephrology Dialysis Transplantation,2010,25(6):1923-1929.
[9]丁浩,曹娟,章旭,等.慢性肾脏病患者血清Klotho蛋白水平与血管钙化的相关性研究[J].重庆医学,2017,46(36):5093-5097.
[10]陈琰,郑淑蓓,金领微,等.维持性血液透析患者镁代谢紊乱与冠状动脉钙化的相关性分析[J].中华肾脏病杂志,2017,33(2):106-111.
[11]胡学芹,陈文,刘琼英.腹膜透析对终末期肾病患者T细胞亚群和NK细胞水平的影响[J].实用临床医药杂志,2017,21(15):144-145.
[12]余乐,程慧栋,周婷婷,等.腹膜透析患者心血管钙化的演变及临床意义[J].肾脏病与透析肾移植杂志,2017,26(4):328-332.
[13]文杨,夏运风,甘华.维持性血液透析患者血管钙化防治[J].中国血液净化,2016,15(5):263-265.
[14] Chang C T,Wang G J,Kuo C C,et al.Electronegative Low-density Lipoprotein Increases Coronary Artery Disease Risk in Uremia Patients on Maintenance Hemodialysis[J].Medicine,2016,95(2):e2265.
[15]徐丽霞,崔燕海,冯仲林,等.维持性血液透析患者冠状动脉钙化及其进展的危险因素[J].肾脏病与透析肾移植杂志,2017,26(5):408-413.
[16]石凱峰,张宁,刘世巍,等.高磷血症致慢性肾脏病血管钙化的研究及治疗进展[J].世界中医药,2017,12(2):465-469.
[17]李英.高磷血症导致血管钙化的研究进展[J].中国中西医结合肾病杂志,2016,17(8):659-661.
[18]余毅,毕志敏,王琰,等.硫代硫酸钠对维持性血液透析患者冠状动脉钙化干预作用[J].中华医学杂志,2016,96(46):3724-3728.
[19] ONeill W C,Hardcastle K I.The chemistry of thiosulfate and vascular calcification[J].Nephrology Dialysis Transplantation,2012,27(2):521-526.
[20]胡丽莉,涂卫平,房向东,等.慢性肾脏病各分期患者矿物质骨代谢指标变化特征研究[J].中国全科医学,2017,20(12):1434-1438.
(收稿日期:2019-05-24) (本文编辑:董悦)

