手辅助腹腔镜全结直肠切除回肠储袋肛管吻合术治疗溃疡性结肠炎的效果观察
赵军蒙 河南省太康县中医院外科 461400
溃疡性结肠炎为消化系统常见疾病之一,病变多累及直肠、乙状结肠,严重者甚至累及全结肠,以大肠黏膜层、黏膜下层反复炎症为主要表现,严重威胁患者生活质量[1]。现阶段,溃疡性结肠炎内科治疗虽已取得极大进展,但仍有部分患者须进行手术治疗。全结直肠切除回肠储袋肛管吻合术(Ileal pouch-anal anastomosis,IPAA)为临床治疗溃疡性结肠炎理想术式,效果已经大量临床实践证实。近年来,随着腹腔镜技术的不断改进,手辅助腹腔镜(Hand-assisted laparoscopicsurgery,HALS)已逐渐应用于结直肠癌治疗中,并取得较为理想治疗效果[2]。有研究指出,HALS应用于溃疡性结肠癌患者全结直肠切除IPAA术中,可有效降低术后并发症发生,促进患者康复[3]。本文选取溃疡性结肠炎患者74例,分析HALS全结直肠切除IPAA治疗溃疡性结肠炎患者的临床效果,结果如下。
1 资料与方法
1.1 临床资料 选取2016年2月—2018年1月我院溃疡性结肠炎患者74例,均经病理组织活检、全结肠镜检查确诊,手术指征明确,既往无腹部手术史。依据治疗方案不同分为两组,各37例。实验组女20例,男17例,年龄23~46岁,平均年龄(32.56±7.45)岁;对照组女21例,男16例,年龄22~47岁,平均年龄(33.02±8.01)岁。两组年龄、性别等资料比较差异无统计学意义(P>0.05)。
1.2 方法 实验组行HALS全结直肠切除IPAA,操作如下:(1)静吸复合麻醉,取膀胱截石位,作横形切口于耻骨联合上缘2cm处,长约6cm,逐层切开腹壁组织;(2)润滑凝胶涂抹“蓝蝶”,并将其折叠置入腹腔,确保底座完全封闭壁层腹膜;(3)辅助手放入腹腔,仔细探查腹腔,确定无严重腹腔粘连及肿瘤病灶;(4)手辅助器旋紧,建立人工气腹,2个10mm Trocar分别置入左、右下腹;(5)横结肠、降结肠、回盲肠、升结肠、乙状结肠均以超声刀分离并离断供应血管、结肠系膜,钛夹夹闭大血管后以超声刀离断;(6)待辅助器气密保护盖撤出,行直肠及其周围系膜分离,直至齿状线水平;切取全结肠标本,行200mm储袋于末端回肠,并将管状吻合器钉座置入储袋底端;(7)经肛门脱出直肠,于齿状线水平使用切割闭合器切除;(8)肛管—回肠储袋对端以管状吻合器完成吻合后,行预防性造瘘于储袋近端60cm位置回肠,引出后于远端肠腔封闭;(9)选择1根硅胶引流管置于盆腔吻合口,依次关腹,术毕。对照组行传统开腹全结直肠切除IPAA,作腹部切口,IPAA操作同实验组,行远端回肠预防性造瘘。
1.3 观察指标 (1)手术相关指标,包括术中出血量、手术、术后排气及住院时间。(2)术后并发症发生率。
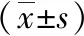
2 结果
2.1 手术相关指标 实验组术中出血量较对照组少,手术时间较对照组长,术后排气及住院时间均较对照组短,差异有统计学意义(P<0.05)。见表1。
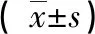
表1 两组手术相关指标对比
2.2 术后并发症发生率 实验组术后并发症发生率(16.22%)较对照组(37.84%)低,差异有统计学意义(χ2=4.385,P=0.036<0.05)。见表2。

表2 两组术后并发症发生率对比[n(%)]
3 讨论
溃疡性结肠炎外科手术多以全结直肠切除IPAA为主,传统开腹手术由于腹部需解剖范围较广,通常采用长切口,上至剑突,下至耻骨联合,又被称为“尸检切口”,患者接受度不高[4]。因此,找寻一种更为有效、安全、患者易于接受的治疗方案对溃疡性结肠炎患者尤为重要。近年来,随着腹腔镜技术广泛渗透至医院各科领域,全结直肠切除IPAA逐渐由传统开腹手术转至腹腔镜手术完成,其中HALS兼具传统开腹手术直观及腹腔镜手术微创的优势,将现代技术器械与手的灵敏性相结合,同时又克服了二者弊端,充分发挥“1+1>2”的作用,效果更为显著[5]。本文中,实验组术中出血量少于对照组,术后排气及住院时间短于对照组,且术后并发症发生率低于对照组,充分说明HALS全结直肠切除IPAA治疗溃疡性结肠炎,可减少术中出血量,降低术后并发症发生率,缩短术后排气及住院时间。分析原因,可能是由于HALS全结直肠切除IPAA术中可根据手触觉感掌握肠管软硬、厚薄、肠壁、肠系膜淋巴结,并协助术中牵拉暴露,降低手术难度,减少术后并发症发生,准确判定血管走行,便于有效控制出血,减少术中出血量,并通过腹腔镜放大作用,准确掌握腹腔情况,避免对周围组织造成损伤。
综上所述,对溃疡性结肠炎患者施行HALS全结直肠切除IPAA,可有效减少术中出血量,降低术后并发症发生率,促进患者术后康复,值得临床推广应用。

