MSCT及MPR后处理技术在诊断阑尾疾病中应用
石 全
(盐城市第一人民医院影像科 江苏 盐城 224000)
阑尾疾病是一种外科常见病,尤其是阑尾炎居急腹症发病率首位,依据临床表现、体征、实验室检查或超声诊断阑尾炎准确率较低[1],单纯性阑尾炎可保守治疗,而阑尾脓肿应先行保守治疗后再择期手术,因而术前对阑尾疾病评估尤为重要,特别是较准确病理分型具有重要指导意义[2-4],为了提高诊断准确率,目前应用MSCT对阑尾炎诊断较普遍,鉴于诸多文献对常规CT诊断阑尾炎进行报道,本文就MSCT及MPR后处理技术在诊断阑尾疾病应用进行探讨。
1 资料与方法
1.1 一般资料
盐城市第一人民医院2018年9月—11月经手术和病理证实为急性阑尾炎患者28例,男16例,女12例,年龄8~68岁,其中成年组20例,青少年组8例。发病时间5个小时到一周,临床表现如下:右下腹痛23例,脐周痛5例,其中伴压痛及反跳痛6例,伴体温升高8例,伴恶心、呕吐2例,伴白细胞总数升高10例。
1.2 检查方法
使用SIEMENS螺旋CT扫描仪,扫描范围从膈肌顶至盆底或进行中下腹部平扫。两组患者均进行CT平扫,部分患者扫描前45分钟内口服约1500ml等渗甘露醇,用于胃肠道准备。扫描参数:120kV,350mAs,FOV350,准直3mm。扫描后发至工作站当2名医师诊断对常规CT轴位进行独立阅片进行诊断,明确诊断可确诊,然后进行MPR二维重建,结果均为急性阑尾炎则表示确诊。对回盲部及阑尾形态、及比邻结构观察。
1.3 观察指标
CT急性阑尾炎诊断标准直接征象:阑尾增粗(阑尾直径≥6mm);表现为(1)阑尾壁增厚,指阑尾壁最厚>3mm,或阑尾壁异常强化,程度较周围组织密度高;(2)阑尾管腔异常改变,管腔内积液指阑尾腔液性低密度影、使阑尾管腔充盈或张力性改变;阑尾壁水肿明显,阑尾腔可为结构塌陷表现阑尾腔狭窄;阑尾腔内粪石:边界清晰的卵圆形或圆形高密度物质[5-6]。间接征象:(1)阑尾周围炎指阑尾浆膜毛糙,伴周围脂肪密度渗出性改变;(2)阑尾穿孔指阑尾壁连续性中断或伴阑尾腔外游离气体,或阑尾正常结构消失形成炎性肿块或阑尾脓肿,(3)髂窝积液、结肠旁沟积液,盆腔积液;(4)小肠、盲肠炎指阑尾炎症累及肠壁增厚伴水肿改变;可呈肠郁涨改变,指阑尾炎波及小肠,肠管轻度扩张伴积液积气改变。
1.4 统计学方法
应用SPSS21.0统计学软件分析数据;计数资料组间比较采用χ2检验;P<0.05表示组间差异具有统计学意义。
2 结果
急性阑尾炎28例,单纯CT轴位组检出16例,检出率57.1%,诊断正确14例,诊断准确率50.0%;MPR组检出率26例,检出率92.9%,正确诊断24例,诊断准确率85.7%;两组检出率及诊断准确率统计学比较P<0.05,均有明显差异,两组28例阑尾炎各直接征象及间接征象显示差异如下,见表。
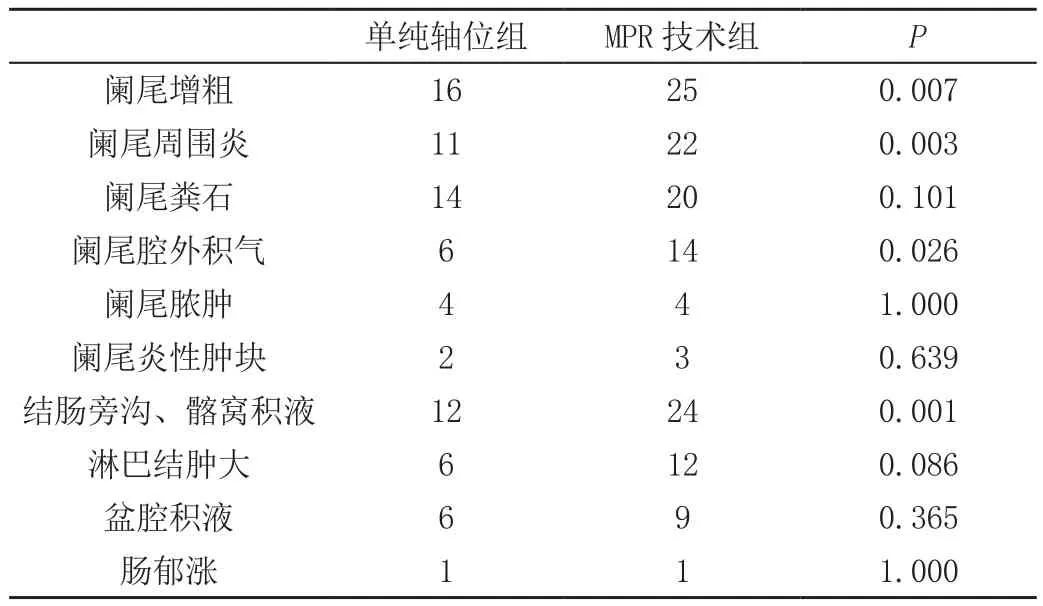
表 MSCT轴位及MPR后处理技术在阑尾炎征象显示结果(例)

图1:阑尾直径6mm,壁厚近3mm,周围未见明显渗出,病理结果为单纯性阑尾炎。图2:病例为低级别粘液性腺癌,影像表现见阑尾壁厚及欠规则,增强强化,并累及少许盲肠壁,腔内见条片状钙化灶,与结节状粪石影不同。图3~4:病例为阑尾高级别粘液性腺癌,腔内条片状钙化灶较具有特征性。
3 讨论
急性阑尾炎病理分为单纯性、化脓性、坏疽性阑尾炎及蜂窝组织炎;急性阑尾炎的基本病理改变为阑尾壁充血水肿、大量的炎性细胞浸润及不同程度的组织破坏;单纯性阑尾炎多表现为阑尾管腔气体或积液充盈,阑尾直径≥6mm,阑尾壁增厚>3mm,阑尾浆膜面及周围脂肪间隙清晰;化脓性阑尾炎主要表现阑尾管腔内积液、阑尾壁增厚,但阑尾壁结构基本保持完整或大部分完整,阑尾周围有渗出改变,无明显穿孔表现;坏疽性阑尾炎多表现阑尾结构显示模糊,主要由于组织发生坏死所致,及少量残存阑尾结构与周围结构分界不清,阑尾周围脂肪间隙渗出增多[7-8],且多发伴发穿孔征象;蜂窝组织炎多表现阑尾结构基本消失伴多发穿孔征象,病变区见多发大量渗出及积气征象表现较坏疽性更重,临床腹膜炎症状更重;CT征象中坏疽性阑尾炎及蜂窝组织炎常伴发阑尾脓肿。慢性阑尾炎可发展成阑尾炎性肿块。
刘文等学者研究显示多排螺旋CT平扫对急性阑尾炎诊断准确率为56.3%,增强后可达到95.3%[9];,本文对阑尾炎患者28例研究,单纯CT轴位组检出16例,检出率57.1%,诊断正确14例,诊断准确率50.0%;MPR组检出率26例,检出率92.9%,正确诊断24例,诊断准确率85.7%;认为在CT单纯轴位图像基础上结合MPR技术,对急性阑尾炎的检出率及诊断率明显提高,可以替代增强检查;本文中单纯CT轴位图像中检出率较低,分析原因主要由于轴位常规图像层厚较宽及伴有容积效应,尤其是发生单纯性阑尾炎或1级、2级阑尾炎时其直接及间接征象显示不清晰,容易漏诊,在MPR图像显示层面为1mm,可多方位对阑尾结构的细节把握较清晰,本组病例中3例单纯性阑尾炎、1例慢性阑尾炎、1例盲肠癌累及阑尾炎(图1),1例阑尾炎合并肠郁涨,6例阑尾炎合并周围少许渗出改变在单纯轴位CT图像中未见检出,在MPR图像上仍有1例单纯性阑尾炎和1例合并肠郁涨未能检查,分析原因对阑尾炎发病时间短、早期阑尾增粗不明显及不伴有任何间接征象显示故漏诊(图1),另1例合并肠郁涨病例,在观察时均重点放在小肠扩张伴积液、积气考虑肠梗阻,对此病例合并肠郁涨并发症发生率相对较低及认识不足而漏诊;本组病例中检出后大部分病例在MPR图像上能够得到正确诊断,所以提高检出率是提高诊断急性阑尾炎准确率的关键所在,本组MPR图像检出率及诊断率均明显较单纯轴位图像上提高,而且如上表所示,各种直接及间接征象显示率均明显得到提高;本组MPR及单纯轴位图像均有2例误诊阑尾炎,病理结果低级别粘液性腺癌及高分化腺癌各1例(图2、3),分析原因亦由于对此类病例认识不足,此2例病例阑尾壁不规则增厚改变伴腔内少量积液及部分不规则条状及砂砾样钙化灶,笔者认为较具有特征性,与常见阑尾炎阑尾壁较均匀性增厚及结节状粪石有明显不同,且阑尾肿瘤周围少见合并阑尾周围炎改变。对于阑尾炎合并阑尾炎性肿块和脓肿,在单纯性CT轴位图像结合MPR图像显示较易检出及诊断;但当阑尾结构形态消失或病灶显示不清,形成肿瘤样改变时,且病变与周围组织关系如肠管或女性附件器官不易区分时,这时单纯轴位平扫准确诊断阑尾病变就存在局限性,增强扫描有助于提高诊断能力[10-11],增强可使残存阑尾壁及脓肿壁、炎性肿块强化,对脓肿和炎性包块与相关肿瘤病变的鉴别诊断有明显帮助;本组病例中病变在结合MPR技术上同样能达到区别脓肿与肠管之间关系,阑尾炎形成脓肿时均位于肠腔外侧,与肠壁关系可以明确区分,结合脓肿周围一些炎性渗出,较肿瘤性病症相比,脓肿壁密度一般没肿瘤性病变密实,且肿块性病变多伴有腔内结节状凸起密度影,脓肿内侧壁较光滑及腔内多伴有脓液低密度影或积气形成,在结合临床相关病史及相关生化检查基础上,本组病例炎性肿块及阑尾脓肿在MPR技术基础上均达到明确诊断。
综上所述,提高阑尾发病的检出率是提高诊断阑尾疾病准确率的关键所在,应用MPR技术对阑尾疾病的检出及确诊较传统单纯轴位图像更具有优势,可明显得到提高,笔者认为此技术应作为常规观察阑尾疾病的首选方法。

