三种甲状腺术式创伤差异的前瞻性随机对照研究▲
简陈兴 吴黎敏* 郑子芳 方剑英 刘 伟 涂海健
(莆田学院附属医院 1微创外科,2 药剂科,3 检验科,福建省莆田市 351100)
腔镜甲状腺手术,因具有颈部无瘢痕的美容优势而迅速在全世界范围内推广,然而目前已知的文献中鲜见对各种甲状腺手术入路创伤比较的随机对照研究。本研究旨在通过前瞻性随机对照研究比较传统开放甲状腺手术(conventional open thyroidectomy,COT)、腔镜辅助甲状腺切除术(endoscopic assisted thyroidectomy,EAT)以及全腔镜甲状腺切除术(totally endoscopic thyroidectomy,TET)三者对机体的创伤影响。现报告如下。
1 资料和方法
1.1 一般资料 选取2016年7月至2018年6月在莆田学院附属医院微创外科行手术治疗的患者150例,随机分为COT组、EAT组及TET组,每组50例。TET组男8例, 女42例, 年龄(38.4±12.08)岁;COT组男12例,女38例,年龄(43.93±9.63)岁;EAT组男9例,女41例,年龄(46.56±8.66)岁。三组患者性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。术后病理检查结果均为良性病变。所有手术均为同一术者完成。
1.2 纳入与排除标准 纳入标准:(1)患者及其家属自主选择手术方式,统计大约150例患者的资料;(2)术前常规影像学检查考虑为单侧甲状腺良性肿瘤;(3)单结节肿瘤直径≤4 cm,对于囊性肿瘤直径可以>4 cm;(4)初次接受甲状腺手术;(5)心、肝、肺、肾等重要脏器无严重器质性病变;(6)术前CRP正常。排除标准:(1)合并甲状腺功能亢进、甲状腺炎;(2)有颈部手术史或放疗史;(3)穿刺细胞学或病理检查报告为甲状腺癌,需行扩大切除及颈部淋巴结清扫;(4)直径超过4 cm的实性结节;(5)不能耐受全麻或者其他无法耐受手术的情况,术后出现出血需二次手术者。
1.3 方法
1.3.1 COT组 沿胸骨切迹上约两横指(2~4 cm)处做衣领状切口,切口长6~8 cm,常规传统开颈方法进行手术,以超声刀代替电刀。详见图1。
1.3.2 EAT组 按Miccoli术式进行。沿胸骨切迹上约两横指(2 cm)定位线做衣领状切口,切口长2~3 cm,依次切开皮肤、皮下组织和颈阔肌。切开颈白线,分离颈前肌与甲状腺之间的层次,使用小拉钩向上、向患侧牵拉建立操作空间。置入5 mm的 30°硬质腔镜,镜下使用超声刀和蚊式血管钳采用锐性、钝性分离结合的方法完全显露患侧腺叶,定位结节后,一般沿峡部-上极-外侧-下极-背面的顺序切除甲状腺。以超声刀分离甲状腺组织,游离甲状腺并离断周围血管,保护周围神经,切除单侧部分、大部或整个腺叶并保留甲状旁腺,充分止血。经切口留置负压引流管。切除的肿块送快速病理检查,术中冰冻病理结果如为恶性肿瘤按恶性肿瘤处理,并从本研究中予以剔除。详见图2。
1.3.3 TET组(胸乳入路) 患者取仰卧位,肩下放置软垫垫高以使颈部伸展,改良截石位。术者立于患者的两腿之间,监视器置于患者头侧,第一助手立于患者的患侧拉钩,扶镜手立于患者的右侧。以0.9%氯化钠注射液100 mL加入肾上腺素0.5 mg,2%利多卡因10 mL配成“膨胀液”。先在胸骨正中偏右乳沟处用“膨胀液”50 mL,注射一个皮丘,然后做一长约10 mm的纵形切口,深度达筋膜层,用50 mL的注射器将100~150 mL“膨胀液”由小切口向上于拟分离区域及三个trocar通道作皮下注射,以减少分离时创面渗血。用皮下通道穿刺剥离棒从小切口进入,沿深筋膜向颈侧作钝性分离,在该层充分分离皮下组织,上至胸骨上凹,两侧界线为锁骨小头至乳晕的连线。再用纱垫卷由上向下从皮下挤出多余“膨胀液”,于此切口置入10 mm trocar作为观察孔,置入30°腔镜,注入CO2气体,建立空间,并维持压力在6~8 mmHg,在腔镜监视下于左右乳晕上各做一个约5 mm小切口,于乳腺腺体前面皮下组织分别置入5 mm的trocar作为操作孔。在腔镜直视下用超声刀分离胸大肌筋膜浅层(注意勿进入乳腺组织)到颈阔肌的深面,上至甲状软骨结节,两侧分离达到胸锁乳突肌外侧缘,完成手术空间的建立。显露甲状腺:用超声刀切开颈白线,紧贴甲状腺真包膜分离胸骨舌骨肌和胸骨甲状肌,显露出甲状腺。如腺体显露不充分则可用七号丝线缝吊患侧舌骨下肌群,使甲状腺得以充分显露。腺体切除:按术前B超或CT检查提示找到甲状腺病灶,一般沿峡部-上极-外侧-下极-背面的顺序用超声刀直接完整地切除病灶、大部分甲状腺或全部甲状腺。将自制标本袋自观察trocar置入手术空间,把切除的标本放在标本袋中从10 mm trocar切口取出。自5 mm trocar置入吸引器,用50 mL注射器注入0.9%无菌生理盐水冲洗手术野,确认无渗血后,吸净手术视野。将3-0爱惜康可吸收缝线自观察trocar置入术野,间断缝合颈白线和舌骨下肌群,将剪有侧孔的引流管从舌骨下肌层插入甲状腺窝处,再将引流管从对侧乳晕切口引出,并接负压球。切除的肿块送快速病理检查,术中冰冻病理结果如为恶性肿瘤按恶性肿瘤处理,并从本研究中予以剔除。见图3。
1.4 术后处理 术后所有患者都常规送麻醉复苏室,尽量避免患者呛咳,以免撕扯伤口造成出血。待患者呼吸恢复,意识清醒,一般情况稳定后送病房。回病房后按全麻手术术后常规方法处理。清醒后观察患者有无声音嘶哑及饮水呛咳现象。24 h内严密观察患者有无呼吸困难,床旁备好应急手术包,做好患者呼吸困难时紧急打开伤口或气管切开的准备。严密观察引流量,根据引流量情况适时拔管。
1.5 观察指标 (1)术后6 h、24 h、72 h外周血C反应蛋白(CRP)的水平;(2)手术时间、术中出血量、术后第1天引流量、拔管时间;(3)术后第1天疼痛视觉模拟评分(0~10分),分数越高,疼痛越明显;(4)切口美容满意度,自制满意度评分表(0~10分),分数越高,满意度越好;(5)术后3个月吞咽不适感评分,自制评分表(0~10分),分数越低,不适感越小。
1.6 统计学处理 以EpiData 3.0建立数据库并录入数据,采用SPSS 19.0软件进行数据处理,使用描述性分析,正态分布计量资料以均数±标准差(x±s)表示,非正态计量数据以中位数表示,多组数据采用F检验,两两比较采用q检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 手术总体情况 所有手术均完成患侧腺叶切除(106例) 或 部分切除( 44例)。EAT组、COT组中,未出现中转开放手术的病例。三组患者均无气管、甲状旁腺损伤以及不可控的术中大出血等并发症。术中冰冻切片病理结果均为良性。
2.2 手术指标比较 三组手术时间、术中出血量、术后第1天引流量及拔管时间比较,差异均有统计学意义(P<0.05)。TET组的手术时间最长,COT组最短;TET组、EAT组的术中出血量明显少于 COT组;EAT组的术后第1天引流量最少, TET组最多;EAT组拔管时间明显短于TET组、COT组,差异均有统计学意义(P<0.05)。见表1。
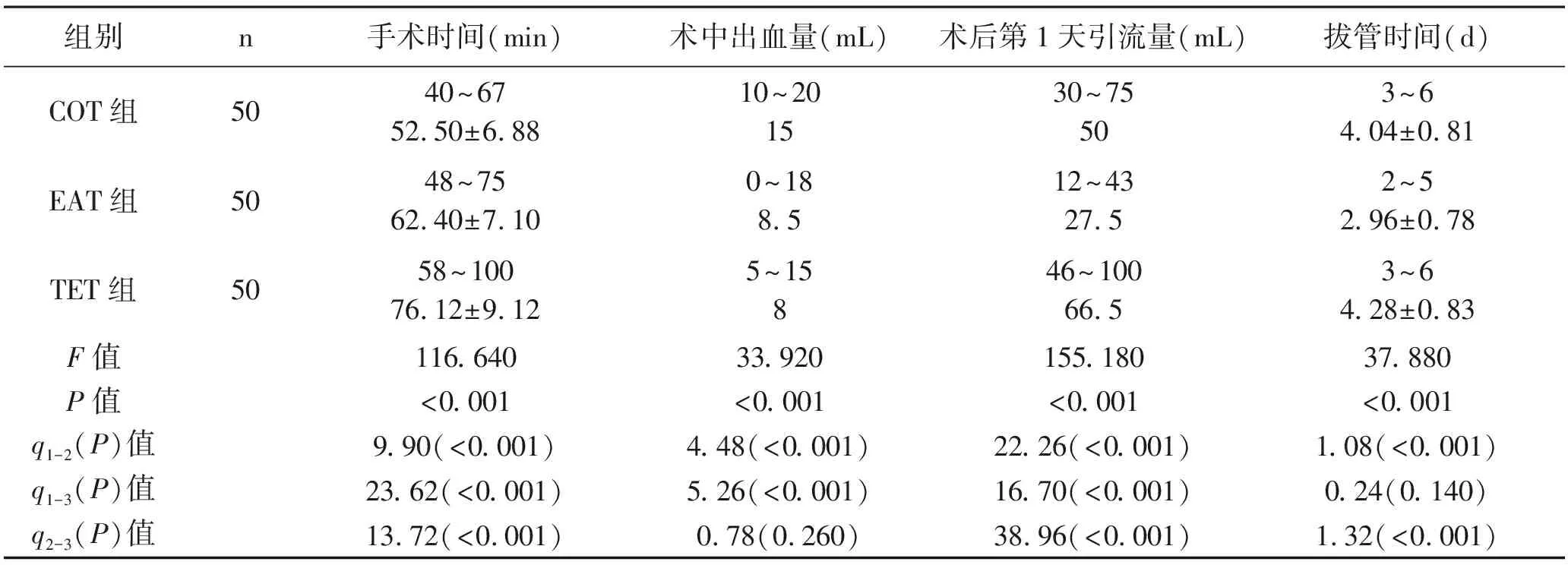
表1 三组患者手术指标比较
2.3 术后CRP水平比较 三组患者术后6 h、24 h、72 h的CRP水平比较,差异均有统计学意义(P<0.05)。术后6 h,TET组CRP明显高于EAT组、COT组;术后24 h EAT组最低;术后72 h的CRP以EAT组最低、 TET组最高,差异均有统计学意义(P<0.05)。见表2。
2.4 术后疼痛、美容满意度、吞咽不适感比较 三组患者术后第1天疼痛、美容满意度、术后3个月吞咽不适感比较,差异均有统计学意义(P<0.05)。EAT组术后第1天疼痛感明显低于TET组、COT组;TET组美容满意度最高,COT组最低;EAT组术后3个月吞咽不适感最轻, TET组最重,差异均有统计学意义(P<0.05)。见表3。
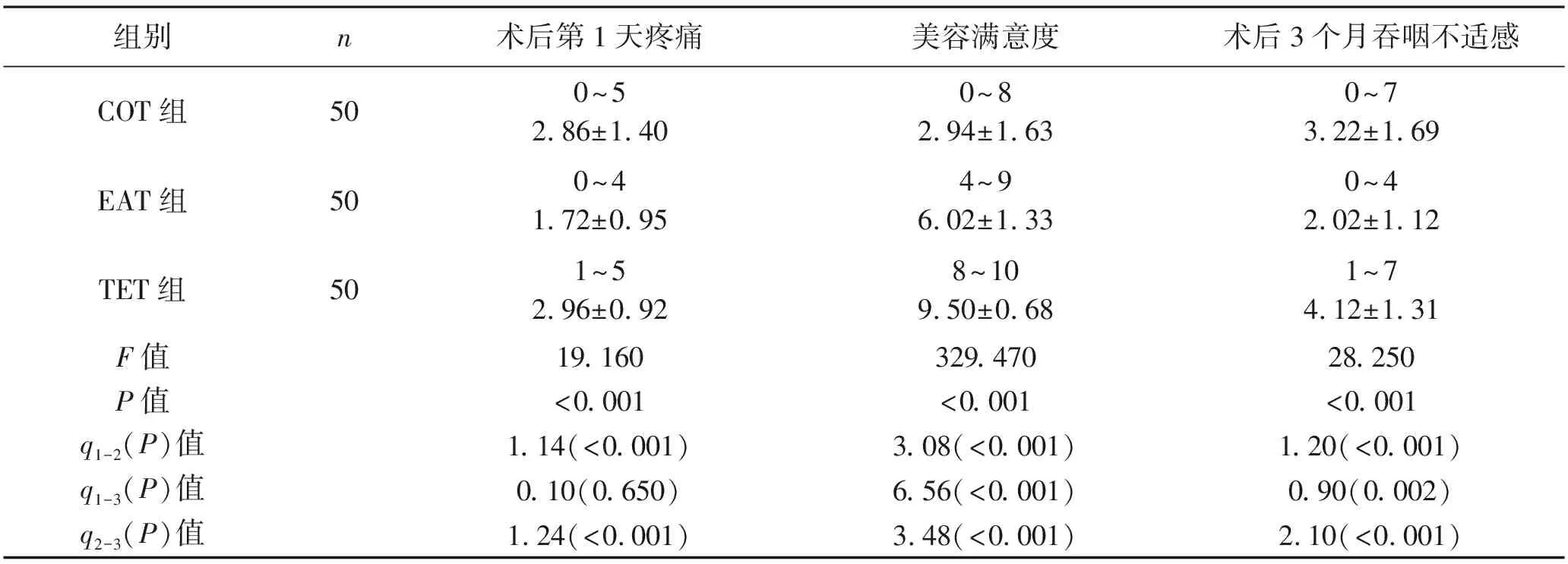
表3 三组患者术后疼痛、美容满意度、吞咽不适感比较 (分)
3 讨 论
自1997年Fengler[1]完成世界首例腔镜甲状腺手术、2002年仇明等[2]报道了国内首例颈部无瘢痕内镜甲状腺切除术之后,不同入路的腔镜甲状腺手术不断发展,国内外研究者[3-6]在良好的开放手术的基础上克服学习曲线,证实腔镜手术是安全的、可接受的手术方式。目前已有各种术式创伤影响的前瞻性非随机对照研究报道[7-9],但是尚未有对TET、EAT及COT三种术式进行创伤比较的前瞻性随机对照研究。因此,本试验具有一定临床参考意义。
Miccoli等[10]研究结果显示,EAT治疗并发症少,美容效果好。本研究中EAT组在术中出血量、术后第1天引流量、术后拔管时间以及术后CRP等生理性创伤指标方面均占有优势,在术后第1天疼痛视觉模拟评分、切口美容满意度、术后3个月吞咽不适感评分等心理性创伤指标方面同样显示出明显的优势,只是手术麻醉时间稍长于COT组。就总体创伤性影响而言,EAT应该是创伤最小的,只是在临床实践中术者需要建立稳定的手术团队并克服学习曲线。超声刀的发展,使得甲状腺手术完全不需要传统丝线打结,这也是该术式得以完成的基本条件。因此,对颈部切口要求不高、肿瘤偏小的患者适宜选择该术式。
在美容需求高的患者中TET组在术后舒适度等心理性创伤指标方面的确显示出明显的优势,而在术中出血量、术后第1天引流量、术后拔管时间以及术后CRP等生理性创伤指标方面均处于劣势。显然,TET的切口移位是以更大的生理创伤为代价的,因此这种方式只是一种美容手术,切口要求高的患者可选择,但这种术式不适合肿瘤较大者,因为标本取出存在困难。
在临床实际中,依然有一些患者,比如二次手术、既往有颈部治疗史、肿瘤较大的患者,显然不适合选择以上两种手术入路。还有一些恶性肿瘤需要根治性手术的患者,考虑到TET在锁骨上区淋巴结彻底清扫的盲区[11]以及EAT的淋巴结清扫操作的局限性,应该慎重施行。

