全膝关节置换术后引流管夹闭时间对失血量、疼痛及功能恢复的影响
马瑞 杨佩 王春生 王坤正
(西安交通大学第二附属医院骨关节外科,西安 710004)
全膝关节置换术(total knee arthroplasty,TKA)是一种能有效消除膝关节病患者的疼痛并恢复关节功能的治疗方法。TKA术后放置引流管可引出关节腔内积血,预防血肿形成,减少术后疼痛、肿胀、皮肤张力及感染,避免膝关节过度肿胀而影响功能锻炼[1]。TKA术后由于截骨面和软组织渗血,不易短时间自止,如持续引流可能造成失血过多而发生贫血,增加输血概率和输血并发症的发生,影响快速康复并增加住院费用。引流管临时夹闭可使关节腔内产生填塞效应而产生压力,起到压迫止血的作用,减少出血量而不增加患者经济负担[2]。然而,如引流管夹闭时间过长,可造成关节腔内大量血肿,引起关节肿胀及疼痛,血肿机化增加关节囊粘连影响关节活动,过高的压力会使血液渗入皮下和腘窝,增加伤口感染及延迟愈合的风险[3]。
虽然临时夹闭引流管虽可减少术后失血,但是不能忽视其并发症,故需找到合适的夹闭时间,既不致失血过多,又达到引流作用,减少血肿形成。有研究表明,TKA术后引流管夹闭2 h较理想,既能有效减少出血量又不影响关节功能的恢复[4,5]。另有研究表明,TKA术后夹闭引流管4 h可显著减少引流量[4,6-8]。一项随机对照研究通过比较术后未夹闭与夹闭引流管6 h发现,夹闭6 h可减少失血量[9]。目前,关于TKA术后引流管夹闭的时间并无定论。本研究旨在探讨合适的夹管时间,达到减少引流量,不增加患者疼痛也不影响膝关节功能恢复的目的。
1 资料与方法
1.1 纳入和排除标准
纳入标准:拟行初次单侧TKA 的膝骨关节炎患者,无明显畸形(屈曲畸形<10°,内翻或外翻畸形<15°),无手术禁忌。
排除标准:①伴有出血性疾病者;②伴有血管栓塞疾病病史者;③术前凝血功能异常者;④既往有患侧膝关节手术史者。
1.2 研究对象
选取2015年9月至2017年12月西安交通大学第二附属医院收治的因重度骨关节炎拟行单侧TKA的患者150例。其中男性56例,女性94例。按随机数字表法随机分为不夹管、夹管1、2、3、4 h组5组,每组各30例。本研究经西安交通大学第二附属医院伦理委员会审核并通过(受理号:2015080)。所有患者均获得知情同意。
1.3 手术方法
所有患者均采用全身麻醉,由同一组医师施行手术,于膝前正中切口行全膝关节表面置换术,髌骨行髌骨成形术。术中所用假体均为德国林克表面膝关节假体,假体装配之前不使用任何疼痛阻滞局部注射药物。各组患者关闭切口后均不使用氨甲环酸关节腔注射。术中全程使用气压止血带。术后采用负压引流瓶,术后24 h拔除引流管。所有患者术后第2天均常规口服利伐沙班10 mg,1次/d。镇痛方案为:术前3 d口服塞来昔布胶囊100 mg,2次/d,术后7 d内静脉滴注氟比洛芬酯注射液100 mg 1次/d+口服塞来昔布胶囊100 mg 2次/d。所有患者均制定详细的功能锻炼方案,术后第2天开始功能锻炼。
1.4 观察指标
术前记录患者性别、年龄、身高(m)和体重(kg),计算体重指数,体重指数=体重/身高2;同时查血常规,测量患侧髌上10 cm的肢体周径,记录患者美国纽约特种外科医院膝关节评分(hospital for special surgery knee score,HSS)和疼痛视觉模拟评分(visual analog scale,VAS)。术后1 d记录引流量;术后1、2、3 d测量肢体周径;术后1、3 d记录患者疼痛VAS评分;术后3、7 d记录患者膝关节活动度(range of motion,ROM);术后2周、3个月记录患者HSS评分。其中,肢体周径变化为术后1、2、3 d肢体周径的均值减去术前均值。患者总失血量采用Gross方程计算[10],血容量采用Nadler方程计算[11]。总失血量=患者血容量×(术前红细胞压积-术后红细胞压积);血容量=k1×身高(m)3+k2×体重(kg)+k3(男性:k1=0.3669,k2=0.03219,k3=0.6041;女性:k1=0.3561,k2=0.03308,k3=0.1833)。
1.5 统计学方法
采用SPSS 13.0统计学软件进行统计学分析。年龄、体重指数、引流量、总失血量、肢体周径变化、疼痛VAS 评分、ROM、HSS 评分经统计学分析均符合正态分布,以表示。采用χ2检验比较各组患者性别差异;采用单因素方差分析比较各组患者年龄、体重指数、引流量、总失血量、肢体周径变化、疼痛VAS评分、ROM、HSS评分,进一步组间两两比较采用LSD-t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 各组患者一般临床资料比较
各组患者年龄、性别、体重指数差异无统计学意义(表1),具有可比性。
2.2 各组患者引流量、总失血量和肢体周径变化比较
不夹管组患者引流量均最多,夹管4 h组患者引流量最少,且随着夹管时间延长,引流量逐渐减少,组间两两比较差异均有统计学意义(表2)。
夹管3 h 内,随着夹管时间延长,总失血量逐渐减少,组间两两比较差异均有统计学意义;而夹管3 h组与夹管4 h组比较差异无统计学意义(表2)。
夹管4 h组患者肢体周径变化最大,与其余各组比较差异均有统计学意义;而其余各组两两比较差异均无统计学意义(表2)。
2.3 各组患者疼痛VAS评分比较
术后1 d夹管4 h组患者疼痛VAS评分均高于不夹管组、夹管1 h组患者,夹管2 h组、夹管3 h组患者疼痛VAS评分均高于不夹管组患者,且差异均有统计学意义;而其余各组两两比较差异均无统计学意义(表3)。
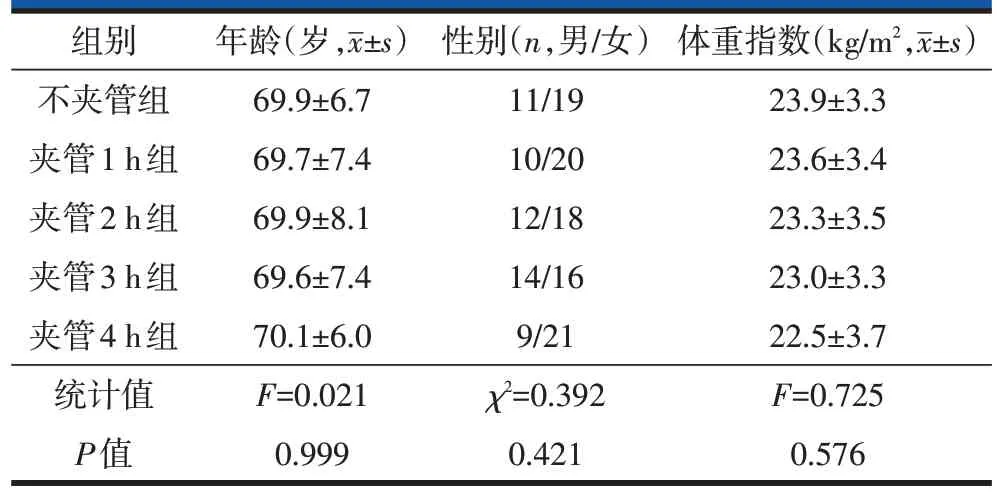
表1 各组患者一般临床资料比较(n=30)
表2 各组患者术后引流量、总失血量、肢体周径变化比较(n=30,)

表2 各组患者术后引流量、总失血量、肢体周径变化比较(n=30,)
注:a与不夹管组比较,差异有统计学意义(P<0.05);b与夹管1 h组比较,差异有统计学意义(P<0.05);c与夹管2 h组比较,差异有统计学意义(P<0.05);d与夹管3 h组比较,差异有统计学意义(P<0.05)
术后3 d夹管4 h组患者疼痛VAS评分高于不夹管组、夹管1 h组患者,且差异均有统计学意义;而其余各组两两比较差异均无统计学意义(表3)。
2.4 各组患者ROM及HSS评分比较
术后3 d 夹管4 h 组患者ROM 小于不夹管组、夹管1 h组患者,且差异均有统计学差异,而其余各组两两比较差异均无统计学意义。而术后7 d 各组患者ROM 差异无统计学意义(表3)。术后2 周、术后3 个月各组患者HSS 评分差异均无统计学意义(表3)。说明夹管与不夹管对关节功能恢复无明显影响,夹管时间长短对短期关节功能恢复亦无明显影响。
3 讨论
有文献研究指出TKA术后失血一般出现在手术后的头几个小时内[3]。早期临时夹闭引流管可重建填塞效应,起到压迫止血作用,从而减少术后失血量,而夹闭后开放引流管,起到充分引流的作用[12,13]。但是,关于引流管的夹闭时间各方报道并无统一定论。Yamada等[14]发现,术后夹闭24 h患者的失血量(35 ml)明显少于夹闭1 h(247 ml),但并发症却高于夹闭1 h。彭慧明等[15]提出TKA术后临时夹闭2 h并没有影响最终失血量。付代杰等[4]研究认为TKA术后夹闭引流管2 h是最理想的时间选择。国外一项研究报道,夹管3 h、放开3 h、再夹管3 h、再持续引流较不夹管组可有效减少术后失血量[16]。Tai等[7]认为引流管夹闭可减少术后引流量,但只有夹闭时间不少于4 h,才能真正起到减少失血量的作用。Shen等[8]发现引流管夹闭4 h不仅可以减少失血,而且并未增加并发症。胡洪新等[2]发现TKA术后引流管夹闭4 h比较合适,既能减少术后引流量及失血量,降低输血率,又不增加术后短时间疼痛,且不影响膝关节活动及功能。伊朗的一项随机对照研究通过比较术后未夹管与夹管6 h 发现,夹管6 h 可减少失血量[9]。本研究发现,TKA术后夹管可显著减少术后引流量和总失血量,随着夹管时间延长,引流量逐渐减少。
TKA术后除了术中出血、术后引流及伤口渗血外,隐性失血同样不能忽视[17]。隐性失血主要体现在外渗到组织间隙以及残留在膝关节腔中的血液,这部分血液并没有参与到血液循环中,而是被“隐藏”起来,使术后血红蛋白水平下降[18]。本研究发现,夹管3 h内随着夹管时间延长,TKA术后总失血量逐渐减少;夹管4 h组和夹管3 h组比较,总失血量差异无统计学意义,而夹管4 h的引流量又少于夹管3 h,说明夹管4 h隐性失血量多于夹管3 h。
TKA 术后关节腔内的血液会进入关节周围组织中,即所谓的隐性失血,会造成肢体肿胀、局部疼痛,甚至影响关节活动[19]。本研究中,随着夹管时间延长,肢体周径变化逐渐增大,说明夹管时间越长膝关节周围肿胀越明显。夹管3 h组患者肢体周径变化明显低于夹管4 h组,而不明显高于夹管2 h组,说明夹管3 h组患者膝关节肿胀程度适中。膝关节周围水肿的形成会引起疼痛。本研究发现,夹管4 h组患者疼痛VAS评分在术后1 d和3 d高于不夹管组和夹管1 h组患者,说明夹管4 h导致的膝关节周围肿胀引起了明显的短时间疼痛。虽然术后1 d夹管3 h组患者的疼痛VAS评分高于不夹管组患者,但是术后3 d两者差异无统计学意义,说明夹管3 h组未引起明显的短时间疼痛。
表3 各组患者术后疼痛VAS评分、ROM、HSS评分比较(n=30,)
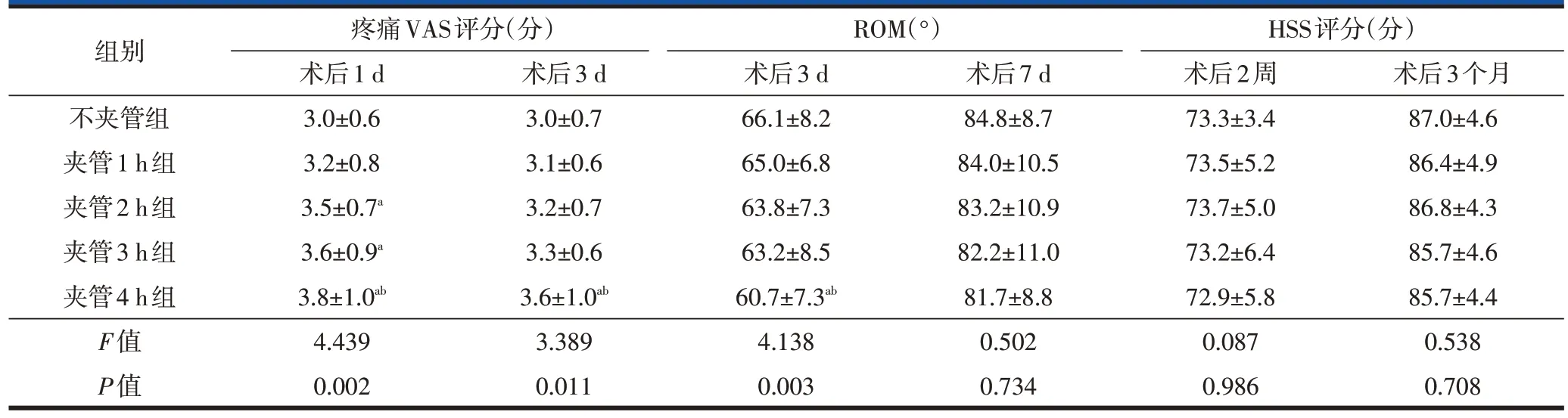
表3 各组患者术后疼痛VAS评分、ROM、HSS评分比较(n=30,)
注:a与不夹管组比较,差异有统计学意义(P<0.05);b与夹管1 h组比较,差异有统计学意义(P<0.05)
TKA 术后关节活动度和关节功能的恢复至关重要[20]。本研究中,早期(术后3 d)夹管4 h组患者ROM明显小于不夹管组、夹管1 h组患者,说明夹管4 h形成的血肿对关节活动度产生了一定的影响。而夹管3 h组与其他各组相比,术后3、7 d患者ROM差异均无统计学意义,说明夹管3 h对患者术后ROM无明显影响。各组患者HSS评分在术后2周、术后3个月差异均无统计学意义,可能与术后较早开始功能锻炼和完整规范的康复训练有关。
从失血量方面分析,夹管3 h组患者引流量和总失血量明显低于不夹管组、夹管1 h组和夹管2 h组;虽然夹管3 h组患者引流量高于夹管4 h组,但隐性失血量低于后者。术后肢体肿胀程度方面,夹管3 h组明显轻于夹管4 h组,而与夹管2 h组比较差异无统计学意义。术后疼痛方面,夹管3 h组不会引起明显的短期疼痛。关节功能恢复方面,夹管3 h对术后ROM和HSS评分无明显影响。综合以上结果,本课题组认为夹管3 h是一个相对合理的时间点,可一定程度重建填塞效应,起到压迫止血作用,而又不会明显增加关节内血肿的形成,因此不会增加因关节腔内压力过大和肢体肿胀造成的术后短期疼痛,也不会影响关节功能的恢复。
综上所述,引流管早期夹闭可以明显减少术后引流量,夹闭时间越长,引流量越少。夹管4 h与夹管3 h相比,虽然术后引流量较后者少,但是隐性失血量较多,术后膝关节周围肿胀程度也较重,可引起术后短时间疼痛,并影响早期关节活动度。因此,TKA术后引流管夹闭3 h是较为合理的选择,既能减少术后失血量,不增加术后短时间疼痛,也不会影响关节功能的恢复。

