HIV病毒,该如何战胜你
文/张 宇
2018年11月底,深圳传来一个让世界震惊的消息,一对名为露露和娜娜的免疫艾滋病的基因编辑婴儿在中国健康诞生。在国际科学界纷纷谴责将基因编辑技术应用到人类身上这一有悖于医学伦理行为的同时,笔者却关注到了这样一个问题:为什么第一例基因编辑技术,会选择免疫艾滋病作为切入点呢?
要想解答这个问题,我们就必须先了解艾滋病到底是怎么回事。
HIV病毒的真相
随着科普宣传的不断深入,了解艾滋病的人群也不断扩大。艾滋病的全名是“获得性免疫缺陷综合症(AIDS)”,是由一种叫做人类免疫缺陷的病毒(艾滋病病毒,HIV病毒)感染所致。
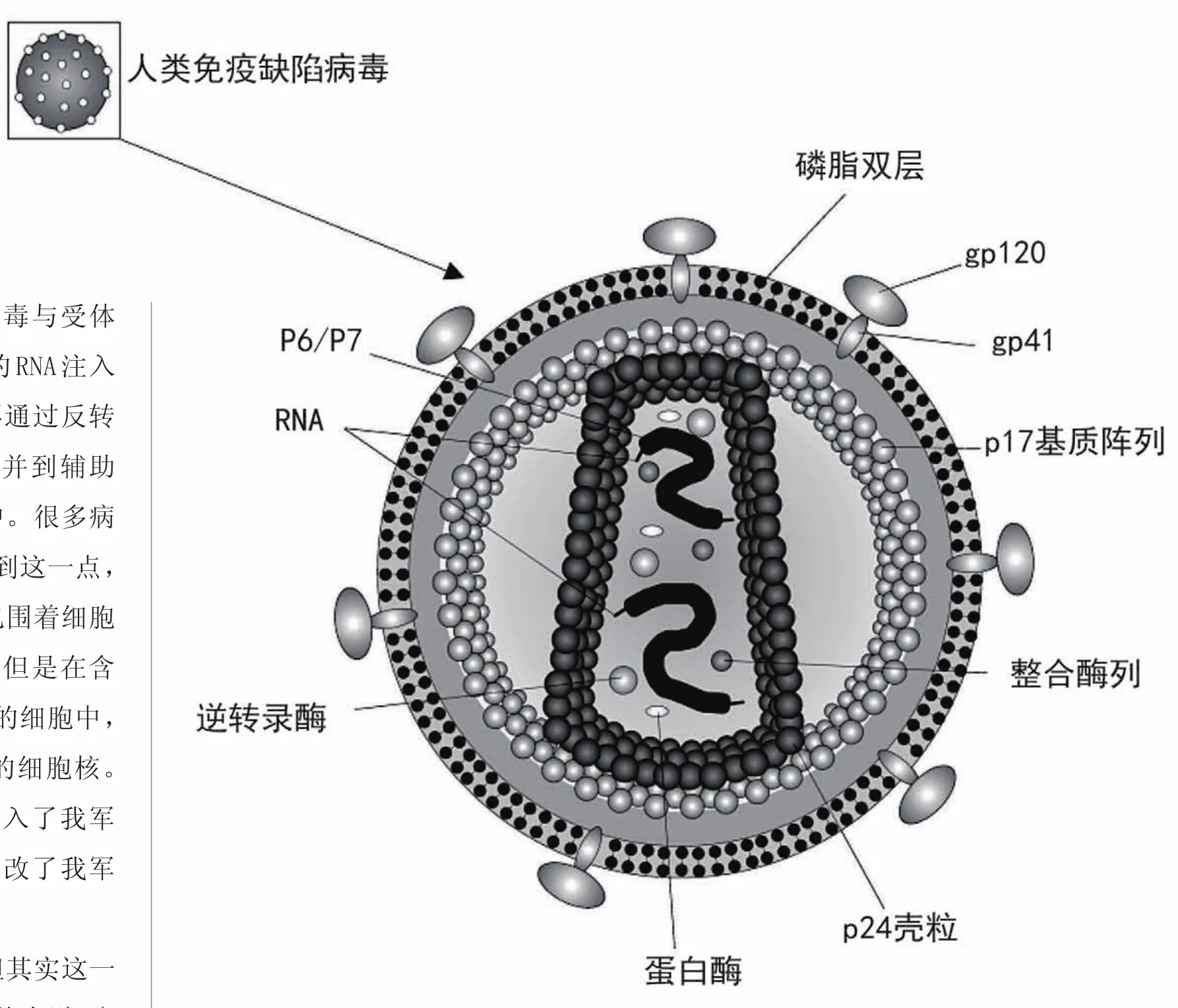
HIV病毒,直径约120纳米,大致呈球形。病毒外膜是类脂包膜,属于逆转录病毒,病毒基因组是两条相同的正链RNA,每条长约9.2~9.8kb。两端是长末端重复序列,含顺式调控序列,控制前病毒的表达。已证明在LTR有启动子和增强子并含负调控区。LTR之间的序列编码了至少9个蛋白,可分为3类,分别是结构蛋白、调控蛋白和辅助蛋白。
目前,已知HIV病毒毒株共有4种,分别是 M、N、O、P,每种各有不同源头,其中传播最广的M和N早已证实来自黑猩猩,但较罕见的O和P直到后来才被证实均来自喀麦隆西南部的大猩猩。
起初,这种病毒只是感染我们灵长类的近亲。直到1930年,世界上出现了第一例由黑猩猩传染导致的人类感染者,但具体过程如何不得而知。在纪录片《艾滋病起源之谜》中有这样的描述:“30%~70%的猴子被‘类艾滋病毒’感染后,只是携带病毒,并不发病。但该病毒一旦进入人体,就会肆无忌惮地在人体内攻城掠地,逐渐进化成人类HIV病毒。在医疗不发达的年代,人体一经感染就相当于被宣判了‘死刑’。”
HIV病毒感染人体后会经历潜伏期和艾滋病期,期间人体会逐渐丧失免疫功能。虽然这种病毒本身并不会致人死亡,但它会导致人体免疫功能的瘫痪,进而导致人体易于感染各种疾病,并可引发恶性肿瘤。
在HIV感染过程中,有两个显著的特征:一是治愈率为零,感染后药物治疗只能延缓病程,却无法清除病毒感染;二是生存期短,在不实施抗病毒治疗的情况下,患者的生存期一般只有不到9.2个月。目前全球已知有近4000万人感染了HIV病毒,其中75%的HIV病毒感染者分布于15个国家,而我国也列于其中。
HIV病毒与免疫系统之间的战争
现已知HIV病毒与众多病毒的不同之处在于,其主要的攻击目标是人体的免疫系统。可这么小的HIV病毒,又是如何战胜人体内全副武装的免疫细胞的呢?
原来在我们体内有一组被称作“辅助性T淋巴细胞”的免疫细胞,它们可以通过传递化学信号刺激机体产生专一的抗体来抵抗入侵者,还能控制人体免疫系统中其他几类细胞的发育。虽然它们在整个免疫过程中只发挥着辅助作用,但是其作用却不可小觑。它们就像是人体的雷达系统,是人体免疫系统的眼睛,而HIV病毒的任务恰恰就是刺瞎这双眼睛。
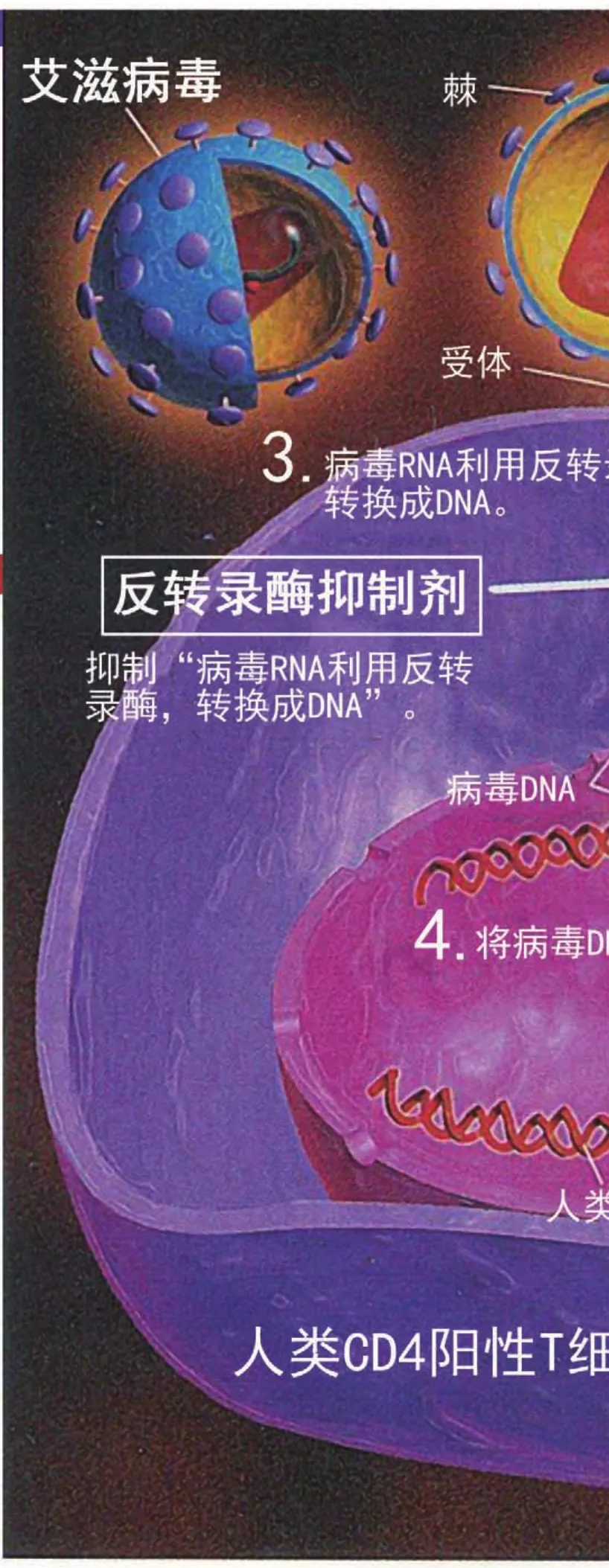
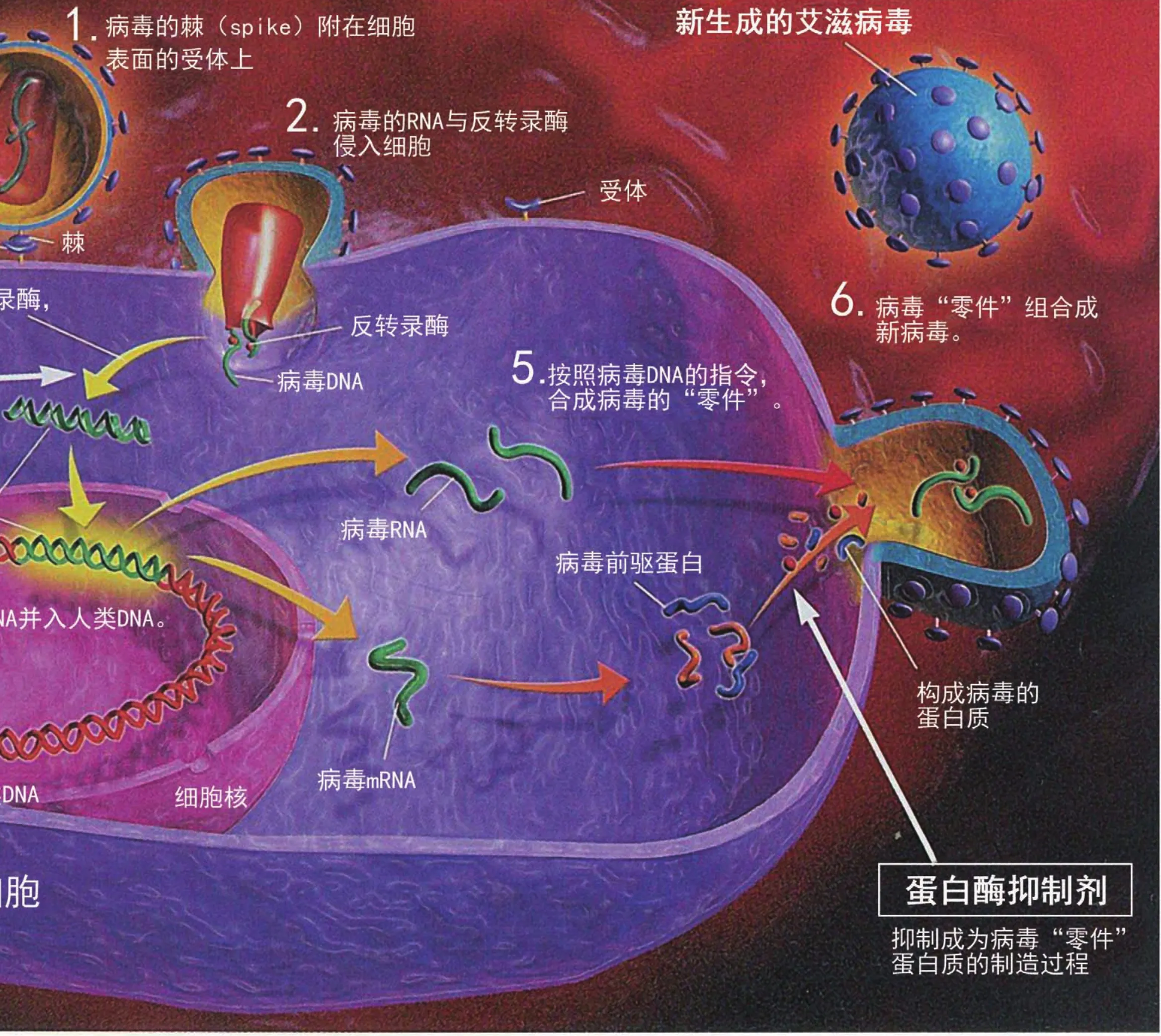
当HIV病毒进入人体后,就会把全部的注意力放在辅助性T淋巴细胞上。因为在这些淋巴细胞身上存在着识别HIV病毒的受体,能与HIV病毒发生结合,这种受体蛋白叫作“CD4”。而且,这种结合具有很强的专一性,就像一把钥匙只能开一把锁那样的高度匹配。一旦病毒与受体结合,HIV病毒会将自身的RNA注入到辅助性T淋巴细胞中,再通过反转录酶将RNA转录成DNA,合并到辅助性T淋巴细胞自身的DNA中。很多病毒会等到细胞分裂时才做到这一点,这是因为在细胞分裂时,包围着细胞核的保护性核膜解体了。但是在含有完整核膜的未发生分裂的细胞中,HIV病毒也有办法进入它的细胞核。整个过程就好比是敌军打入了我军内部,在占领司令部后,篡改了我军的作战方案一般。
说起来似乎很简单,但其实这一过程还是比较复杂的。具体来说,病毒通过囊膜蛋白gp120与细胞膜上的CD4结合后,gp120构像改变,使gp41暴露,同时gp120-CD4与靶细胞表面的趋化因子CXCR4或CXCR5结合形成CD4-gp120-CXCR4/CXCR5三分子复合物。期间gp41起着桥梁作用,即利用自身的疏水作用介导病毒囊膜实现与辅助性T淋巴细胞膜融合。
绝大多数的病毒在感染成功后,都会选择大量复制自己的遗传物质,合成新的病毒,然后破坏宿主细胞后继续感染新的细胞。虽然这个做法效率很高,但却容易引起宿主的警觉,派出大量杀伤和吞噬细胞去消灭刚刚进入体内的病毒。因而,这种做法还是具有一定的风险。
然而,HIV病毒似乎更明白这一点,所以它们选择实施的是一个更为隐秘和老道的方案:初步行动成功后,它们并不会兴风作浪,而是在一段时期内保持静默,这就是“潜伏期”。
此外,由于肠淋巴结中的细胞毒素T淋巴细胞(T-CD8淋巴细胞)活力较差,缺乏了本应该具有的消灭被感染的细胞和控制病毒的能力,HIV病毒也因此会经常藏身在T-CD8淋巴细胞中,并逐渐扩散到其他器官,使患者病情加重。
艾滋病潜伏期的长短,完全取决于人体免疫系统功能的强弱。当免疫系统为了抵抗其他新的入侵者而被激活后,被感染的辅助性T淋巴细胞便会大量繁殖。但是新产生的辅助性T淋巴细胞的DNA中几乎都含有了病毒的成分,从而产生了无数HIV病毒颗粒。而在这整个过程中,人体免疫系统却浑然不知。直到察觉这些HIV病毒颗粒从辅助性T淋巴细胞中释放出来,一方面大量杀伤T淋巴细胞,造成免疫系统的第一道防线崩溃,另一方面又转而进军其他的免疫细胞时,为时已晚了。
人体的CD4淋巴细胞就这样被HIV病毒耗竭掉了。具体的发病机制有很多,归纳起来包括直接细胞致病作用、病毒特异性免疫反应、自身免疫反应和超抗原/细胞凋亡。最终的结果就是,在免疫系统还没有反应过来的时候,整个免疫系统已经完全被捣毁了,人体处于无免疫系统保护的“裸奔”状态,很容易被外界病原体感染。
人体免疫系统中的吞噬细胞负责24小时巡逻,发现并消灭病原体。为什么在这个过程中却没有提及它们呢?原来不是它们不负责,而是它们识别敌人的能力还有待提高。通常吞噬细胞只有接到命令才会发挥作用。而HIV病毒进入人体后首先就把雷达系统搞掉了,免疫系统的中枢都没意识到问题,自然也就不会传达指令给吞噬细胞了。而且,即便是个别吞噬细胞发现并吞噬了HIV病毒,也无济于事。原来,被吞噬的HIV病毒并没有被分解,而是很快改变了吞噬细胞内某些部位的酸性环境,创造了适合其生存的条件,并随即进入T-CD4淋巴细胞大量繁殖。
当然,除了感染辅助性T淋巴细胞以外,HIV病毒还会侵染单核巨噬细胞、树突状细胞等。所以,在这场与HIV病毒的斗争中,免疫系统败得非常彻底。
难道在HIV病毒面前,免疫系统真的毫无还手之力吗?并不是。研究发现,人体的免疫系统是具有压制早期HIV病毒的能力的。大多数新感染患者都会发展出中和抗体,这些抗体是附着在病毒之上的水滴状血液蛋白,但问题就在于HIV病毒具有超强的变异能力,其掩饰自身的本领足以使其逃避抗体的压力,最终在击溃免疫系统的时候,这些抗体也就被慢慢耗竭了。
战胜HIV病毒路在何方
尽管在临床上科学家们已经研发出了很多能够抑制HIV病毒,延缓免疫系统崩溃的药物,但想要彻底清除这些狡猾的HIV病毒仍任重而道远,人们已把关注的目光投向了疫苗的研发上。
2009年,在泰国进行的一项由美军支持的医疗试验中发现,某实验性疫苗能将感染HIV病毒的风险大大降低。这是人类首次获得了具有一定免疫效果的HIV病毒疫苗。此外,我国科学家也发现一种表达CD56分子的T淋巴细胞具有抗HIV病毒感染的作用。即便这样,目前仍无法准确地预测HIV疫苗具体的问世时间。
随着人们对HIV病毒研究的不断深入,相信我们终将战胜这种狡猾而神秘的病毒。

